SACHVERSTÄNDIGENBÜRO

Ausbildungsplattform (Tier-Notruf)

Dieses Kapitel behandelt geburtshilfliche und reproduktionsmedizinische Notfälle im präklinischen Umfeld. Der zentrale Auftrag des Tierrettungssanitäters besteht nicht darin, eine Geburt vollständig durchzuführen, sondern Risiken frühzeitig zu erkennen, Muttertier und mögliche Neonaten zu stabilisieren und eine schnelle tierärztliche Versorgung vorzubereiten. Ziel ist es, wertvolle Zeit bis zur definitiven Behandlung nicht zu verlieren. In der Praxis stellt die Dystokie – also eine gestörte oder blockierte Geburt – das häufigste zeitkritische Einsatzbild dar.
Unter Dystokie versteht man eine Situation, in der Wehentätigkeit, Geburtskanal und Fetus nicht mehr im physiologischen Gleichgewicht zusammenwirken. Die Ursachen werden grundsätzlich in maternale und fetale Faktoren unterteilt. Zu den maternalen Ursachen zählen unter anderem primäre oder sekundäre Wehenschwäche, anatomische Engstellen des Geburtskanals, körperliche Erschöpfung, Schmerzen oder Stoffwechselstörungen. Auch mechanische Hindernisse innerhalb des Geburtskanals können eine Rolle spielen.
Fetale Ursachen betreffen dagegen Eigenschaften oder Positionen der Welpen selbst. Dazu gehören Fehlstellungen, übergroße Feten – häufig bei brachycephalen Rassen oder bei Einzelwelpen – sowie Missbildungen. Auch mehrere Welpen können sich gegenseitig blockieren und so den Geburtsfortschritt verhindern.
Ein wichtiger Bestandteil der Ausbildung ist die klare Warnung vor unkontrollierter Manipulation während der Geburt. Ungezieltes Ziehen an einem sichtbaren Welpen kann schwere Verletzungen verursachen. Dabei können Weichteile der Mutter verletzt, Nabelschnüre abgerissen oder die Welpen selbst geschädigt werden. Zusätzlich kann eine solche Manipulation den Kreislauf der Mutter destabilisieren. Deshalb wird im präklinischen Setting grundsätzlich Zurückhaltung geübt und ein strukturiertes Entscheidungsschema angewendet.
Ein normaler Geburtsverlauf zeigt eine erkennbare Progression. Die Wehentätigkeit nimmt zu, die Mutter bleibt zwischen den Pressphasen ansprechbar und innerhalb eines plausiblen Zeitfensters wird ein Welpe geboren. Abweichungen von diesem Muster gelten als Warnzeichen. Dazu gehören eine lange Pressphase ohne Fortschritt, ein sichtbarer Fetus ohne Geburt, starke Schmerzen, zunehmende Erschöpfung oder auffälliger Ausfluss.
Besondere Aufmerksamkeit gilt der Zeit seit der Geburt des letzten Welpen. Wenn über längere Zeit keine weitere Geburt erfolgt, steigt das Risiko für fetale Hypoxie sowie für maternale Komplikationen wie Erschöpfung oder sogar eine Uterusruptur. Daher wird im Einsatz eine strukturierte Anamnese erhoben. Dazu gehören der Beginn der Wehen, die Anzahl der bereits geborenen Welpen, die Zeit seit der letzten Geburt, sichtbare Fruchtblasen, die Farbe eines möglichen Ausflusses sowie Informationen über Futteraufnahme oder bekannte Probleme während der Trächtigkeit.
Parallel erfolgt eine orientierende klinische Untersuchung der Mutter nach einem strukturierten Schema. Atemfrequenz, Schleimhautfarbe, kapilläre Rückfüllzeit, Pulsqualität, Körpertemperatur und Bewusstseinslage liefern Hinweise auf den allgemeinen Zustand des Tieres. Aus diesen Informationen lässt sich ein Risikoprofil ableiten, das die Dringlichkeit eines Transports zur Klinik bestimmt.
Auch das Einsatzumfeld wird in der Ausbildung berücksichtigt. Beleuchtung, Hygiene, Wärmeschutz und ein freier Transportweg spielen eine wichtige Rolle. Die Mutter wird so positioniert, dass sie ruhig atmen kann und möglichst wenig Stress erfährt. Unnötiges Festhalten oder hektische Bewegungen werden vermieden.
Wenn ein Welpe sichtbar ist, wird grundsätzlich keine forcierte Extraktion durchgeführt. Nur in sehr klar definierten Ausnahmefällen kann eine vorsichtige Unterstützung erwogen werden, und auch dann ausschließlich nach klaren medizinischen Vorgaben. In den meisten Situationen ist der schnellstmögliche Transport zur tierärztlichen Einrichtung die sicherste Option.
Ein zentrales Lernziel besteht darin, zwischen einem normalen Geburtsverlauf und einer zeitkritischen Abweichung zu unterscheiden. In der Geburtshilfe können Verzögerungen schwerwiegende Folgen haben. Sobald Warnzeichen auftreten, wird die Entscheidung zum Transport mit Voranmeldung getroffen.
Die Ausbildung legt zudem Wert auf eine strukturierte Übergabe. Wichtige Informationen sind der Zeitpunkt des Wehenbeginns, die Anzahl der bereits geborenen Welpen, die Zeit seit dem letzten Welpen sowie Beobachtungen zu Ausfluss, Verhalten der Mutter und Vitalparametern. Diese Angaben ermöglichen es der Klinik, notwendige Maßnahmen wie eine Operation oder die Versorgung der Neugeborenen vorzubereiten.
Ein weiterer Bestandteil des Trainings betrifft die Versorgung der Neonaten. Neugeborene Tiere besitzen nur geringe Energiereserven und verlieren sehr schnell Körperwärme. Zudem reagieren sie empfindlich auf Sauerstoffmangel. Daher erfolgt die Erstversorgung nach einem einfachen Schema: Wärme sichern, Atemwege frei halten, Atmung unterstützen, Kreislauf beurteilen und anschließend Transport vorbereiten.
Auch die Kommunikation mit Tierhaltern ist ein wichtiger Teil des Einsatzes. Klare und verständliche Anweisungen helfen, zusätzliche Risiken zu vermeiden. Dazu gehören Hinweise, keine Welpen herauszuziehen, keine Hausmittel anzuwenden und einen freien Transportweg zur Klinik zu ermöglichen.
Schließlich wird auch der hygienische Umgang mit Geburtsmaterialien vermittelt. Geburten gehen mit Kontakt zu Blut, Fruchtwasser und Gewebe einher. Handschuhe, geeignete Unterlagen und eine sichere Entsorgung kontaminierter Materialien sind daher Standardmaßnahmen.
Zusammenfassend basiert das präklinische Management geburtshilflicher Notfälle auf frühzeitiger Risikoerkennung, minimaler Manipulation, Stabilisierung von Mutter und Neonaten sowie einem schnellen Transport zur tierärztlichen Behandlung. Eine klare Zeitlinie und strukturierte Kommunikation sind dabei entscheidende Faktoren für eine erfolgreiche Versorgung.

Eklampsie, auch puerperale Tetanie genannt, ist eine akute Hypokalzämie im Zusammenhang mit der Laktation. Sie tritt typischerweise bei kleinen Hunderassen mit großen Würfen auf, kann jedoch grundsätzlich bei jeder säugenden Hündin entstehen. Die Ursache liegt in einem Ungleichgewicht zwischen dem Calciumverlust über die Milchproduktion und der Fähigkeit des Körpers, Calcium aus Knochen zu mobilisieren oder über den Darm aufzunehmen. Wenn dieser Ausgleich nicht mehr funktioniert, sinkt der Calciumspiegel im Blut rasch ab und führt zu neurologischen und muskulären Symptomen.
Klinisch handelt es sich bei der Eklampsie um einen neurologischen Notfall. Zu den frühen Anzeichen gehören Unruhe, starkes Hecheln, gesteigerte Nervosität und Muskelzittern. Im weiteren Verlauf können ein steifer Gang, Hyperreflexie und schließlich generalisierte Krampfanfälle auftreten. Diese Symptome können sich innerhalb kurzer Zeit deutlich verschlimmern. Die intensive Muskelaktivität führt häufig zu einer raschen Erhöhung der Körpertemperatur, wodurch sich der Kreislauf zusätzlich belastet. Ohne rasche Behandlung kann sich eine gefährliche Kette aus Krampfaktivität, Hyperthermie und metabolischer Entgleisung entwickeln.
Im präklinischen Einsatz ist es daher entscheidend, Eklampsie als mögliche Ursache neurologischer Symptome zu erkennen. Krampfanfälle bei einer laktierenden Hündin sind nicht automatisch epileptischer Natur. Das Management richtet sich nach einem strukturierten Schema, das sich am ABCDE-Prinzip orientiert. Dabei wird zunächst auf eine freie Atemwegssituation geachtet, da während eines Krampfanfalls ein erhöhtes Aspirationsrisiko besteht. Gleichzeitig wird die Atmung beobachtet, da Hyperventilation oder Atemstörungen auftreten können.
Der Kreislauf wird anhand von Pulsqualität, Herzfrequenz und Schleimhautfarbe beurteilt. Bei vielen Patienten zeigt sich eine Tachykardie, häufig kombiniert mit erhöhter Körpertemperatur oder Anzeichen einer Dehydratation. Der neurologische Status umfasst das Bewusstsein, die Krampfaktivität sowie mögliche Koordinationsstörungen. Abschließend wird die Umgebung untersucht, insbesondere hinsichtlich möglicher Auslöser oder Hinweise auf die aktuelle Laktationssituation.
Die Anamnese spielt eine wichtige Rolle bei der Einschätzung der Situation. Hinweise auf eine kürzlich erfolgte Geburt, eine große Wurfstärke oder intensive Laktation erhöhen die Wahrscheinlichkeit einer Eklampsie. Auch Futterumstellungen, unzureichende Mineralstoffversorgung oder frühere Episoden von Zittern oder Unruhe können relevante Informationen sein.
Ein wesentliches Ausbildungsziel ist das Verständnis der möglichen Gefahrenkette: Muskelzittern und Krampfanfälle steigern den Energieverbrauch erheblich. Dadurch kann sich die Körpertemperatur rasch erhöhen. In der Folge drohen metabolische Störungen, Kreislaufbelastung und schließlich ein Kreislaufkollaps. Aus diesem Grund konzentriert sich das präklinische Management auf Stabilisierung und schnellen Transport zur tierärztlichen Versorgung.
Die erste Priorität ist die Sicherheit aller Beteiligten. Krampfende Tiere können unkontrollierte Bewegungen ausführen und dabei kratzen oder beißen. Daher wird ein Sicherheitsabstand eingehalten, während gleichzeitig darauf geachtet wird, dass sich das Tier nicht an Gegenständen verletzt. Weiche Unterlagen oder eine ruhige Lagerung können helfen, Verletzungen zu vermeiden.
Parallel wird auf eine möglichst stressarme Umgebung geachtet. Hektische Bewegungen, laute Geräusche oder unnötige Manipulationen können die Krampfaktivität verstärken. Eine ruhige Atmosphäre sowie eine klare Rollenverteilung innerhalb des Teams tragen dazu bei, die Situation zu stabilisieren.
Das Temperaturmanagement spielt ebenfalls eine wichtige Rolle. Durch intensive Muskelarbeit kann sich der Körper stark aufheizen. In solchen Fällen erfolgt eine moderate Kühlung, beispielsweise durch eine Absenkung der Raumtemperatur, leichte Ventilation oder feuchte Tücher. Aggressive Kühlmaßnahmen wie Eiswasserbäder werden vermieden, da sie den Kreislauf zusätzlich belasten können.
Die definitive Therapie der Eklampsie besteht in der intravenösen Calciumgabe. Diese erfolgt in der Regel ausschließlich in einer tierärztlichen Einrichtung, da eine falsche Dosierung oder zu schnelle Applikation Herzrhythmusstörungen auslösen kann. Deshalb wird im präklinischen Setting keine eigenständige Calciumtherapie durchgeführt.
Ebenso wichtig ist das Wissen darüber, welche Maßnahmen vermieden werden sollten. Bei krampfenden Tieren darf kein Calcium oder Flüssigkeit oral verabreicht werden, da ein erhebliches Aspirationsrisiko besteht. Auch das erzwungene Trinken oder das gewaltsame Öffnen des Mauls kann gefährlich sein. Stattdessen steht die Sicherung des Tieres und die Vorbereitung des Transports im Vordergrund.
Ein weiterer wichtiger Bestandteil des Einsatzes ist die Kommunikation mit den Tierhaltern. Häufig befinden sich Welpen in unmittelbarer Nähe der Mutter. Um die Calciumabgabe über die Milch kurzfristig zu reduzieren, werden die Welpen vorübergehend getrennt. Diese Maßnahme wird ruhig erklärt, damit Halter die Situation verstehen und nicht in Panik geraten.
Gleichzeitig erfolgt eine Voranmeldung in der Tierklinik. Eine kurze und präzise Information wie „laktierende Hündin mit Krampfanfällen – Verdacht auf Eklampsie“ ermöglicht es der Klinik, die notwendige Behandlung vorzubereiten. Dazu gehören Calciumpräparate, Monitoring und gegebenenfalls Maßnahmen zur Stabilisierung des Kreislaufs.
In der Ausbildung werden außerdem Differenzialdiagnosen berücksichtigt. Krampfanfälle können auch durch Vergiftungen, Hypoglykämie, Hitzschlag, epileptische Erkrankungen oder entzündliche Erkrankungen des Nervensystems ausgelöst werden. Im präklinischen Einsatz wird jedoch keine endgültige Diagnose gestellt. Stattdessen werden Warnzeichen erkannt und die Versorgung entsprechend priorisiert.
Zusammenfassend besteht das präklinische Management der Eklampsie aus der schnellen Erkennung der typischen Symptome, der Sicherung des Patienten während der Krampfphase, einer kontrollierten Temperaturregulation und einem raschen Transport zur tierärztlichen Behandlung. Eine strukturierte Kommunikation und eine klare Zeitlinie des Ereignisverlaufs helfen der Klinik, die definitive Therapie vorzubereiten.

Postpartale Komplikationen können sowohl das Muttertier als auch die Neonaten betreffen und reichen von lokalen Problemen bis zu akuten Systemzuständen. Präklinisch wird deshalb ein strukturierter Blick geschult: Welche Zeichen sind unmittelbar lebensbedrohlich (starke Blutung, Schock, Sepsisverdacht, Verdacht auf Uterusruptur)? Welche Störungen sind häufige, aber sekundäre Treiber (retinierte Nachgeburt, Metritis, Hypokalzämie, Mastitis)? Und welche Risiken betreffen primär die Welpen (Hypothermie, Hypoglykämie, Atemprobleme)? Ziel ist nicht, postpartale Probleme „auszutherapieren“, sondern kritische Muster früh zu erkennen, eine saubere Zeitachse zu erstellen und Transport sowie Klinikvorbereitung zu beschleunigen.
Ein häufiger Einsatzanlass ist auffälliger Ausfluss. Didaktisch wird hier klar unterschieden: Ein moderater lochialer Ausfluss kann post partum vorkommen. Übelriechender, eitriger oder deutlich blutiger Ausfluss – besonders in Kombination mit Fieber, Apathie, Schmerz oder rascher Verschlechterung – wird als Alarmzeichen gewertet. In diesem Kontext stehen Metritis und beginnende systemische Infektion im Vordergrund der Risikoeinschätzung. Blutungsverluste werden nicht nur „nach Menge“, sondern nach Kreislaufwirkung beurteilt: Schleimhautfarbe, CRT, Pulsqualität, Herzfrequenz, Atemfrequenz und Allgemeinverhalten. Bei Verdacht auf innere Blutung oder Uterusruptur wird ohne Verzögerung transportiert und vorangemeldet.
Ein weiterer relevanter Befundkomplex ist Mastitis. Hinweise sind schmerzhafte, verhärtete oder überwärmte Milchleisten, veränderte Milch (z. B. wässrig, flockig, verfärbt) und ein reduzierter Allgemeinzustand. Präklinisch liegt der Fokus auf Risikowahrnehmung und Organisation: Welpen werden vor potenziell kontaminierter Milch geschützt, die Mutter wird stressarm gelagert, und die Klinik wird informiert, damit Diagnostik und Analgesie/Antibiose-Entscheidung vorbereitet werden können.
Für Neonaten gilt ein eigenes Prioritätenset. Zentral ist, dass Wärme eine aktive Maßnahme ist: Welpen kühlen schnell aus, vor allem in nassen Handtüchern oder bei Zugluft. Hypothermie kann rasch zu Schwäche, fehlendem Saugreflex und Folgeproblemen führen. Daher wird ein „Neonaten-Schutzpaket“ trainiert: Welpen abtrocknen, warm und zugfrei einpacken, Wärmequelle mit Abstand nutzen (kein direkter Kontakt), Atemwege frei halten und Transport in einer warmen, stabilen Box organisieren. Wenn Welpen deutlich apathisch sind oder Atemprobleme zeigen, wird der Transport nicht verzögert, sondern die Situation als zeitkritisch behandelt.
Die Kommunikation mit Halter*innen ist dabei ein praktischer Kernskill. Vermittelt werden kurze, klare Regeln, die iatrogene Schäden verhindern: keine Zwangsfütterung, nichts „einflößen“, keine Manipulation am Geburtskanal, hygienische Unterlage herstellen, Welpen zählen und Status grob dokumentieren. Die Übergabe an die Klinik folgt einer klaren Zeitlinie: Zeitpunkt der Geburt, Verlauf seitdem, aktueller Zustand der Mutter, letzter Säugezeitpunkt, Aktivität/Temperaturgefühl der Welpen sowie Besonderheiten wie Ausflussgeruch/-farbe, Schmerzverhalten oder Blutungszeichen. So kann die Klinik Neonaten-Setup und Ressourcen früh bereitstellen.
Ein wichtiges Ausbildungsziel ist außerdem das Management von emotionalem Druck: Postpartale Notfälle sind hoch belastend, Halter*innen sind häufig überfordert. Präklinisch wird Führung übernommen, ohne eskalierend zu wirken: Aufgaben werden verteilt (Transportwege freimachen, Box/Unterlagen, Welpen zählen), Entscheidungen werden kurz begründet, und der Fokus bleibt auf sicherem, zügigem Transport bei Warnzeichen.

Die neonatale Reanimation unterscheidet sich in mehreren zentralen Punkten von der Wiederbelebung adulter Tiere. Während bei erwachsenen Patienten häufig Kreislaufprobleme im Vordergrund stehen, scheitern Neonaten in erster Linie an respiratorischen Schwierigkeiten. Unmittelbar nach der Geburt sind Atemwege häufig durch Fruchtwasser, Schleim oder Gewebereste verlegt. Gleichzeitig kann die Atmung verzögert einsetzen oder nur unzureichend erfolgen. Dadurch entsteht rasch ein Sauerstoffmangel, der ohne schnelle Intervention zu schwerer Hypoxie führen kann.
Aus diesem Grund folgt die Versorgung eines neugeborenen Welpen einer klaren Prioritätenreihenfolge. Die Ausbildung vermittelt ein einfaches, aber konsequent eingeübtes Schema: Wärme – Atemweg – Ventilation – Kreislauf. Dieser Ablauf bildet die Grundlage jeder neonatologischen Erstversorgung im präklinischen Umfeld.
Der erste Schritt ist die Sicherung der Körpertemperatur. Neugeborene Tiere verlieren sehr schnell Wärme, insbesondere wenn sie noch feucht sind oder in kühlen Räumen geboren werden. Hypothermie wirkt stark dämpfend auf Atmung, Kreislauf und Stoffwechsel. Daher wird der Welpe zunächst vorsichtig abgetrocknet und in eine warme Umgebung gebracht. Weiche Tücher oder eine vorgewärmte Unterlage helfen, die Körpertemperatur zu stabilisieren. Wichtig ist dabei, Überhitzung zu vermeiden; Wärmequellen werden immer mit Abstand eingesetzt.
Parallel dazu werden die Atemwege überprüft. Schleim oder Flüssigkeit im Maul und in der Nase können die Atmung erheblich behindern. Diese Sekrete werden vorsichtig entfernt, beispielsweise durch sanftes Abwischen oder Absaugen mit geeigneten Hilfsmitteln. Aggressive Manipulationen oder starkes Saugen sind zu vermeiden, da die empfindlichen Schleimhäute leicht verletzt werden können.
Im Anschluss wird beurteilt, ob der Welpe eigenständig atmet. Dazu werden Brustkorbbewegungen, Atemgeräusche, Hautfarbe und Reaktionsfähigkeit beobachtet. Ein gesunder Neonat beginnt innerhalb kurzer Zeit mit regelmäßigen Atembewegungen und zeigt erste spontane Bewegungen.
Wenn keine effektive Atmung vorhanden ist, wird eine unterstützende Ventilation eingeleitet. Je nach Ausstattung kann dies über eine kleine Maske, ein Bagging-System oder eine niedrige Sauerstoffzufuhr erfolgen. Dabei ist besondere Vorsicht erforderlich: Das Lungenvolumen von Neonaten ist sehr klein, und bereits ein zu hoher Beatmungsdruck kann Barotrauma verursachen. Deshalb gilt das Prinzip „so wenig wie möglich, so viel wie nötig“. Kurze, sanfte Beatmungsimpulse sind meist ausreichend, um die Eigenatmung zu stimulieren.
Der Kreislauf wird über Herzfrequenz, Muskeltonus und Reflexreaktionen beurteilt. Eine niedrige Herzfrequenz bei Neugeborenen ist häufig Folge einer unzureichenden Sauerstoffversorgung. Deshalb steht auch hier die Verbesserung der Ventilation im Vordergrund. Sobald die Atmung effektiver wird, stabilisiert sich häufig auch die Herzfrequenz.
Ein weiterer wichtiger Faktor ist der Energiestoffwechsel. Neonaten verfügen nur über geringe Glukosereserven. Längere Unterkühlung oder Sauerstoffmangel können schnell zu Hypoglykämie führen. Im präklinischen Setting wird jedoch auf riskante orale Zuckergaben verzichtet, insbesondere wenn der Welpe schluckschwach ist. Stattdessen konzentriert sich die Versorgung auf Wärme, Sauerstoff und einen schnellen Transport zur weiterführenden Behandlung.
Hygiene spielt ebenfalls eine zentrale Rolle. Neugeborene Tiere besitzen ein unreifes Immunsystem und reagieren empfindlich auf bakterielle Kontamination. Deshalb wird grundsätzlich mit Handschuhen gearbeitet. Unterlagen, Tücher und verwendete Materialien werden sauber getrennt und möglichst steril gehalten.
Die Transportlogistik ist ein weiterer wichtiger Bestandteil der Versorgung. Neonaten werden in einer warmen, gut belüfteten Transportbox untergebracht. Direktes Auflegen auf Heizkissen ohne Schutzschicht ist zu vermeiden, da dies zu Verbrennungen oder Überhitzung führen kann. Gleichzeitig wird darauf geachtet, dass ausreichend Luftzirkulation vorhanden ist.
Auch das Verhalten der Mutter wird berücksichtigt. In manchen Situationen ist sie sehr unruhig oder gestresst. In solchen Fällen kann eine räumliche Trennung während des Transports sinnvoll sein, um Verletzungen der Welpen zu verhindern. Die Sicherheit aller Tiere steht dabei im Vordergrund.
Ein zentraler Bestandteil der Ausbildung ist außerdem die Aufklärung der Tierhalter. Häufig existieren Fehlannahmen über die Erstversorgung von Neugeborenen. Schütteln, starkes Ausklopfen oder andere gewaltsame Maßnahmen können schwere Verletzungen verursachen und sind unbedingt zu vermeiden. Stattdessen wird erklärt, dass kontrollierte Wärme, freie Atemwege und ruhiges Handling entscheidend sind.
Simulationen im Training bilden realistische Einsatzsituationen nach. Typische Szenarien sind kalte Räume, nervöse Halter oder mehrere gleichzeitig geborene Welpen. Dabei lernen die Teilnehmer, Prioritäten zu setzen, Aufgaben im Team zu verteilen und strukturiert zu arbeiten.
Die Übergabe in der Tierklinik erfolgt anhand einer klaren Informationsstruktur. Dazu gehören der Zeitpunkt der Geburt, die bisher durchgeführten Maßnahmen, die Reaktion des Welpen auf die Reanimation sowie der Zustand der übrigen Wurfgeschwister. Diese Informationen helfen dem Klinikteam, die weitere Versorgung zielgerichtet fortzusetzen.
Zusammengefasst basiert die neonatale Reanimation im präklinischen Bereich auf wenigen, aber entscheidenden Maßnahmen. Wärme sichern, Atemwege freimachen, Atmung unterstützen und anschließend einen sicheren Transport organisieren. Wenn diese Schritte ruhig und strukturiert durchgeführt werden, können viele kritische Situationen stabilisiert werden, bis eine tierärztliche Behandlung erfolgt.

Rechtliche Rahmenbedingungen, strukturierte Kommunikation und konsequente Einsatzhygiene sind in reproduktionsmedizinischen Notfällen keine Nebenaspekte, sondern wesentliche Bestandteile der präklinischen Versorgung. Geburten finden häufig im häuslichen Umfeld statt, oft unter beengten räumlichen Bedingungen und mit mehreren anwesenden Personen. Stress, emotionale Belastung der Tierhalter und hygienisch problematische Situationen sind daher typisch. Aus diesem Grund gehört es zu den Aufgaben des Tierrettungssanitäters, die Einsatzstelle organisatorisch zu strukturieren. Dazu gehört das Zuweisen klarer Aufgaben, das Reduzieren unnötiger Zuschauer sowie das Einrichten eines sauberen und übersichtlichen Arbeitsbereichs.
Grundlegende Hygienemaßnahmen sind in solchen Situationen unverzichtbar. Handschuhe, saugfähige Unterlagen und ein strukturierter Umgang mit kontaminierten Materialien bilden die Basis jeder Versorgung. Blut, Fruchtwasser und andere Körperflüssigkeiten können nicht nur eine Infektionsquelle darstellen, sondern auch die Übersicht am Einsatzort beeinträchtigen. Daher wird darauf geachtet, Materialien getrennt zu lagern und kontaminierte Gegenstände sicher zu entsorgen.
Gleichzeitig arbeitet der Tierrettungssanitäter immer innerhalb klar definierter medizinischer und rechtlicher Grenzen. Invasive Maßnahmen wie intravaginale Manipulationen oder Medikamentengaben außerhalb festgelegter Protokolle sind sowohl fachlich als auch rechtlich problematisch. Solche Eingriffe können Komplikationen verursachen und Haftungsrisiken nach sich ziehen. Deshalb vermittelt die Ausbildung den Grundsatz der Indikationsklarheit: Jede Handlung muss medizinisch begründet sein, nachvollziehbar dokumentiert werden und darf den Transport zur tierärztlichen Behandlung nicht verzögern.
Die Dokumentation hat in diesem Kontext eine zentrale Bedeutung. Sie umfasst nicht nur medizinische Befunde, sondern auch zeitliche Abläufe und durchgeführte Maßnahmen. Wichtige Bestandteile sind Zeitpunkte des Einsatzbeginns, beobachtete Symptome, Vitalparameter, eingeleitete Maßnahmen sowie die Reaktion des Tieres. Auch relevante Aussagen der Halter können dokumentiert werden, wenn sie für den weiteren Verlauf von Bedeutung sind. Besonders wichtig ist eine klare Zeitachse, da sie die Dringlichkeit der Situation objektiviert und der Klinik wertvolle Informationen liefert.
Kommunikation wird in der Ausbildung als strukturierter Prozess vermittelt. Zunächst steht die Beruhigung der Situation im Vordergrund. Anschließend folgt eine kurze und verständliche Information über die aktuelle Lage und die möglichen Risiken. Erst danach werden konkrete Handlungsanweisungen gegeben. Diese Reihenfolge hilft, Vertrauen aufzubauen und unüberlegte Handlungen zu verhindern.
Ein häufiges Problem in Geburtsnotfällen ist das Eingreifen von Haltern in die Geburtssituation. Gut gemeinte, aber falsche Maßnahmen wie das Ziehen an Welpen oder das Einflößen von Flüssigkeiten können schwere Verletzungen oder Aspirationsrisiken verursachen. Deshalb erklärt der Tierrettungssanitäter kurz und sachlich, warum bestimmte Handlungen gefährlich sind. Gleichzeitig werden klare Aufgaben verteilt, beispielsweise das Bereitstellen von Handtüchern, das Vorbereiten einer Transportbox oder das Freimachen des Transportweges.
Ein weiterer wichtiger Bestandteil ist die frühzeitige Voranmeldung in der Tierklinik. Dabei werden die wichtigsten Informationen strukturiert übermittelt: Verdachtsdiagnose, Vitalstatus der Mutter, zeitlicher Verlauf der Geburt, Anzahl der Welpen sowie deren aktueller Zustand. Diese Informationen ermöglichen es der Klinik, notwendige Ressourcen vorzubereiten, etwa einen Operationssaal, Inkubatoren für Neonaten oder Medikamente für eine spezifische Therapie.
Auch tierschutzrechtliche Aspekte können im Einsatz eine Rolle spielen. Wenn ein Tier offensichtlich leidet und notwendige medizinische Maßnahmen durch den Halter verweigert werden, muss die Situation sorgfältig dokumentiert und entsprechend der vorgesehenen Eskalationswege behandelt werden. Ziel ist dabei stets eine professionelle und deeskalierende Kommunikation. Konfrontation wird vermieden, stattdessen wird auf sachliche Information und nachvollziehbare medizinische Argumentation gesetzt.
Ein weiterer Aspekt betrifft die Sicherheit am Einsatzort. Geburtsnotfälle gehen häufig mit emotionalen Ausnahmesituationen einher. Durch klare Kommunikation, strukturierte Abläufe und eine ruhige Führung des Einsatzes kann verhindert werden, dass Chaos oder Konflikte entstehen. Dies verbessert nicht nur die Arbeitsbedingungen des Teams, sondern auch die medizinische Versorgung des Muttertieres und der Welpen.
Insgesamt verfolgt die Ausbildung das Ziel, medizinische Kompetenz, hygienisches Arbeiten und rechtssichere Kommunikation miteinander zu verbinden. Nur wenn diese drei Elemente zusammenspielen, kann eine präklinische Versorgung effektiv und sicher erfolgen. Eine ruhige, strukturierte Einsatzführung schafft die Grundlage dafür, dass Muttertier und Neonaten möglichst stabil zur weiterführenden tierärztlichen Behandlung transportiert werden können.
Single-Choice: pro Frage eine richtige Antwort. Bestehensgrenze: 70%. (Fragen & Antworten werden gemischt.)
Ziel: Dystokie – Red Flags erkennen → Voranmeldung mit Zeitachse → stressarme Stabilisierung & Transport.
Ausbildungsplattform (Tier-Notruf)
Kapitel 15 behandelt Sepsis, systemische Infektionen und Hygieneaspekte im präklinischen Einsatz. Sepsis ist keine reine „Labor-Diagnose“, sondern vor allem ein klinisches Risiko. Eine Infektion löst dabei eine überschießende und dysregulierte Entzündungsreaktion des Organismus aus, die zu Hypoperfusion, Kreislaufinstabilität und schließlich zu Organfunktionsstörungen führen kann. Für Tierrettungssanitäter ist entscheidend, Sepsis als zeitkritischen Notfall zu verstehen. Die definitive Therapie – diagnostische Abklärung, aggressive Stabilisierung, mögliche chirurgische Maßnahmen und antimikrobielle Therapie nach tierärztlicher Entscheidung – findet in der Klinik statt. Dennoch entscheidet die präklinische Phase häufig darüber, ob der Patient stabil genug dort ankommt.
Die Ausbildung beginnt deshalb mit dem SIRS-Konzept (Systemic Inflammatory Response Syndrome) als grundlegenden Erkennungsrahmen. Typische Kriterien sind Temperaturabweichungen (Fieber oder Hypothermie), Tachykardie, Tachypnoe und ein verändertes Allgemeinbefinden. Gleichzeitig wird klar vermittelt, dass SIRS allein noch keine Sepsis bedeutet. Erst die Kombination aus Infektionsverdacht oder Infektionsfokus und Anzeichen einer Organbeteiligung macht die Situation kritisch.
Im präklinischen Einsatz wird daher eine „Red-Flag“-Triage gelehrt. Zu den wichtigsten Warnzeichen gehören mentale Veränderungen wie Apathie, Delir oder Somnolenz, eine verlängerte kapilläre Rückfüllzeit, kalte Extremitäten, schwacher Puls, Dyspnoe, Hypothermie oder eine rasche Verschlechterung des Allgemeinzustands innerhalb kurzer Zeit. Diese Zeichen weisen darauf hin, dass der Organismus möglicherweise bereits in eine septische Kreislaufdysregulation übergeht.
Praktisch wird die ABCDE-Struktur konsequent angewendet. Atemweg und Atmung werden beurteilt, bei Bedarf erfolgt eine Sauerstoffgabe. Kreislaufzeichen und Perfusion werden engmaschig kontrolliert. Bewusstsein und Schmerz werden eingeschätzt, die Körpertemperatur gemessen und – soweit möglich – nach einem möglichen Infektionsfokus gesucht.
Die Fokussuche bleibt dabei bewusst pragmatisch. Häufige Kategorien sind Wunden oder Abszesse, Atemwegsinfektionen, abdominale Prozesse mit schmerzhafter Abwehrspannung, urogenitale Infektionen wie Pyometra sowie Fälle mit unklarem Fokus. Ziel ist nicht die vollständige Diagnose, sondern eine erste Einordnung, die der Klinik bei der Vorbereitung hilft.
Ein zentraler Ausbildungsinhalt besteht darin, Verzögerungen durch übermäßige Diagnostik zu vermeiden. Im präklinischen Umfeld ist es legitim, nur die Informationen zu erheben, die Transport und Klinikvorbereitung verbessern. Jede Minute zählt, wenn ein septischer Patient bereits Zeichen der Organminderperfusion zeigt.
Ein typisches Fallbeispiel beschreibt einen Hund nach einer Bissverletzung. Am Folgetag wirkt der Patient apathisch, die kapilläre Rückfüllzeit beträgt drei Sekunden, die Pfoten sind kalt und der Hund hechelt stark. Das Lehrziel besteht darin, einen möglichen Sepsisverdacht zu äußern, Sauerstoff bereitzustellen, Stress zu reduzieren und einen schnellen Transport mit Voranmeldung einzuleiten.
Ein wichtiger Grundsatz lautet: Sepsis bedeutet nicht einfach „Fieber“. Entscheidend ist eine dysregulierte Immunreaktion mit Risiko für Organversagen. Deshalb wird in der Ausbildung nicht auf ein einzelnes Symptom vertraut, sondern auf Muster und Trends.
Das Konzept der „Red Flags“ spielt dabei eine zentrale Rolle. Veränderungen des Bewusstseins, eine deutlich verlängerte CRT, kalte Extremitäten, schwacher Puls, Dyspnoe, Hypothermie oder rasch progrediente Schwäche sind wichtige Warnzeichen. Diese Parameter werden wiederholt erhoben, um Veränderungen frühzeitig zu erkennen.
Die Zeitachse wird als diagnostisches Werkzeug genutzt. Ein plötzlicher Beginn nach Wunde, Operation oder Geburt kann auf einen infektiösen Fokus hinweisen. Ein schleichender Verlauf ist typisch bei uterinen oder abdominalen Infektionen. Ein plötzliches „Kippen“ des Patienten wird häufig bei Pneumonien oder schweren systemischen Infektionen beobachtet.
Stressmanagement wird ausdrücklich als therapeutische Maßnahme verstanden. Eine ruhige Stimme, möglichst wenige beteiligte Personen, minimaler Zwang und kurze Transportwege reduzieren die Katecholaminbelastung und die Atemarbeit des Patienten. Diese Maßnahmen können die Kreislaufsituation stabilisieren, bis die definitive Therapie erfolgt.
Die präklinische Dokumentation konzentriert sich auf Trends. Atemfrequenz, Herzfrequenz, Temperatur, Schleimhautfarbe, CRT, Pulsqualität, Bewusstseinszustand und Schmerz werden wiederholt erhoben und dokumentiert. Diese Verlaufsinformationen sind für die Klinik häufig wertvoller als ein einzelner Messwert.
Ein weiterer wichtiger Bestandteil dieses Kapitels ist das Thema Hygiene. Handschuhe, Flächendesinfektion und möglichst kontaminationsarme Transportwege schützen nicht nur das Rettungsteam, sondern auch nachfolgende Patienten. Bei Verdacht auf einen infektiösen Fokus wird die Klinik frühzeitig informiert, damit gegebenenfalls Isolations- oder Sepsisprotokolle vorbereitet werden können.
Eine präzise Voranmeldung spart entscheidende Minuten in der Übergabephase. Die Plattform betont deshalb, dass präklinisch nicht „zu Ende behandelt“ wird. Ziel ist es, den Patienten zu stabilisieren und möglichst schnell in eine Umgebung zu bringen, in der weiterführende Diagnostik und Therapie möglich sind.
Fallbeispiele dienen dazu, typische Fehlentscheidungen zu vermeiden. Dazu gehören Situationen, in denen Halter versuchen, das Tier zunächst zu füttern, zu baden oder lange zu untersuchen, obwohl bereits deutliche Instabilitätszeichen bestehen. Bei kritischem Zustand gilt: Transport ist Therapie.
Auch das Zoonoserisiko wird pragmatisch bewertet. Kot oder Erbrochenes, respiratorische Symptome, Bissverletzungen oder unklare Fieberzustände erfordern konsequente Schutzmaßnahmen und klare Hinweise bei der Übergabe an die Klinik.
Zusammenfassend wird Sepsis im präklinischen Einsatz als dynamischer Zustand verstanden. Entscheidend sind Mustererkennung, Trendbeobachtung, konsequente Hygiene, stressarmes Handling und ein schneller Transport zur definitiven Behandlung.

Fieber, Hypothermie und Dehydratation gehören zu den häufigsten physiologischen Veränderungen bei infektiösen Erkrankungen im präklinischen Einsatz. Für die Ausbildung wird betont, dass die Körpertemperatur keine einfache „Ja-/Nein-Information“ darstellt. Ein einzelner Temperaturwert muss immer im Zusammenhang mit dem klinischen Gesamtbild interpretiert werden. Fieber kann beispielsweise auch durch Schmerz, Stress oder starke körperliche Belastung entstehen. Umgekehrt ist eine Hypothermie bei schweren Infektionen häufig ein besonders ernstes Warnsignal, da sie auf eine gestörte Thermoregulation und eine fortschreitende Kreislaufdekompensation hinweisen kann.
Das grundlegende didaktische Prinzip lautet daher: Temperatur messen, den Verlauf beobachten und die Werte klinisch einordnen. Die Messung sollte möglichst stressarm erfolgen. Bei Patienten mit ausgeprägter Atemnot, Aggressivität oder instabilem Kreislauf kann die Temperaturmessung zurückgestellt werden, wenn sie den Zustand verschlechtern oder das Personal gefährden würde.
Bei Fieber werden präklinisch vor allem unterstützende Maßnahmen vermittelt. Dazu gehören eine ruhige Umgebung, stressarmes Handling und das Vermeiden zusätzlicher Überhitzung. Extreme Kühlmaßnahmen wie Eiswasser oder abruptes Abkühlen sind kontraindiziert, da sie Kreislaufreaktionen auslösen und den Patienten zusätzlich belasten können. Antipyretische Medikamente sind im präklinischen Kontext in vielen Systemen nicht vorgesehen und können bei unsachgemäßer Anwendung Nebenwirkungen wie Nierenbelastung oder gastrointestinale Schäden verursachen.
Bei Hypothermie erfolgt das Wärmemanagement kontrolliert und schrittweise. Der Patient wird zunächst getrocknet und gegen weiteren Wärmeverlust isoliert. Eine warme Umgebung wird geschaffen, beispielsweise durch Decken oder isolierende Unterlagen. Wärmequellen wie Wärmflaschen oder Heizkissen können unterstützend eingesetzt werden, jedoch stets mit ausreichendem Abstand, um Verbrennungen zu vermeiden. Gleichzeitig erfolgt eine regelmäßige Kontrolle des Patienten, da eine zu schnelle oder unkontrollierte Erwärmung ebenfalls Kreislaufprobleme auslösen kann.
Parallel zur Temperaturkontrolle wird immer nach der zugrunde liegenden Ursache gesucht. Hypothermie kann unter anderem bei Schockzuständen, systemischen Infektionen, nach Narkosen oder bei längerer Exposition gegenüber niedrigen Umgebungstemperaturen auftreten. Eine isolierte Temperaturveränderung ohne klinischen Kontext sollte daher nie isoliert bewertet werden.
Dehydratation wird im präklinischen Umfeld vor allem anhand klinischer Zeichen eingeschätzt. Wichtige Hinweise liefern Schleimhautfarbe und -feuchtigkeit, Hautturgor, Stellung der Augäpfel sowie Pulsqualität und kapilläre Rückfüllzeit. Trockene oder klebrige Schleimhäute, ein verzögerter Hautturgor oder eingesunkene Augen können auf einen Flüssigkeitsmangel hinweisen.
Die Ausbildung betont, dass eine orale Flüssigkeitsgabe nur unter bestimmten Voraussetzungen sinnvoll ist. Der Patient muss wach, schluckfähig und frei von Übelkeit oder Erbrechen sein. Bei Bewusstseinsstörungen, ausgeprägter Schwäche oder aktivem Erbrechen besteht ein erhebliches Risiko für Aspiration. In solchen Situationen ist eine orale Flüssigkeitsgabe kontraindiziert und der schnelle Transport zur tierärztlichen Versorgung hat Vorrang.
Ein typisches Fallbeispiel beschreibt eine Katze mit schwerer Lethargie, Hypothermie und klebrigen Schleimhäuten nach mehrtägiger Futterverweigerung. Das Lernziel besteht darin, Hypothermie als potenzielles Warnsignal zu erkennen, mögliche Ursachen wie Infektion, Stoffwechselstörung oder systemische Erkrankung in Betracht zu ziehen und ein vorsichtiges Wärmemanagement einzuleiten, während gleichzeitig der Transport zur weiteren Abklärung vorbereitet wird.
Für Einsatzkräfte ist wichtig zu verstehen, dass Veränderungen der Körpertemperatur häufig nur ein sichtbarer Teil eines komplexeren physiologischen Prozesses sind. Temperaturabweichungen müssen deshalb immer zusammen mit Kreislaufparametern, Bewusstseinszustand, Atemfrequenz und allgemeinem Verhalten des Patienten beurteilt werden.
Ein weiteres Lernziel besteht darin, die Dynamik des Krankheitsverlaufs zu erkennen. Ein Patient kann innerhalb kurzer Zeit von einer scheinbar stabilen Situation in einen deutlich kritischeren Zustand übergehen. Daher wird im Einsatz besonderer Wert auf wiederholte Beobachtung und Dokumentation gelegt.
Praktisch bedeutet dies, dass relevante Parameter – insbesondere Atemfrequenz, Herzfrequenz, Schleimhautstatus und Bewusstseinslage – regelmäßig überprüft werden. Diese Verlaufsinformationen ermöglichen der aufnehmenden Klinik eine bessere Einschätzung der Entwicklung des Patienten während der präklinischen Phase.
Ein strukturierter Umgang mit Temperaturveränderungen ist deshalb ein wichtiger Bestandteil der präklinischen Versorgung infektiöser Notfälle. Ziel ist es, potenziell kritische Entwicklungen frühzeitig zu erkennen, supportive Maßnahmen einzuleiten und den Patienten möglichst stabil in die weiterführende Behandlung zu überführen.
Zusammenfassend steht im präklinischen Umgang mit Fieber, Hypothermie und Dehydratation nicht die vollständige Behandlung im Vordergrund, sondern die sichere Stabilisierung, das Vermeiden zusätzlicher Belastungen und die Vorbereitung einer schnellen tierärztlichen Weiterbehandlung.
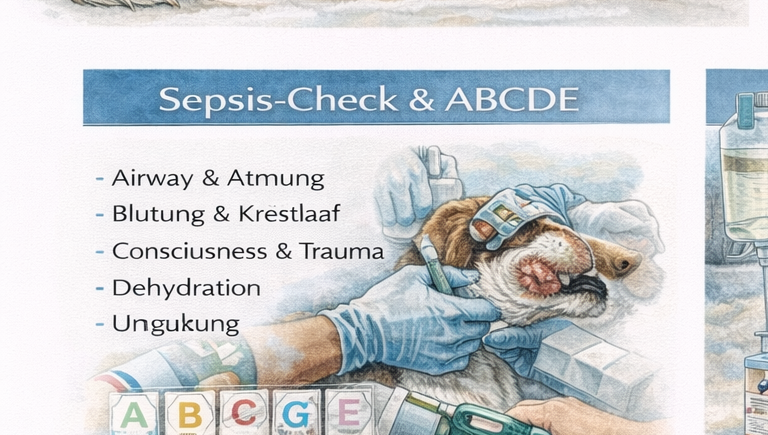
Der Sepsis-Check im präklinischen Einsatz ist als strukturierter Entscheidungs- und Beobachtungsalgorithmus konzipiert, der sich am ABCDE-Schema orientiert und um zwei zusätzliche Elemente erweitert wird: Fokus und Trend. Ziel dieses Ansatzes ist es, bereits im Feld eine systematische Einschätzung zu ermöglichen, ohne umfangreiche Diagnostik vorauszusetzen. Stattdessen steht die strukturierte klinische Beobachtung im Vordergrund.
Im Training wird ein kurzer, klar definierter Ablauf eingeübt. Der erste Schritt besteht in einer initialen Beobachtung ohne direkte Manipulation des Patienten. Dabei werden Atemmuster, Körperhaltung, Bewegungsaktivität und Bewusstseinslage beurteilt. Diese Phase ermöglicht häufig bereits eine erste Einschätzung der Schwere des Zustands und verhindert unnötigen Stress durch sofortige Untersuchung.
Im zweiten Schritt folgt das B-Assessment (Breathing). Hier werden Atemfrequenz, Atemarbeit und mögliche Atemgeräusche beurteilt. Zusätzlich wird auf Zeichen wie Zyanose oder ungewöhnliche Atembewegungen geachtet. Wenn klinische Hinweise auf eine respiratorische Beeinträchtigung vorliegen, wird Sauerstoff verabreicht. Die Reaktion auf Sauerstoff kann gleichzeitig ein wertvoller Hinweis auf die Stabilität des Patienten sein.
Der dritte Schritt umfasst das C-Assessment (Circulation). Hier werden Schleimhautfarbe, kapilläre Rückfüllzeit, Pulsqualität und Herzfrequenz beurteilt. Verlängerte CRT, kalte Extremitäten oder ein schwacher Puls können Hinweise auf eine eingeschränkte Perfusion sein. Diese Befunde sind besonders wichtig, da sie eine beginnende Kreislaufdysfunktion anzeigen können.
Der vierte Schritt betrifft das D-Assessment (Disability). Dabei wird der neurologische Zustand des Patienten eingeschätzt. Reaktion auf Ansprache oder Berührung, Schmerzreaktion, Pupillenreaktionen sowie die Fähigkeit zur Haltungskontrolle liefern Hinweise auf den allgemeinen neurologischen Status und die Schwere der Erkrankung.
Im fünften Schritt folgt das E-Assessment (Exposure/Environment). Hier werden Körpertemperatur, sichtbare Verletzungen oder Hautveränderungen sowie mögliche Hinweise auf einen Infektionsfokus beurteilt. Dazu gehören beispielsweise Wunden, Abszesse, abdominale Schmerzen, Veränderungen des Bauchumfangs oder pathologische Ausflüsse, etwa bei einer Pyometra. Auch Hinweise auf Erbrechen oder Durchfall können wichtige Informationen liefern.
Nach Abschluss der ABCDE-Beurteilung wird der mögliche Infektionsfokus in eine der praktischen Kategorien eingeordnet. Typische Kategorien sind Haut- und Weichteilinfektionen, respiratorische Erkrankungen, abdominale oder urogenitale Prozesse sowie Fälle mit unklarem Ursprung. Diese Einordnung dient vor allem dazu, der aufnehmenden Klinik eine erste Orientierung zu geben.
Ein zentrales Element des Algorithmus ist die wiederholte Re-Evaluation. Nach jeder Maßnahme sowie vor Beginn des Transports wird überprüft, ob sich der Zustand verändert hat. Beispiele für solche Beobachtungen sind eine Verbesserung der Schleimhautfarbe nach Sauerstoffgabe, Veränderungen der CRT oder eine sichtbare Entlastung der Atmung. Diese Beobachtungen liefern wichtige Informationen über die Dynamik des Krankheitsverlaufs.
Ein weiterer Bestandteil des Algorithmus ist die strukturierte Übergabe. Die Ausbildung legt großen Wert darauf, dass relevante Informationen klar und präzise kommuniziert werden. Eine Voranmeldung wie „Sepsisverdacht mit Kreislaufzeichen, möglicher Fokus: Urogenitaltrakt“ ermöglicht es der Klinik, diagnostische und therapeutische Maßnahmen frühzeitig vorzubereiten.
Für die Einsatzkräfte bedeutet dies, dass nicht nur einzelne Messwerte wichtig sind, sondern vor allem die Gesamtsituation und deren Entwicklung über die Zeit. Die Kombination aus Beobachtung, strukturiertem Assessment und Trendbewertung bildet die Grundlage des präklinischen Sepsis-Checks.
Ein typisches Trainingsszenario beschreibt eine unkastrierte Hündin mit übelriechendem vaginalem Ausfluss, Apathie und erhöhter Atemfrequenz. In diesem Fall besteht der Verdacht auf eine Pyometra als möglichen Infektionsfokus. Das Lernziel besteht darin, das Risiko einer systemischen Infektion zu erkennen, die Klinik frühzeitig zu informieren und den Transport ohne Verzögerung einzuleiten.
Der Sepsis-Check im Feld verfolgt somit ein klares Ziel: potenziell lebensbedrohliche systemische Infektionen frühzeitig zu erkennen, wichtige klinische Informationen strukturiert zu erfassen und die Voraussetzungen für eine schnelle weiterführende Behandlung zu schaffen.

Zoonosen und konsequente Hygiene sind im Tierrettungsdienst von zentraler Bedeutung. Sie dienen nicht nur dem Schutz des Einsatzteams, sondern auch der Sicherheit nachfolgender Patienten und der Aufrechterhaltung der Einsatzfähigkeit des Rettungssystems. Kontaminationen können Fahrzeuge, Ausrüstung und Personal betreffen und im schlimmsten Fall zu einer Weiterverbreitung infektiöser Erreger führen. Die Ausbildung vermittelt daher kein angstbasiertes Verständnis von Zoonosen, sondern ein strukturiertes und professionelles Risikomanagement.
Zoonotische Erreger können auf verschiedenen Wegen übertragen werden. Zu den wichtigsten Übertragungswegen gehören direkter Kontakt mit Körperflüssigkeiten wie Kot, Erbrochenem oder Wundsekreten, Tröpfchen oder Aerosole bei Husten und Niesen sowie mechanische Verletzungen wie Biss- oder Kratzverletzungen. Diese Übertragungswege bestimmen die praktischen Schutzmaßnahmen im Einsatz.
Im präklinischen Umfeld gelten daher grundlegende Standardhygieneregeln. Handschuhe werden bei jedem Kontakt mit Körperflüssigkeiten oder potenziell kontaminierten Materialien getragen. Bei Spritzgefahr oder starkem Erbrechen kann zusätzlicher Schutz sinnvoll sein. Bei respiratorischen Symptomen oder hohem Aerosolrisiko kann auch das Tragen einer Schutzmaske erwogen werden. Nach jedem Einsatz erfolgt eine konsequente Reinigung und Desinfektion von Kontaktflächen, Transportboxen, Tragen und anderen eingesetzten Materialien.
Ein wichtiger Ausbildungsinhalt ist das Verständnis von Kontaminationswegen im Einsatzablauf. Kontaminierte Materialien werden getrennt gesammelt und entsorgt. Handschuhe werden nach Kontakt mit infektiösem Material gewechselt. Gleichzeitig wird darauf geachtet, dass häufig berührte Gegenstände wie Fahrzeuglenkrad, Funkgeräte oder Mobiltelefone nicht mit kontaminierten Handschuhen berührt werden. Dieses Konzept wird in der Ausbildung häufig als „Kontaminationspfad“ beschrieben.
Hygiene verbessert auch die organisatorische Zusammenarbeit mit der aufnehmenden Klinik. Wenn der Verdacht auf eine infektiöse Erkrankung besteht, sollte die Klinik bereits vor Ankunft informiert werden. Dadurch können dort gegebenenfalls Isolationsmaßnahmen vorbereitet und geeignete Schutzvorkehrungen getroffen werden. Eine solche frühzeitige Kommunikation trägt wesentlich zur Sicherheit von Personal und Patienten bei.
Ein weiterer Bestandteil der Ausbildung betrifft den Umgang mit Biss- oder Kratzverletzungen im Team. Kommt es während eines Einsatzes zu einer solchen Verletzung, erfolgt zunächst eine sofortige Wundreinigung und Blutstillung. Anschließend wird die Verletzung dokumentiert und – abhängig von Risiko und Schweregrad – eine ärztliche Abklärung empfohlen. Diese Maßnahmen dienen sowohl der medizinischen Sicherheit als auch der rechtlichen Dokumentation.
Besondere Aufmerksamkeit gilt Einsätzen mit stark kontaminierenden Symptomen wie Durchfall oder Erbrechen. In solchen Situationen wird der Transport so organisiert, dass Kontamination möglichst begrenzt bleibt. Aufsaugende Unterlagen, separate Behälter für kontaminierte Materialien und eine klare Trennung sauberer und kontaminierter Bereiche erleichtern die anschließende Reinigung.
Nach Abschluss des Einsatzes erfolgt eine strukturierte Flächendesinfektion aller betroffenen Bereiche. Dazu gehören insbesondere Transportboxen, Tragen, Bodenkontaktflächen sowie alle Materialien, die mit Körperflüssigkeiten in Berührung gekommen sind. Eine sorgfältige Nachbereitung verhindert, dass Krankheitserreger im Fahrzeug verbleiben oder auf spätere Patienten übertragen werden.
Ein praxisnahes Trainingsszenario beschreibt einen Hund mit massivem Durchfall und Erbrechen während des Transports. Das Ausbildungsziel besteht darin, den Kontaminationspfad zu kontrollieren, Handschuhe rechtzeitig zu wechseln, kontaminierte Materialien sicher zu entsorgen und anschließend eine gründliche Flächendesinfektion durchzuführen. Gleichzeitig wird die aufnehmende Klinik über die Situation informiert, damit dort entsprechende Hygienemaßnahmen vorbereitet werden können.
Zusammenfassend basiert das Hygienemanagement im Tierrettungsdienst auf wenigen zentralen Prinzipien: konsequente persönliche Schutzmaßnahmen, kontrollierter Umgang mit kontaminierten Materialien, klare Kommunikationswege zur Klinik und eine gründliche Desinfektion nach dem Einsatz. Diese Maßnahmen gewährleisten sowohl den Schutz des Teams als auch die Sicherheit weiterer Patienten.

Die Therapieprinzipien bei Sepsis im präklinischen Setting lassen sich auf drei zentrale Säulen reduzieren: Atmung und Oxygenierung, Stabilisierung von Perfusion und Temperatur unter möglichst geringem Stress sowie ein schneller Transport mit strukturierter Übergabe. Der entscheidende Grundsatz lautet dabei, dass präklinische Maßnahmen nur dann sinnvoll sind, wenn sie den Transport zur definitiven Behandlung nicht verzögern. Ziel ist nicht die vollständige Therapie im Feld, sondern die Stabilisierung des Patienten und die Vorbereitung einer weiterführenden Behandlung in der Klinik.
Die erste Säule betrifft Atmung und Sauerstoffversorgung. Sauerstoff wird verabreicht, wenn klinische Zeichen wie Dyspnoe, Zyanose oder deutlich erhöhte Atemarbeit auftreten. Wichtig ist dabei, dass die Applikation möglichst toleranzorientiert erfolgt. Unruhige oder stark gestresste Patienten profitieren häufig mehr von einer stressarmen Sauerstoffzufuhr als von technisch aufwendigeren Maßnahmen, die zusätzlichen Stress verursachen könnten.
Die zweite Säule umfasst die Einschätzung der Perfusion sowie das Management von Temperatur und Stress. Die Perfusion wird im Feld vor allem anhand klinischer Parameter beurteilt. Kapilläre Rückfüllzeit, Pulsqualität und Bewusstseinszustand liefern Hinweise darauf, ob eine ausreichende Durchblutung der Organe gewährleistet ist. Kalte Extremitäten, schwache Pulse oder eine deutliche mentale Dämpfung können Hinweise auf ein Schockgeschehen sein. In solchen Situationen hat der schnelle Transport höchste Priorität.
Das Temperaturmanagement erfolgt differenziert. Liegt eine Hypothermie vor, wird der Patient vorsichtig erwärmt, beispielsweise durch isolierende Decken oder eine wärmere Umgebung. Bei Überhitzung werden Maßnahmen zur moderaten Kühlung ergriffen. Gleichzeitig wird darauf geachtet, aggressive Kühlmethoden zu vermeiden, insbesondere wenn der Kreislauf bereits instabil ist.
Stressreduktion stellt ein durchgängiges Prinzip der präklinischen Sepsisversorgung dar. Eine ruhige Umgebung, klare Aufgabenverteilung im Team und möglichst kurze Untersuchungsschritte helfen, unnötige Belastungen für den Patienten zu vermeiden. Auch die Kommunikation mit den Tierhaltern spielt dabei eine Rolle: Klare und ruhige Anweisungen können dazu beitragen, zusätzliche Aufregung zu vermeiden.
Die dritte Säule betrifft Transport und Übergabe. Ein strukturierter Informationsaustausch mit der aufnehmenden Klinik ist entscheidend, um dort eine schnelle Weiterbehandlung zu ermöglichen. Die Übergabe orientiert sich typischerweise an klaren Informationsblöcken: zeitlicher Verlauf der Symptome, auffällige klinische Befunde, beobachtete Veränderungen während des Einsatzes, vermuteter Infektionsfokus sowie durchgeführte Maßnahmen und deren Wirkung.
In der Ausbildung werden diese Abläufe regelmäßig in Fallsimulationen trainiert. Ein Beispiel ist ein Patient mit einer Bissverletzung, der am Folgetag apathisch wirkt, eine verlängerte kapilläre Rückfüllzeit zeigt und deutlich schneller atmet als normal. In diesem Szenario besteht der Verdacht auf eine systemische Infektion. Die praktischen Lernziele bestehen darin, Sauerstoff bereitzustellen, den Patienten möglichst warm und stressarm zu halten, die Klinik frühzeitig zu informieren und alle beobachteten Veränderungen zu dokumentieren.
Ein wichtiger Bestandteil dieser Vorgehensweise ist die kontinuierliche Beobachtung des Patienten. Veränderungen der Atemfrequenz, des Bewusstseinszustands oder der Kreislaufparameter können Hinweise auf eine Verschlechterung oder Stabilisierung geben. Deshalb werden relevante Vitalparameter wiederholt erhoben und dokumentiert.
Die strukturierte Dokumentation dient nicht nur der eigenen Orientierung im Einsatz, sondern liefert der Klinik wichtige Informationen über den Verlauf des Zustands während der präklinischen Phase. Gerade bei systemischen Infektionen kann sich der Zustand innerhalb kurzer Zeit verändern, weshalb diese Verlaufsdaten besonders wertvoll sind.
Ein weiterer Aspekt der Ausbildung betrifft die Prioritätensetzung. Maßnahmen, die keinen unmittelbaren Nutzen für Stabilisierung oder Transport haben, werden bewusst vermieden. Das Ziel besteht darin, wertvolle Zeit nicht durch unnötige Untersuchungen oder improvisierte Therapieversuche zu verlieren.
Am Ende des Kapitels werden die Inhalte häufig durch Selbsttests oder Szenarien vertieft. Dabei wird insbesondere überprüft, ob Einsatzkräfte Muster erkennen, Prioritäten richtig setzen und wichtige Informationen strukturiert weitergeben können.
Zusammenfassend basiert das präklinische Management der Sepsis auf wenigen klaren Prinzipien: Stabilisierung der Atmung, Einschätzung der Kreislaufsituation, vorsichtiges Temperaturmanagement, konsequente Stressreduktion sowie ein schneller Transport mit klarer Übergabe. Diese Maßnahmen tragen dazu bei, dass der Patient möglichst stabil in der Klinik ankommt und dort rasch weiterbehandelt werden kann.
Single-Choice: pro Frage eine richtige Antwort. Bestehensgrenze: 70%. (Fragen & Antworten werden gemischt.)
Ziel: Sepsis nach Wunde – Red Flags erkennen → stabilisieren → Voranmeldung/Transport → strukturierte Übergabe.
Ausbildungsplattform (Tier-Notruf)

Kapitel 14 behandelt kardiologische Notfälle im präklinischen Einsatz. Das häufigste Einsatzbild ist die akute Dekompensation einer chronischen Herzerkrankung. Dabei „kippt“ der Patient aus einer über längere Zeit kompensierten Situation in eine akute Kreislauf- und Atemproblematik. Klinisch dominieren Atemnot, Schwäche, Unruhe und in schweren Fällen Kollaps oder Synkopen. Für die Ausbildung ist entscheidend, dass kardiale Notfälle über ihre zugrunde liegenden Mechanismen verstanden werden. Wenn das Herz seine Vorwärtsleistung nicht mehr aufrechterhalten kann, steigen die kardialen Füllungsdrücke. Dadurch entsteht eine venöse Stauung, und Flüssigkeit kann in die Lunge oder den Pleuraspalt übertreten. Gleichzeitig sinkt die effektive Organperfusion. Dies äußert sich häufig in blassen Schleimhäuten, verlängerter kapillärer Rückfüllzeit (CRT) und einer schwachen Pulsqualität.
Präklinisch wird deshalb ein dualer Blick geschult: Ein respiratorisches Problem (B – Breathing) und ein Kreislaufproblem (C – Circulation) können gleichzeitig vorliegen. Atemnot durch Lungenödem und verminderte Perfusion durch reduzierte Herzleistung treten häufig parallel auf. Der Erstkontakt mit dem Patienten beginnt deshalb mit Ruhe und minimalem Stress. Der Patient wird nicht zu Bewegung gezwungen, unnötige Untersuchungsmanöver werden vermieden und keine Körperhaltung erzwungen.
Viele Hunde mit akuter Herzdekompensation nehmen spontan eine sternal stehende oder sitzende Position mit gestrecktem Hals ein. Diese sogenannte orthopnoische Haltung erleichtert die Atmung und sollte unterstützt werden. Zwangslagerungen, insbesondere eine Seitenlage, können die Atemarbeit deutlich verschlechtern und zusätzlichen Stress erzeugen.
Im Rahmen der Erstbeurteilung wird die Atemarbeit genau beobachtet. Dazu gehören Zeichen wie verstärkte Bauchpresse, Nasenflügeln, orthopnoische Körperhaltung oder verlängerte Inspirationsphasen. Gleichzeitig wird die Atemfrequenz gezählt und die Schleimhautfarbe beurteilt. Die Ausbildung betont, dass Husten bei Herzpatienten nicht immer ein bronchiales Problem darstellt. Häufig ist er Ausdruck einer pulmonalen Stauung oder eines beginnenden Lungenödems.
Eine kurze, fokussierte Anamnese liefert wichtige Hinweise. Typische Fragen betreffen eine bekannte Herzdiagnose, bestehende Medikation wie Diuretika oder ACE-Hemmer, einen plötzlichen Symptombeginn nach Belastung sowie mögliche Synkopen in der Vorgeschichte. Diese Informationen helfen, ein kardiales Atemnotbild von anderen Ursachen zu unterscheiden.
Bei akutem Herzversagen ist Sauerstoffgabe in den meisten Fällen indiziert. Entscheidend ist jedoch die Art der Applikation. Sauerstoff muss so verabreicht werden, dass der Patient ihn toleriert. Eine stressarme Sauerstoffzufuhr ist oft effektiver als eine technisch perfekte, aber vom Patienten nicht akzeptierte Applikationsform.
Ein weiterer wichtiger Aspekt ist das Temperaturmanagement. Hechelnde Herzpatienten können rasch überhitzen. Deshalb bedeutet Wärmemanagement in diesem Kontext häufig, Überwärmung zu vermeiden statt aktiv zu wärmen. Eine ruhige Umgebung und eine moderate Umgebungstemperatur tragen wesentlich zur Stabilisierung bei.
Ein typisches Fallbeispiel beschreibt einen kleinen Hund mit bekannter Mitralklappenerkrankung, der nachts plötzlich schwere Atemnot entwickelt. Der Patient zeigt Husten, eine ausgeprägte orthopnoische Haltung und wirkt stark unruhig. Das präklinische Lernziel besteht darin, stressarm Sauerstoff zu verabreichen, eine tolerierte Lagerung zu unterstützen, den klinischen Verlauf zu dokumentieren und eine schnelle Klinikvoranmeldung zu veranlassen.
Bei kardialen Notfällen gilt ein wichtiger Lehrsatz: Stress wirkt wie ein Medikament – allerdings im negativen Sinne. Jede Aufregung führt zu einer erhöhten Katecholaminausschüttung, steigert die Herzarbeit und erhöht den Sauerstoffbedarf des Organismus. Dadurch kann sich die Dyspnoe erheblich verschlechtern. Deshalb werden Umgebung, Handling und Transport so stressarm wie möglich gestaltet.
Die präklinische Beurteilung folgt weiterhin der ABCDE-Struktur. Bei kardialer Atemnot steht häufig der Abschnitt B (Breathing) im Vordergrund. Beurteilt werden Atemfrequenz, Atemarbeit, orthopnoische Haltung, Zyanose, Atemgeräusche wie feuchte Rasseln sowie die Reaktion auf Sauerstoffgabe. Der Abschnitt C (Circulation) konzentriert sich auf Perfusion, Pulsqualität, Schleimhautfarbe, CRT und mögliche Rhythmusstörungen.
Ein zentrales Lernziel besteht in der Unterscheidung zwischen kardiogener und nicht-kardiogener Atemnot. Präklinisch wird keine endgültige Diagnose erwartet, jedoch sollen typische Red Flags erkannt werden. Dazu gehören plötzlich auftretende Orthopnoe, feuchte Rasselgeräusche über der Lunge, Husten mit schaumigem Sekret und eine bekannte Herzerkrankung in der Vorgeschichte.
Die Ausbildung trainiert daher Entscheidungsstrategien wie „Sauerstoff sofort“, „Sauerstoff plus Positionierung“ oder „Sauerstoff plus rascher Transport“. In den meisten echten kardialen Atemnotfällen ist Sauerstoff indiziert. Gleichzeitig wird darauf geachtet, dass der Patient möglichst wenig gestresst wird.
Die Kommunikation mit Tierhalterinnen und Tierhaltern spielt ebenfalls eine wichtige Rolle. Kurze und beruhigende Anweisungen helfen, zusätzliche Belastung zu vermeiden. Dazu gehört beispielsweise, den Patienten nicht zu tragen oder zum Laufen zu zwingen, keine Aufregung zu erzeugen, die Transportbox zu öffnen und für frische Luft zu sorgen. Ebenso wird darauf hingewiesen, dem Tier keine Flüssigkeiten einzuflößen.
Für die klinische Übergabe werden insbesondere Zeitachsen und Trenddaten dokumentiert. Dazu gehören der Beginn der Dyspnoe, mögliche Auslöser wie Belastung oder Hitze, das Auftreten von Husten oder Auswurf, Synkopen, bekannte Medikamente sowie die Reaktion des Patienten auf Sauerstoffgabe und Lagerung.
Bei Verdacht auf eine Perikardtamponade wird ein typisches klinisches Muster vermittelt. Dazu zählen schwache Pulse, möglicherweise eine juguläre Venenstauung, zunehmende Leistungsschwäche bis hin zum Kollaps sowie eine vergleichsweise klare Lunge ohne deutliche Atemgeräusche. In solchen Fällen ist die rasche Erkennung entscheidend, da eine Perikardpunktion in der Klinik lebensrettend sein kann.
Arrhythmien werden präklinisch primär nach ihren klinischen Auswirkungen beurteilt. Entscheidend ist, ob sie zu Perfusionsmangel, Synkopen, Schwäche oder Atemnot führen. Ein ungewöhnlicher Puls ohne klinische Symptome wird anders bewertet als eine Rhythmusstörung mit Kollapsneigung.
Ein wiederkehrender Lehrpunkt in der Ausbildung ist die Vermeidung von Übertherapie. Präklinisch werden keine komplexen Medikamentenregime improvisiert. Stattdessen werden Stabilisierung, Sauerstoffgabe, tolerierte Lagerung, Vermeidung von Überhitzung und ein schneller Transport zur Klinik priorisiert.
Viele Hunde mit Dyspnoe wählen spontan eine sternal stehende oder sitzende Position mit gestrecktem Hals. Diese Haltung wird unterstützt, da sie die Atemmechanik verbessert. Eine erzwungene Seitenlage kann die Atemarbeit verschlechtern und zusätzlichen Stress verursachen.
Zusammenfassend basiert das präklinische Management kardialer Notfälle auf wenigen zentralen Prinzipien: Stressreduktion, frühzeitige Sauerstoffgabe, tolerierte Lagerung, kontinuierliche Beobachtung von Atemarbeit und Perfusion sowie eine strukturierte und schnelle Übergabe an die Klinik.

Das kardiogene Lungenödem ist die zentrale Komplikation der Linksherzinsuffizienz. Pathophysiologisch steigt der Druck in den Lungenvenen und Kapillaren, Flüssigkeit tritt zunächst ins Interstitium und schließlich in die Alveolen über. Das Ergebnis ist ein massiver Gasaustauschdefekt: Die Sauerstoffaufnahme sinkt, die Atemarbeit steigt, und der Patient entwickelt Orthopnoe, Tachypnoe und häufig panische Unruhe.
Präklinisch wird ein Mustertraining gelehrt: feuchte Rasselgeräusche, ggf. Husten mit schaumigem Sekret, zyanotische Schleimhäute und eine deutliche Verbesserung unter Sauerstoffgabe sowie in ruhiger Umgebung sind typische Hinweise. Gleichzeitig wird betont, dass nicht jedes Rasseln kardial ist. Aspiration, Pneumonie oder nicht-kardiogene Ödeme können ähnlich klingen. Deshalb wird stets die klinische Gesamtlage bewertet: bekannte Herzerkrankung, plötzlicher Beginn, fehlendes Fieber und ausgeprägte Orthopnoe sprechen eher für ein kardiogenes Geschehen.
Die präklinische Priorität ist klar: Sauerstoff so früh wie möglich, Stress minimieren und rascher Transport. Viele Patienten tolerieren eine Maske schlecht; Alternativen sind Flow-by-Sauerstoff oder – sofern verfügbar – eine Sauerstoffbox. Die Ausbildung betont die Positionierung: sternal, Brustkorb frei, Hals gestreckt. Zwang in Seitenlage kann die Ventilation verschlechtern und Stress verstärken.
Ein wichtiger Lehrpunkt ist „Minimal-Handling“: Blutdruckmessungen, langes Abhören oder wiederholtes Umlagern sind sekundär, wenn sie Stress erhöhen. In der Kommunikation mit Halter*innen wird das Risiko klar erklärt: Jede Verzögerung erhöht die Hypoxie. Das Fallbeispiel ist prototypisch: Hund mit plötzlicher schwerer Dyspnoe, feuchtem Rasseln und pinkem Schaum am Maul. Lehrziel: sofortige O2-Gabe, Patient in selbstgewählter Position lassen, Transport mit Voranmeldung („kardiogenes Lungenödem wahrscheinlich“) und Trendwerte dokumentieren.
Grundsatz bei kardialen Notfällen: Stress wirkt wie ein Medikament – im negativen Sinn. Jede Aufregung erhöht Katecholamine, Herzarbeit und Sauerstoffbedarf und verschlechtert die Dyspnoe. Darum werden Umgebung, Handling und Transport so stressarm wie möglich gestaltet. Die ABCDE-Struktur bleibt Leitplanke.
Bei Dyspnoe steht B (Breathing) im Vordergrund: Atemfrequenz, Atemarbeit, Orthopnoe, Zyanose, Geräusche (Rasseln) und die Reaktion auf Sauerstoff. C (Circulation) fokussiert Perfusion, Pulsqualität, Schleimhaut/CRT und Rhythmus. Ein zentrales Lernziel ist die Unterscheidung zwischen kardiogenem und nicht-kardiogenem Atemnotbild. Präklinisch wird keine endgültige Ätiologie erwartet, aber „rote Flaggen“ werden erkannt: plötzliche Orthopnoe, feuchte Rasselgeräusche, Husten mit schaumigem Sekret und bekannte Herzkrankheit.
Die Ausbildung trainiert die Entscheidung „O2 sofort“ vs. „O2 + Positionierung“ vs. „O2 + rascher Transport“. In fast allen echten kardialen Atemnotfällen ist Sauerstoff indiziert; wichtig ist, die Applikation so zu wählen, dass der Patient sie toleriert. Die Halterkommunikation erfolgt kurz und beruhigend: keine Aufregung, nicht tragen/joggen, Transportbox öffnen, Fenster/Frischluft, keine Flüssigkeit einflößen. Halterstress wirkt als Verstärker des kardialen Notfalls.
Für die Übergabe werden Zeitachsen und Trenddaten dokumentiert: Beginn der Dyspnoe, Auslöser (Belastung, Hitze), Husten/Auswurf, Synkopen, bekannte Medikation (Diuretika/ACE-Hemmer) sowie Reaktion auf O2 und Lagerung. Zusätzlich werden wichtige Differenzialmuster im Hinterkopf behalten: Bei Verdacht auf Perikardtamponade wird das typische Bild vermittelt (schwache Pulse, ggf. juguläre Stauung, Leistungsschwäche bis Kollaps bei oft relativ klarer Lunge) – hier zählt der Transport zur Perikardpunktion. Arrhythmien werden präklinisch nach klinischer Konsequenz bewertet: Perfusionsmangel, Synkope, Schwäche, Atemnot.
Ein wiederkehrender Lehrpunkt ist die Vermeidung von Übertherapie. Präklinisch werden keine komplexen Medikamentenregime improvisiert; stattdessen werden Stabilisierung, O2, tolerierte Lagerung, Vermeidung von Überhitzung und schneller Kliniktransport priorisiert. Sichere Lagerung bei Dyspnoe: Viele Hunde wählen spontan eine sternalen Position mit gestrecktem Hals. Diese Position wird unterstützt; Zwang in Seitenlage kann die Atemarbeit verschlechtern und Stress erzeugen.

Arrhythmien werden im präklinischen Einsatz nicht primär als elektrokardiografische Diagnose behandelt, sondern als potenzielles Perfusionsproblem. Viele Rhythmusstörungen sind im Notfall deshalb relevant, weil sie das Herzzeitvolumen reduzieren oder zu Synkopen führen können. Die Ausbildung legt daher den Schwerpunkt nicht auf die genaue rhythmologische Klassifikation, sondern auf die klinische Konsequenz für den Patienten.
Didaktisch wird eine grundlegende Unterscheidung vermittelt: „Arrhythmie ohne klinische Konsequenz“ und „Arrhythmie mit Instabilität“. Gelegentliche Extrasystolen bei einem ansonsten stabilen Patienten stellen meist kein unmittelbares Notfallproblem dar. Dagegen sind Rhythmusstörungen mit Schwäche, Kollaps, Hypoperfusion oder Atemnot hochrelevant und erfordern eine rasche Stabilisierung und Transportentscheidung.
Die präklinische Einschätzung erfolgt deshalb über einfache klinische Parameter. Der Puls wird hinsichtlich Regelmäßigkeit, Frequenz und Füllung beurteilt. Ergänzend werden Schleimhautfarbe, kapilläre Rückfüllzeit (CRT) und Bewusstseinslage bewertet. Diese einfachen Zeichen liefern oft mehr praktische Information als eine rein technische Rhythmusdiagnose.
Bradykardien können unterschiedliche Ursachen haben. Sie treten beispielsweise bei Hyperkaliämie auf, wie sie beim Harnverhalt des Katers vorkommt. Auch Hypothermie oder eine vagale Reaktion können zu einer deutlichen Verlangsamung der Herzfrequenz führen. Tachyarrhythmien wiederum können durch Schmerz, Stress oder Hypoxie ausgelöst werden, aber auch primär kardial bedingt sein.
Ein zentraler Lehrpunkt besteht darin, die zugrunde liegenden Treiber zu erkennen und zu adressieren, anstatt vorschnell eine Rhythmusstörung „therapieren“ zu wollen. Hypoxie wird durch frühzeitige Sauerstoffgabe behandelt, Schmerz durch ruhiges Handling und Analgesie nach Protokoll, und Hyperthermie durch Kühlung und Stressreduktion. Häufig verbessert sich dadurch bereits die hämodynamische Situation.
Ein weiteres wichtiges Einsatzbild ist die Synkope. Dabei handelt es sich um eine kurze Bewusstlosigkeit mit rascher spontaner Erholung. Synkopen sprechen häufig für ein vorübergehendes Rhythmus- oder Perfusionsproblem. Tierhalter reagieren in solchen Situationen oft hektisch und versuchen, Wasser einzuflößen oder das Tier durch Schütteln „aufzuwecken“. In der Ausbildung wird deshalb vermittelt, dass der Patient stattdessen ruhig gelagert und beobachtet werden sollte.
Präklinisch wird der Vitaltrend erhoben und die Klinik frühzeitig informiert. Medikamente zur spezifischen Rhythmuskontrolle sind in vielen Systemen tierärztlich gebunden. Die Ausbildung konzentriert sich deshalb auf Erkennung, Monitoring und sicheren Transport.
Ein typisches Fallbeispiel beschreibt einen Hund, der beim Aufstehen kurz kollabiert. Der Puls ist stark unregelmäßig, die Schleimhäute erscheinen blass. Das Lehrziel besteht darin, eine Arrhythmie mit hämodynamischer Instabilität zu erkennen, Sauerstoff zu verabreichen, stressarmes Handling sicherzustellen und eine strukturierte Voranmeldung bei der Klinik durchzuführen.
Grundsätzlich gilt bei kardialen Notfällen ein wichtiger Lehrsatz: Stress wirkt wie ein Medikament – allerdings im negativen Sinne. Jede Aufregung erhöht die Katecholaminausschüttung, steigert die Herzarbeit und erhöht den Sauerstoffbedarf. Dadurch kann sich eine bestehende Dyspnoe oder Perfusionsstörung deutlich verschlechtern. Deshalb werden Umgebung, Handling und Transport möglichst ruhig und stressarm gestaltet.
Die präklinische Beurteilung folgt weiterhin der ABCDE-Struktur. Bei Dyspnoe steht der Abschnitt B (Breathing) im Vordergrund: Atemfrequenz, Atemarbeit, Orthopnoe, Zyanose, Atemgeräusche und die Reaktion auf Sauerstoffgabe. Der Abschnitt C (Circulation) konzentriert sich auf Perfusion, Pulsqualität, Schleimhautfarbe, CRT und mögliche Rhythmusstörungen.
Ein zentrales Lernziel besteht außerdem in der Unterscheidung zwischen kardiogenem und nicht-kardiogenem Atemnotbild. Präklinisch wird keine endgültige Diagnose erwartet, aber typische Red Flags sollen erkannt werden. Dazu zählen plötzlich auftretende Orthopnoe, feuchte Rasselgeräusche über der Lunge, Husten mit schaumigem Sekret sowie eine bekannte Herzerkrankung in der Vorgeschichte.
Die Ausbildung trainiert deshalb verschiedene Entscheidungsstrategien: „Sauerstoff sofort“, „Sauerstoff plus Positionierung“ oder „Sauerstoff plus rascher Transport“. In den meisten echten kardialen Atemnotfällen ist Sauerstoff indiziert. Wichtig ist jedoch, die Applikation so zu wählen, dass sie vom Patienten toleriert wird.
Auch die Kommunikation mit Tierhalter*innen spielt eine große Rolle. Kurze, ruhige Anweisungen helfen, zusätzlichen Stress zu vermeiden. Dazu gehört beispielsweise, das Tier nicht zum Laufen zu zwingen, keine Aufregung zu erzeugen, die Transportbox zu öffnen und für Frischluft zu sorgen. Ebenso wird darauf hingewiesen, dem Tier keine Flüssigkeiten einzuflößen.
Für die klinische Übergabe werden insbesondere Zeitachsen und Trenddaten dokumentiert. Dazu gehören der Beginn der Symptome, mögliche Auslöser wie Belastung oder Hitze, Husten oder Auswurf, Synkopen sowie bekannte Medikamente wie Diuretika oder ACE-Hemmer. Ebenso wird festgehalten, wie der Patient auf Sauerstoffgabe und Lagerung reagiert hat.
Bei Verdacht auf eine Perikardtamponade wird ein typisches klinisches Muster vermittelt. Dazu gehören schwache Pulse, mögliche juguläre Venenstauung, zunehmende Leistungsschwäche bis hin zum Kollaps sowie eine vergleichsweise klare Lunge ohne deutliche Atemgeräusche. In solchen Fällen ist die rasche Erkennung entscheidend, da eine Perikardpunktion in der Klinik lebensrettend sein kann.
Ein wiederkehrender Lehrpunkt ist die Vermeidung von Übertherapie. Präklinisch werden keine komplexen Medikamentenregime improvisiert. Stattdessen werden Stabilisierung, Sauerstoffgabe, tolerierte Lagerung, Vermeidung von Überhitzung und ein schneller Kliniktransport priorisiert.
Viele Hunde mit Dyspnoe wählen spontan eine sternal stehende oder sitzende Position mit gestrecktem Hals. Diese Haltung wird unterstützt, da sie die Atemmechanik verbessert. Eine erzwungene Seitenlage kann die Atemarbeit verschlechtern und zusätzlichen Stress verursachen.

Der Perikarderguss mit Tamponade ist ein klassischer „versteckter“ kardiologischer Notfall. Der Patient kann schwere Kreislaufinsuffizienz zeigen, während die Lunge vergleichsweise unauffällig bleibt. Genau diese Diskrepanz macht das Krankheitsbild präklinisch schwierig zu erkennen. Pathophysiologisch sammelt sich Flüssigkeit im Herzbeutel an. Der intraperikardiale Druck steigt kontinuierlich und verhindert zunehmend die diastolische Füllung des Herzens. Dadurch sinkt das Herzzeitvolumen, und die Organe werden unzureichend perfundiert.
Der Patient zeigt daher häufig unspezifische Symptome wie Schwäche, Leistungsintoleranz oder Kollaps. Manche Tiere wirken zunächst nur ungewöhnlich ruhig oder apathisch. In fortgeschrittenen Fällen können wiederholte Synkopen auftreten. Der Kreislauf befindet sich dabei in einem Zustand relativer Kompensation, bis die Füllungsbehinderung so stark wird, dass die Herzleistung abrupt einbricht.
Präklinisch wird deshalb ein typisches Verdachtsmuster vermittelt. Dazu gehören ein schwacher, häufig schneller Puls, blasse Schleimhäute, eine verlängerte kapilläre Rückfüllzeit und eine allgemeine Leistungsschwäche. Die Atemfrequenz kann erhöht sein, meist jedoch als Ausdruck des Kreislaufstresses und nicht primär aufgrund eines pulmonalen Problems. Charakteristisch ist, dass trotz schwerer Kreislaufsymptome kaum oder keine Rasselgeräusche über der Lunge zu hören sind.
Ein weiteres mögliches Zeichen sind gestaut wirkende Halsvenen. Diese sind jedoch im Feld nicht immer leicht zu erkennen und fehlen bei vielen Patienten. Deshalb darf ihr Fehlen die Verdachtsdiagnose nicht ausschließen. Wichtiger ist die Gesamtsituation: Kollapsneigung, schwache Pulse und eine relativ klare Lunge.
Da die definitive Therapie – die Perikardpunktion – ausschließlich in der Klinik durchgeführt wird, liegt die zentrale präklinische Leistung in der frühzeitigen Erkennung und der schnellen Transportentscheidung. Zeitverlust verschlechtert die Prognose erheblich, da der Kreislaufzustand rasch dekompensieren kann.
Stress stellt auch bei dieser Erkrankung ein erhebliches Risiko dar. Tachykardie erhöht den Sauerstoffbedarf des Myokards, während die diastolische Füllung des Herzens mechanisch bereits eingeschränkt ist. Jede zusätzliche Belastung kann daher zu einer raschen Verschlechterung der Kreislaufsituation führen. Aus diesem Grund werden ruhige Lagerung, minimales Handling und eine möglichst stressfreie Umgebung empfohlen.
Sauerstoffgabe ist bei Dyspnoe oder deutlicher Kreislaufbelastung sinnvoll. Gleichzeitig wird darauf geachtet, den Patienten nicht durch aufwendige Untersuchungen zu stressen. Minimal-Handling bleibt ein wichtiges Prinzip.
Eine wichtige Differenzialdiagnose ist die akute innere Blutung, beispielsweise durch die Ruptur eines Milztumors. Auch hierbei treten schwache Pulse, blasse Schleimhäute und Schockzeichen auf. Beide Krankheitsbilder sind zeitkritische Transportfälle. Deshalb wird in der Übergabe klar formuliert, welche Verdachtsdiagnose vorliegt und welche klinischen Hinweise darauf hindeuten.
In der Ausbildung wird deshalb trainiert, die Verdachtsdiagnose strukturiert zu kommunizieren. Ein typisches Beispiel wäre: Kollapsereignis, schwacher Puls, blasse Schleimhäute, relativ klare Lunge und eventuell eine bekannte kardiale Vorerkrankung oder eine bekannte Masse im Thoraxbereich.
Ein klassisches Fallbeispiel beschreibt einen großen Hund mit wiederholten Kollapsereignissen in der Vorgeschichte. Am aktuellen Tag wirkt der Patient deutlich apathisch, der Puls ist schwach und die Atmung schneller als normal. Auskultatorisch sind keine ausgeprägten Rasselgeräusche zu hören. In dieser Situation sollte eine Perikardtamponade in der Differenzialdiagnose berücksichtigt werden.
Das präklinische Lehrziel besteht darin, dieses Muster zu erkennen, Stress zu reduzieren, bei Bedarf Sauerstoff zu verabreichen und den Transport mit klarer Voranmeldung einzuleiten. Eine Meldung wie „Perikarderguss möglich“ ermöglicht der Klinik, sich auf eine potenzielle Perikardpunktion vorzubereiten.
Grundsätzlich gilt auch hier ein zentraler Lehrsatz der kardiologischen Notfallmedizin: Stress wirkt wie ein Medikament – allerdings im negativen Sinne. Jede Aufregung steigert die Katecholaminausschüttung, erhöht Herzfrequenz und Sauerstoffverbrauch und verschlechtert damit die hämodynamische Situation.
Die präklinische Beurteilung folgt weiterhin der ABCDE-Struktur. Bei Dyspnoe steht B (Breathing) im Vordergrund. Bewertet werden Atemfrequenz, Atemarbeit, orthopnoische Haltung, Zyanose sowie mögliche Atemgeräusche. Der Abschnitt C (Circulation) konzentriert sich auf Perfusion, Pulsqualität, Schleimhautfarbe, CRT und Rhythmus.
Auch bei der Tamponade bleibt die Lagerung des Patienten wichtig. Viele Hunde wählen spontan eine sternal stehende oder sitzende Position mit gestrecktem Hals. Diese Position wird unterstützt, da sie die Atemmechanik verbessert und Stress reduziert. Eine erzwungene Seitenlage kann die Situation verschlechtern.
Ein weiterer wichtiger Bestandteil ist die strukturierte Übergabe an die Klinik. Neben der Verdachtsdiagnose werden Zeitachsen, Trenddaten und beobachtete Symptome dokumentiert. Dazu gehören der Zeitpunkt der Kollapsereignisse, Veränderungen der Leistungsfähigkeit, Atemfrequenz, Pulsqualität und Schleimhautfarbe.
Zusammenfassend besteht das präklinische Management bei Verdacht auf Perikardtamponade aus wenigen, aber entscheidenden Maßnahmen: frühzeitige Mustererkennung, stressarmes Handling, gegebenenfalls Sauerstoffgabe, kontinuierliche Beobachtung der Perfusion und ein schneller Transport in eine geeignete Klinik.
Sauerstoff- und Lagerungsmanagement sind die praktischen Werkzeuge, mit denen präklinisch die meisten kardialen Notfälle stabilisiert werden. Die Ausbildung macht deutlich: Die beste Lagerung ist häufig die, die der Patient selbst wählt – meist sternal mit gestrecktem Hals. Diese Position maximiert die Thoraxexpansion und reduziert die Atemarbeit. Jede Maßnahme, die den Patienten zwingt, sich umzulegen oder festhalten zu lassen, kann Dyspnoe verschlechtern.
Darum wird O2 in der am besten tolerierten Form gegeben: Flow-by, Maske oder Sauerstoffbox – je nach System und Ausstattung. Zusätzlich wird das Umfeld optimiert: ruhiger Raum, wenig Personen, gedämpftes Licht, keine lauten Geräusche. Der Transport wird vorbereitet, bevor der Patient bewegt wird: Trage, Box, Zugangswege, Kliniktelefonat. Bei schweren Dyspnoen kann bereits das Umsetzen in die Box eine Krise auslösen; daher wird langsam und in Etappen gearbeitet.
Ein weiterer Lehrpunkt ist das Temperaturmanagement: Hechelnde Herzpatienten können schnell überhitzen; gleichzeitig verschlechtert Hypothermie die Kreislaufleistung. Deshalb wird Temperatur gemessen, aber ohne den Patienten unnötig zu stressen; Kühlung erfolgt vorsichtig, wenn Überwärmung vorliegt. In der Übergabe wird die O2-Antwort dokumentiert: Atemfrequenz vor/nach O2, Schleimhautfarbe und subjektive Entlastung.
Fallbeispiel: Hund mit Lungenödem toleriert Maske nicht und wird panisch; Flow-by und ruhige Box führen zu sichtbarer Besserung. Lehrziel: toleranzorientiertes O2-Management, keine „Zwangsmaske“, schnelle Übergabe mit Trenddaten.
Präklinisch gilt bei kardialen Notfällen: Stress ist ein Medikament – im negativen Sinn. Jede Aufregung erhöht Katecholamine, Herzarbeit und Sauerstoffbedarf und verschlechtert Dyspnoe. Darum werden Umgebung, Handling und Transport so stressarm wie möglich gestaltet. Die ABCDE-Struktur bleibt Leitplanke. Bei Dyspnoe steht B (Breathing) im Vordergrund: Atemfrequenz, Atemarbeit, Orthopnoe, Zyanose, Geräusche (Rasseln) und die Reaktion auf Sauerstoff. C (Circulation) fokussiert Perfusion, Pulsqualität, Schleimhaut/CRT und Rhythmus.
Ein zentrales Lernziel ist die Unterscheidung zwischen kardiogenem und nicht-kardiogenem Atemnotbild. Präklinisch wird keine endgültige Ätiologie erwartet, aber „Rote Flaggen“ werden erkannt: plötzliche Orthopnoe, feuchte Rasselgeräusche, Husten mit schaumigem Sekret und bekannte Herzkrankheit. Die Ausbildung trainiert die Entscheidung „O2 sofort“ vs. „O2 + Positionierung“ vs. „O2 + rascher Transport“. In fast allen echten kardialen Atemnotfällen ist Sauerstoff indiziert; wichtig ist, die Applikation so zu wählen, dass der Patient sie toleriert.
Kommunikation mit Halter*innen: kurze, beruhigende Sätze und klare Anweisungen (nicht tragen/joggen, keine Aufregung, Transportbox öffnen, Fenster/Frischluft, keine Flüssigkeit einflößen). Der Halterstress ist ein Verstärker des kardialen Notfalls. Für die Übergabe werden Zeitachsen und Trenddaten gelehrt: Beginn der Dyspnoe, Auslöser (Belastung, Hitze), Husten/Auswurf, Synkopen, bekannte Medikation (Diuretika/ACE-Hemmer) sowie Reaktion auf O2 und Lagerung.
Bei Verdacht auf Perikardtamponade wird das typische Muster vermittelt: schwache Pulse, ggf. juguläre Stauung, Leistungsschwäche bis Kollaps und oft relativ klare Lunge. Präklinisch zählt die rasche Erkennung und der Transport zur Perikardpunktion. Arrhythmien werden präklinisch primär über klinische Konsequenz bewertet: Perfusionsmangel, Synkope, Schwäche, Atemnot. Ein „komischer Puls“ ohne Symptome ist anders zu gewichten als ein Rhythmusproblem mit Kollapsneigung. Ein wiederkehrender Lehrpunkt: Übertherapie vermeiden. Präklinisch werden keine komplexen Medikamentenregime improvisiert; stattdessen werden Stabilisierung, O2, Lagerung, Wärme/Überhitzung vermeiden und schneller Kliniktransport priorisiert.
Sichere Lagerung bei Dyspnoe: Viele Hunde wählen spontan eine sternalen Position mit gestrecktem Hals. Diese Position wird unterstützt; Zwang in Seitenlage kann die Atemarbeit verschlechtern und Stress erzeugen.
Single-Choice: pro Frage eine richtige Antwort. Bestehensgrenze: 70%. (Fragen und Antwortpositionen sind gemischt.)
Ziel: kardiogenes Lungenödem – O2 toleranzgerecht → stressarm transportieren → strukturierte Übergabe.
Ausbildungsplattform (Tier-Notruf)

Kapitel 13 widmet sich neurologischen Notfällen, die präklinisch häufig als „plötzlicher Zusammenbruch“, „Krampfanfall“ oder „Bewusstseinsstörung“ gemeldet werden. Diese Einsatzmeldungen wirken zunächst unspezifisch, verbergen jedoch häufig hochdynamische pathophysiologische Prozesse. Der Status epilepticus stellt dabei den prototypischen zeitkritischen neurologischen Notfall dar. Als Status epilepticus wird entweder ein einzelner Krampfanfall bezeichnet, der länger als etwa fünf Minuten anhält, oder eine Serie von Anfällen, zwischen denen keine vollständige neurologische Erholung stattfindet. Diese zeitliche Schwelle ist klinisch bedeutsam, weil sich ab diesem Punkt die Wahrscheinlichkeit selbstlimitierender Krampfaktivität deutlich reduziert und das Risiko sekundärer Schäden exponentiell steigt.
Die zugrunde liegende Neurophysiologie erklärt diese Dringlichkeit. Während eines Krampfanfalls steigt der Energiebedarf des Gehirns massiv an. Zerebraler Sauerstoff- und Glukoseverbrauch nehmen stark zu, während gleichzeitig Muskelaktivität zu einer erheblichen Wärmeproduktion führt. Langanhaltende Krampfaktivität führt daher häufig zu Hyperthermie, metabolischer Azidose und Erschöpfung der physiologischen Kompensationsmechanismen. Wenn der Status epilepticus nicht rechtzeitig unterbrochen wird, drohen Hypoxie, Aspirationsereignisse, Kreislaufdekompensation und letztlich irreversible neuronale Schäden.
Das präklinische Management beginnt daher nicht mit einer komplexen neurologischen Untersuchung, sondern mit Eigenschutz und Patientenschutz. Krampfende Tiere dürfen nicht gewaltsam fixiert werden, wenn dadurch das Risiko von Bissverletzungen oder Frakturen entsteht. Stattdessen wird die Umgebung gesichert. Harte oder scharfkantige Gegenstände werden entfernt, und der Patient wird so gelagert, dass er nicht von Möbeln oder Treppen stürzen kann. Ein zentraler Lehrpunkt lautet: Niemals Hände oder Gegenstände in das Maul des Patienten einführen. Die verbreitete Annahme, ein Tier könne während eines Anfalls seine Zunge „verschlucken“, ist ein Mythos. Bissverletzungen beim Versuch, das Maul zu öffnen, sind hingegen ein reales und häufiges Risiko.
Parallel wird eine konsequente Reizabschirmung umgesetzt. Helles Licht, laute Geräusche und unnötige Berührungen können die neuronale Erregbarkeit erhöhen und weitere Anfälle begünstigen. Deshalb wird die Umgebung möglichst ruhig gestaltet: Licht dimmen, Lärm reduzieren, unnötige Bewegungen vermeiden. Sobald die Situation es erlaubt, beginnt die strukturierte ABC-Beurteilung. Dabei wird zunächst der Atemweg beurteilt, anschließend die Atmung und der Kreislauf.
Während eines Krampfanfalls ist die Atmung häufig unregelmäßig oder ineffektiv. Nach dem Anfall kann eine Phase der Hypoventilation auftreten, außerdem besteht ein erhöhtes Aspirationsrisiko. Sauerstoff wird deshalb frühzeitig eingesetzt, insbesondere wenn Zyanose, Dyspnoe oder eine deutlich erschwerte Atmung vorliegen. Gleichzeitig werden Kreislaufparameter eng überwacht. Pulsqualität, Schleimhautfarbe und kapilläre Rückfüllzeit geben Hinweise auf mögliche Kreislaufbelastungen oder beginnende Schockzustände. Langanhaltende Krampfaktivität kann sowohl zu Kreislauferschöpfung als auch zu Herzrhythmusstörungen führen.
In der Ausbildung wird außerdem eine pragmatische Differenzialdiagnostik vermittelt. Krampfanfälle können zahlreiche Ursachen haben. Zu den wichtigsten gehören Hypoglykämie, Intoxikationen, Elektrolytstörungen, Hyperthermie, Leber- oder Niereninsuffizienz sowie Schädel-Hirn-Traumata. Besonders häufig werden toxische Ursachen diskutiert. Beispiele sind Permethrinvergiftungen bei Katzen, Rodentizide oder bestimmte Pflanzen. Präklinisch wird dabei nicht anhand von Laborwerten entschieden, sondern anhand anamnestischer Hinweise und typischer Muster.
Ein strukturiertes Toxin-Screening gehört deshalb zur Standardanamnese. Wichtige Fragen betreffen mögliche Giftquellen im Haushalt: Zugang zu Ködern, offenen Medikamenten, Reinigungsmitteln oder Pflanzen. Ebenso wird nach kürzlich erfolgten Spot-on-Behandlungen oder Zeckenmitteln gefragt. Der zeitliche Verlauf der Symptome ist ebenfalls entscheidend: Treten neurologische Auffälligkeiten kurz nach einer möglichen Exposition auf, erhöht dies die Wahrscheinlichkeit einer Intoxikation erheblich.
Ein typisches Fallbeispiel beschreibt einen Hund, der seit mehr als sechs Minuten krampft. Die Halter berichten zusätzlich über offene Medikamentenblister auf dem Wohnzimmertisch. Das Lernziel besteht darin, den Status epilepticus zu erkennen, Schutzmaßnahmen einzuleiten, Sauerstoff und Monitoring vorzubereiten und eine schnelle Klinikvoranmeldung durchzuführen. Gleichzeitig wird Beweissicherung betrieben, indem Verpackungen oder Fotos möglicher Medikamente dokumentiert werden.
Grundsätzlich verfolgt das präklinische Management neurologischer Notfälle ein klares Ziel: sekundäre Schäden zu verhindern. Hypoxie, Hypotonie, Hyperthermie, Hypoglykämie und fortgesetzte Krampfaktivität verschlechtern die neurologische Prognose erheblich. Deshalb bleibt das ABCDE-Schema die zentrale Leitstruktur der Versorgung. Erst wenn Atemweg, Atmung und Kreislauf ausreichend stabil sind, können neurologische Befunde sinnvoll interpretiert werden. Andernfalls besteht die Gefahr, dass Symptome durch Hypoxie oder Schock fehlinterpretiert werden.
Ein weiterer wichtiger didaktischer Punkt ist die Unterscheidung zwischen motorischer Aktivität und Bewusstsein. Ein Tier kann während eines Krampfanfalls starke motorische Bewegungen zeigen, ohne dabei tatsächlich bei Bewusstsein zu sein. Deshalb wird der neurologische Status nicht allein anhand der Bewegungen beurteilt, sondern anhand von Reaktionsfähigkeit, Pupillenreaktionen, Schmerzreaktion und postiktalem Verhalten.
Re-Evaluation im Minutenraster ist bei neurologischen Notfällen zwingend erforderlich. Pupillengröße und -reaktion, Atemmuster, Motorik, Schmerzreaktion und Bewusstseinslage können sich innerhalb kurzer Zeit verändern. Diese Trends liefern oft mehr diagnostische Information als einzelne Momentaufnahmen. Für die klinische Übergabe sind daher beobachtete Muster und Zeitverläufe wesentlich wichtiger als spekulative Diagnosen.
Eigenschutz und Patientenschutz haben in neurologischen Einsätzen eine besondere Bedeutung. Unkontrollierte Bewegungen, Bisse oder Krallen können zu Verletzungen des Rettungspersonals führen. Zusätzlich kann ein Tier nach der postiktalen Phase plötzlich aufspringen oder panisch reagieren. Eine klare Rollenverteilung im Team sowie eine ruhige und strukturierte Arbeitsweise reduzieren diese Risiken erheblich.
Die Kommunikation mit Tierhalterinnen und Tierhaltern wird ebenfalls gezielt trainiert. Kurze, klare Anweisungen helfen, Stress zu reduzieren. Dazu gehören Hinweise wie Abstand halten, Licht und Geräusche reduzieren und keine Gegenstände in das Maul des Tieres einzuführen. Gleichzeitig wird das weitere Vorgehen erklärt, um Vertrauen aufzubauen und Eskalationen zu vermeiden.
Bei Verdacht auf Intoxikation wird Beweissicherung als medizinisch wertvolle Maßnahme verstanden. Fotos oder Verpackungen potenzieller Giftstoffe können der Klinik entscheidende Hinweise liefern. Besonders wichtig sind Informationen über den Zeitpunkt der möglichen Aufnahme, die vermutete Dosis sowie mögliche Koexpositionen wie Futterreste oder andere Medikamente.
Wenn neurologische Symptome im Zusammenhang mit einem Trauma auftreten, wird zusätzlich auf Immobilisation geachtet. Dabei geht es nicht nur um orthopädische Stabilität, sondern auch um den Schutz des Rückenmarks. Jede unnötige Rotation von Hals oder Wirbelsäule kann sekundäre neurologische Schäden verstärken. Deshalb erfolgt der Transport auf einer stabilen Unterlage mit möglichst geringer Bewegung.
Sauerstoff wird bei Dyspnoe, Zyanose oder Verdacht auf Aspiration beziehungsweise Thoraxtrauma frühzeitig verabreicht. Auch Hypoventilation nach einem Krampfanfall oder bei erhöhtem intrakraniellem Druck muss erkannt werden. Die Übergabe an die Klinik erfolgt strukturiert, beispielsweise nach dem ISBAR-Schema. Dabei werden Situation, Hintergrund, Assessment (ABCDE und neurologischer Status), bereits durchgeführte Maßnahmen sowie Empfehlungen oder Fragen klar kommuniziert.
Zusammenfassend besteht das präklinische Ziel bei neurologischen Notfällen nicht darin, eine endgültige neurologische Diagnose zu stellen. Entscheidend ist vielmehr die Vermeidung sekundärer Schäden und die schnelle Stabilisierung des Patienten. Hypoxie, Hypotonie, Hyperthermie, Hypoglykämie und fortgesetzte Krampfaktivität sind die Hauptfaktoren, die das neurologische Outcome verschlechtern. Jede präklinische Maßnahme wird daher daran gemessen, ob sie diese Risiken reduziert und die Zeit bis zur klinischen Versorgung verkürzt.
Das Schädel-Hirn-Trauma (SHT) gehört zu den häufigsten neurologischen Notfällen im präklinischen Einsatz. Typische Ursachen sind Verkehrsunfälle, Stürze aus Höhe, stumpfe Gewalteinwirkung oder Zusammenstöße mit festen Objekten. In der Ausbildung wird das Verständnis von Primär- und Sekundärschäden als zentrales Konzept vermittelt. Der Primärschaden entsteht unmittelbar im Moment der Gewalteinwirkung und umfasst strukturelle Hirnverletzungen wie Kontusionen, intrakranielle Blutungen oder diffuse axonale Scherkräfte. Dieser Schaden ist präklinisch nicht reversibel. Der präklinische Fokus liegt daher auf der Verhinderung des sogenannten Sekundärschadens.
Sekundärschäden entstehen durch physiologische Störungen nach dem eigentlichen Trauma. Zu den wichtigsten Auslösern zählen Hypoxie, Hypotonie, Hyperkapnie, Hyperthermie sowie ein ansteigender intrakranieller Druck. Diese Faktoren können die Hirndurchblutung weiter beeinträchtigen und bereits geschädigtes Nervengewebe zusätzlich zerstören. Aus diesem Grund lautet der zentrale präklinische Leitsatz beim Schädel-Hirn-Trauma: „Vermeide Hypoxie und Hypotonie.“ Jede Maßnahme im Einsatz wird daran gemessen, ob sie diese beiden Risikofaktoren reduziert.
Praktisch bedeutet dies zunächst eine konsequente Sicherung des Atemwegs. Der Atemweg muss frei gehalten werden, Sekret oder Erbrochenes werden entfernt und die Atmung wird kontinuierlich beurteilt. Sauerstoff wird frühzeitig verabreicht, insbesondere bei Dyspnoe, Zyanose oder unregelmäßiger Atmung. Wenn das Atemmuster unzureichend ist, kann eine ventilatorische Unterstützung nach den jeweils gültigen Protokollen erforderlich werden. Gleichzeitig wird der Kreislauf überwacht und stabilisiert, um eine ausreichende zerebrale Perfusion sicherzustellen.
Ein weiterer zentraler Aspekt ist die Berücksichtigung möglicher Wirbelsäulenverletzungen. Kopf- und Halsachse werden deshalb stabil gehalten, unnötige Bewegungen oder Rotationen werden vermieden. Der Patient wird möglichst auf einer stabilen Unterlage transportiert, um sekundäre Schäden am Rückenmark zu verhindern. Diese Immobilisation ist nicht nur eine orthopädische Maßnahme, sondern auch ein neurologischer Schutzmechanismus.
Parallel dazu wird der neurologische Status systematisch erhoben. Wichtige Parameter sind die Bewusstseinslage, die Reaktionsfähigkeit auf äußere Reize, die Pupillenreaktion sowie motorische Antworten. Besonders relevant sind Größe und Symmetrie der Pupillen sowie deren Reaktion auf Licht. Ungleich große Pupillen oder fehlende Lichtreaktionen können auf fokale Hirnläsionen oder einen erhöhten intrakraniellen Druck hinweisen und gelten daher als wichtige Red-Flags für die aufnehmende Klinik.
Auch das Atemmuster liefert wertvolle Hinweise auf den neurologischen Zustand. Unregelmäßige Atmung, Cheyne-Stokes-ähnliche Muster oder Atempausen können auf zentrale Störungen der Atemregulation hinweisen und müssen als prognostisch relevante Zeichen dokumentiert werden. Solche Veränderungen zeigen häufig eine zunehmende neurologische Verschlechterung an und erfordern eine besonders schnelle klinische Weiterbehandlung.
Die Ausbildung betont außerdem, dass Schmerz und Stress den intrakraniellen Druck erhöhen können. Jede unnötige Manipulation, laute Umgebung oder hektische Bewegung kann daher eine Verschlechterung des neurologischen Zustands auslösen. Ruhige Lagerung, minimale Reize und ein strukturiertes Teamvorgehen sind deshalb integrale Bestandteile der präklinischen Therapie.
Bei der Übergabe an die Klinik wird nicht lediglich „Schädel-Hirn-Trauma“ berichtet. Stattdessen wird eine strukturierte Zeitachse dargestellt. Dazu gehören der Zeitpunkt des Unfallereignisses, der Verlauf des Bewusstseinszustandes, mögliche Krampfereignisse, das Auftreten von Erbrechen sowie Veränderungen der Pupillenreaktion. Ebenso wichtig sind dokumentierte Vitalparameter und deren Verlauf während des Einsatzes.
Ein typisches Fallbeispiel beschreibt einen Hund nach einem Autounfall. Der Patient ist zunächst wach und reagiert auf seine Umgebung. Im Verlauf wird er jedoch zunehmend somnolent, die Pupillen zeigen eine deutliche Anisokorie und das Atemmuster wird unregelmäßig. Dieses Muster weist auf eine mögliche intrakranielle Drucksteigerung oder eine fokale Hirnverletzung hin. Das Lernziel besteht darin, sekundäre Schäden zu verhindern, Sauerstoff zu verabreichen, eine stabile Immobilisation sicherzustellen und eine schnelle Klinikvoranmeldung zu veranlassen.
Grundsätzlich gilt auch beim Schädel-Hirn-Trauma, dass das präklinische Ziel nicht die endgültige neurologische Diagnose ist. Entscheidend ist die Vermeidung sekundärer Schäden. Hypoxie, Hypotonie, Hyperthermie, Hypoglykämie und anhaltende Krampfaktivität verschlechtern die Prognose erheblich. Deshalb bleibt das ABCDE-Schema die zentrale Leitstruktur der Versorgung.
Neurologische Befunde werden erst interpretiert, wenn Atemweg, Atmung und Kreislauf ausreichend stabil sind. Andernfalls besteht die Gefahr, dass Symptome durch Hypoxie oder Schock verzerrt erscheinen. Ein weiterer wichtiger Lehrpunkt ist die Unterscheidung zwischen Bewegung und Bewusstsein. Ein Tier kann motorisch heftig reagieren, etwa durch Krampfaktivität, und dennoch nicht ansprechbar sein. Die neurologische Bewertung muss deshalb immer mehrere Beobachtungsebenen berücksichtigen.
Regelmäßige Re-Evaluation ist unverzichtbar. Pupillenreaktionen, Atemmuster, Motorik, Schmerzreaktion und Bewusstseinslage können sich innerhalb weniger Minuten verändern. Diese Veränderungen liefern oft entscheidende Hinweise auf eine neurologische Verschlechterung. Trends sind deshalb diagnostisch wertvoller als einzelne Momentaufnahmen.
Auch der Eigenschutz des Rettungsteams bleibt ein wichtiger Aspekt. Unkontrollierte Bewegungen, Bisse oder Krallen können während oder nach einem Traumaeinsatz auftreten. Besonders in der posttraumatischen oder postiktalen Phase kann ein Tier plötzlich aufspringen oder panisch reagieren. Eine klare Rollenverteilung im Team sowie ruhiges, koordiniertes Arbeiten reduzieren diese Risiken erheblich.
Die Kommunikation mit den Tierhalterinnen und Tierhaltern wird ebenfalls gezielt trainiert. Kurze, klare Anweisungen helfen, Stress zu reduzieren und eine sichere Umgebung zu schaffen. Gleichzeitig wird erklärt, warum eine schnelle klinische Versorgung notwendig ist. Dies verhindert Missverständnisse und erleichtert die Durchführung des Transports.
Die Übergabe an die Klinik erfolgt strukturiert, beispielsweise nach dem ISBAR-Schema. Dabei werden Situation, Hintergrund, klinisches Assessment (ABCDE plus neurologischer Status), bereits durchgeführte Maßnahmen sowie Empfehlungen oder offene Fragen übermittelt. Besonders wichtig sind objektive Messwerte und eine präzise Zeitachse der Ereignisse.
Zusammenfassend besteht das präklinische Management des Schädel-Hirn-Traumas aus wenigen, aber entscheidenden Prinzipien: Sicherung von Atemweg und Atmung, Stabilisierung des Kreislaufs, Schutz der Wirbelsäule, Reduktion von Stress und kontinuierliche neurologische Re-Evaluation. Jede dieser Maßnahmen zielt darauf ab, sekundäre Hirnschäden zu verhindern und dem Patienten die bestmögliche Prognose bis zur klinischen Weiterbehandlung zu sichern.

Der Bandscheibenvorfall (IVDD) und andere akute Rückenmarkskompressionen gehören zu den neurologischen Einsatzbildern, die präklinisch häufig unterschätzt werden – entweder weil der Patient „nur schreit“ und dann wieder ruhig ist, oder weil Lähmungen fälschlich als „Zerrung“ oder „Blockade“ interpretiert werden. In der Ausbildung wird deshalb zuerst das Grundprinzip vermittelt: Rückenmark ist empfindlich, und sekundäre Schäden entstehen oft nicht durch das Erstereignis, sondern durch falsches Handling danach. Chondrodystrophe Rassen (z. B. Dackel, Französische Bulldogge, Pekinese, Cocker Spaniel) sind besonders gefährdet, aber auch große Hunde können durch Protrusion/Extrusion, traumatische Diskusverletzungen oder andere Kompressionsursachen betroffen sein. Das klinische Spektrum ist breit: von isoliertem Rückenschmerz über Ataxie und Parese bis hin zur vollständigen Paralyse. Präklinisch wird daher nicht „IVDD diagnostiziert“, sondern ein akutes Rückenmarksproblem als Zeit- und Handling-Risiko erkannt.
Die präklinische Schlüsselaufgabe ist die Triage. In der Neurologie gilt der Tiefenschmerz als wichtiger Marker: Ist er vorhanden, besteht eine Restfunktion und die Prognose ist in vielen Fällen besser; fehlt er, ist die Situation hochgradig kritisch. Im Feld ist diese Differenzierung jedoch schwer, weil Schmerzen, Stress, Aufregung, Maulkorb, sedierende Medikamente oder ein aggressiver Patient die Beurteilung verfälschen können. Deshalb lehrt die Plattform ein konservatives Sicherheitsprinzip: Jede akute Lähmung wird wie eine potenziell instabile Wirbelsäulen-/Rückenmarksituation behandelt – unabhängig davon, ob Tiefenschmerz „vermutet“ wird oder nicht. Das verhindert, dass durch riskante Tests oder unnötiges „Probieren“ zusätzliche Kompression oder Blutungen im Rückenmark ausgelöst werden.
Aus diesem Sicherheitsprinzip ergeben sich klare Handling-Regeln. Erstens: absolute Ruhigstellung. Der Patient darf nicht laufen, nicht „kurz zum Auto gehen“ und nicht „zum Lockern“ bewegt werden. Zweitens: Transport auf harter, stabiler Unterlage, idealerweise auf einem Tragebrett oder einer festen Platte. Drittens: Fixierung gegen Rotation und Scherkräfte. Viele sekundäre Schäden entstehen durch Verdrehung: wenn der Hund seitlich absackt, wenn er beim Tragen „durchhängt“ oder wenn Kopf und Hinterhand gegeneinander rotieren. Viertens: Vermeidung von Tragen „am Bauch“ oder unter der Brust allein. Auch ein Geschirr kann problematisch sein, wenn es als einzige Stütze genutzt wird, weil dabei die Wirbelsäule verdreht oder überstreckt werden kann. Bevorzugt werden daher Tragehilfen mit flächiger Unterstützung, z. B. eine Decke als „Tragetuch“ unter dem ganzen Körper oder eine stabile Unterlage mit Gurten.
Die Ausbildung adressiert typische Fehlannahmen explizit, weil sie im Einsatz besonders häufig sind. Dazu zählen Aussagen wie „Er hat sich nur vertreten“, „Ein bisschen laufen lockert“, „Wenn er laufen kann, ist es nicht schlimm“ oder „Er schreit nur, weil er sich erschrocken hat“. Diese Deutungen sind riskant, weil sie zu Verzögerung, unkontrollierter Bewegung und unsicherem Transport führen. Gerade bei IVDD kann die Situation innerhalb von Minuten bis Stunden progredient werden: Rückenschmerz → Ataxie → Parese → Paralyse. Ein Patient, der im Wohnzimmer noch „irgendwie geht“, kann beim Treppenlaufen oder Springen abrupt dekompensieren. Deshalb zählt präklinisch nicht, wie „tapfer“ ein Hund gerade wirkt, sondern ob das Muster zu einer Rückenmarkskompression passt und ob eine sichere Transportkette etabliert ist.
Schmerzmanagement spielt dabei eine doppelte Rolle. Einerseits erhöht starker Schmerz den Stress, steigert Sympathikustonus, fördert Hyperventilation und belastet den Kreislauf. Schmerz ist damit selbst ein prognostisch negativer Faktor, weil er Handling erschwert und zu Panikbewegungen führen kann. Andererseits können Analgetika – je nach Substanz und Dosis – die neurologische Beurteilung verschleiern oder den Patienten so „weich“ machen, dass er schlechter stabilisiert werden kann. Daher wird in der Ausbildung eine Protokolllogik gelehrt: Analgesie nach tierärztlicher Vorgabe, ohne Transportzeit zu verlängern und ohne unnötige Experimente im Feld. Wenn Analgesie erfolgt, wird sie dokumentiert (Substanz, Dosis, Zeitpunkt), damit die Klinik die neurologische Re-Evaluation korrekt einordnen kann.
Wichtig ist außerdem die Differenzialdiagnose. Nicht jede akute Parese ist „Bandscheibe“. Ein Trauma (z. B. Sturz, Tritt, Unfall), thromboembolische Ereignisse (z. B. fibrocartilaginöse Embolie), entzündliche Prozesse (Meningomyelitis), Infektionen oder Tumoren können ähnliche Bilder erzeugen. Präklinisch wird aber nicht versucht, diese Ursachen endgültig zu trennen. Stattdessen wird die Anamnese als Steuerungsinstrument genutzt: Gab es einen plötzlichen Beginn nach Sprung oder Treppe? Ging dem Ereignis Rückenschmerz voraus? Wie schnell ist die Progression (Minuten/Stunden vs. Tage)? Gibt es Veränderungen von Harn- oder Kotabsatz? Ist das Tier schmerzhaft beim Aufheben? Hat es Fieber, systemische Schwäche oder ein bekanntes Malignom? Diese Informationen helfen der Klinik bei der Priorisierung (z. B. Bildgebung/OP-Triage vs. internistische Abklärung), ohne dass im Feld riskante Manipulationen nötig werden.
Das ABCDE-Schema bleibt auch hier die Leitplanke, allerdings mit einer klaren Erweiterung: „Spine-Safety“ als Querschnittsprinzip. A/B/C werden stabilisiert (Atemweg frei, Atmung beurteilen, Kreislaufzeichen erfassen), bevor neurologische Details diskutiert werden. Denn Hypoxie und Hypotonie verschlechtern auch bei Rückenmarksproblemen die Perfusion des Nervengewebes und erhöhen das Risiko sekundärer Schäden. Temperaturmanagement ist ebenfalls relevant: Unterkühlung kann Kreislauf und Stoffwechsel beeinträchtigen, Überhitzung durch Stress und Schmerz belastet den Patienten zusätzlich. Das Ziel lautet: minimal-invasiv, maximal wirksam – sicher lagern, stabilisieren, transportieren.
Die Re-Evaluation im Minutenraster wird als Standard trainiert, weil neurologische Trends entscheidend sind. Dabei geht es nicht um komplexe neurologische Scores, sondern um wiederholbare Beobachtungen: verändert sich die Motorik (z. B. Verschlechterung der Hinterhandfunktion)? Nimmt der Schmerz zu oder ab? Bleiben Bewusstsein, Atmung und Kreislauf stabil? Entwickelt der Patient Dyspnoe oder Zeichen von Aspiration (z. B. nach Erbrechen durch Stress)? Jede Verschlechterung wird als Transport- und Übergabe-relevant betrachtet. Auch der Eigenschutz ist wichtig: Ein schmerzgeplagter Hund kann beißen, und plötzliche Abwehrbewegungen erzeugen zusätzliche Wirbelsäulenrotation. Ruhiges Teamvorgehen, klare Rollen (wer stabilisiert Kopf, wer stützt Becken, wer sichert Trage) und Reizreduktion minimieren Risiko.
Ein besonders häufiges praktisches Problem ist das „Aufnehmen“. Viele Halter greifen spontan unter den Bauch oder heben den Hund an Brust und Hinterhand getrennt. Genau dies erzeugt jedoch Durchhang und Rotation. In der Halterkommunikation wird daher ein einfaches Bild genutzt: „Wie eine Glasscheibe tragen“ – der Körper soll als Einheit bewegt werden, ohne Biegen und Verdrehen. Halter*innen werden angeleitet, den Hund nicht laufen zu lassen, keine Treppen, kein Springen, sondern direkt in eine Transportbox oder auf eine feste Unterlage zu verbringen. Diese Kommunikation ist Teil der Therapie, weil sie sekundäre Schäden verhindert, bevor das professionelle Team überhaupt übernimmt.
Die Übergabe an die Klinik erfolgt strukturiert (z. B. ISBAR). Entscheidend sind dabei nicht Vermutungen („Bandscheibe sicher“), sondern Daten und Muster: Zeitpunkt des Beginns, Auslöser (Sprung/Spiel/Trauma), Verlauf und Progression (Minuten/Stunden), aktueller motorischer Status (z. B. Ataxie/Parese/Paralyse), Schmerzverhalten (Schreien beim Aufnehmen, Abwehrspannung), Harn-/Kotabsatz (Retention/Inkontinenz), sowie alle Maßnahmen im Feld (Immobilisation, Analgesie, Sauerstoff, Wärmeschutz). Wenn möglich, wird der Transport als OP-/Bildgebung-relevanter Neurologiefall angekündigt, damit Ressourcen vorbereitet werden können (z. B. CT/MRT, Chirurgie, Intensivüberwachung).
Fallbeispiel: Ein Dackel schreit beim Aufnehmen, kurz danach zeigt er eine deutliche Hinterhandparese. Die Halter berichten, dass es nach einem Sprung vom Sofa begonnen hat, und dass sich die Motorik innerhalb einer Stunde verschlechtert. Das Lehrziel ist klar: nicht „testen lassen“, nicht laufen lassen, sondern ruhige Immobilisation, sichere Lagerung auf harter Unterlage, Fixierung gegen Rotation und zügiger Transport zur Klinik zur Bildgebung/OP-Triage. Die Übergabe benennt Beginn, Auslöser, Progression und motorischen Status in klaren, dokumentierbaren Begriffen.
Zusammenfassend ist die präklinische Kernleistung bei akuten Rückenmarkskompressionen die Vermeidung sekundärer Schäden durch konsequente Immobilisation und stressarmes Handling. Präklinisch wird nicht die endgültige neurologische Diagnose gestellt, sondern ein gefährliches Muster erkannt und durch sichere Transportlogik in eine definitive Versorgung überführt. Wer im Feld das „Nicht-verschlimmern“ konsequent umsetzt, verbessert die Prognose oft mehr als jede zusätzliche Untersuchung.

Intoxikationsbedingte neurologische Notfälle stellen präklinisch eine besondere diagnostische Herausforderung dar. Die klinischen Symptome können epileptischen Anfällen, metabolischen Störungen oder traumatischen Ereignissen stark ähneln. Häufige toxische Muster umfassen Tremor-Syndrome, generalisierte oder fokale Krampfanfälle, Ataxie, Veränderungen der Pupillenweite (Mydriasis oder Miosis), ausgeprägte Hypersalivation, Erbrechen, Hyperthermie sowie unterschiedliche Grade der Bewusstseinsstörung. Für das präklinische Team ist daher weniger die exakte Diagnose entscheidend als das Erkennen eines toxischen Musters und die strukturierte Sicherung relevanter Informationen.
Die Ausbildung vermittelt hierfür ein einfaches toxikologisches Grundschema: „Zeitpunkt – Substanz – Dosis – Symptomverlauf“. Selbst fragmentarische Informationen können für die Klinik von erheblicher Bedeutung sein, da sie die Wahl spezifischer Therapien beeinflussen. In einigen Fällen entscheidet bereits die Kenntnis der aufgenommenen Substanz darüber, ob ein Antidot verabreicht wird, ob eine Dekontamination sinnvoll ist oder ob ein intensives Monitoring erforderlich wird. Deshalb wird die Beweissicherung als integraler Bestandteil der präklinischen Versorgung gelehrt.
Beweissicherung bedeutet, mögliche Giftquellen zu dokumentieren. Dazu gehören Verpackungen von Medikamenten, Rodentiziden oder Insektiziden, Pflanzenreste, Ködermaterial, Spot-on-Präparate oder offene Medikamentenblister. Diese sollten möglichst fotografiert und – sofern es sicher möglich ist – zur Klinik mitgenommen werden. Gleichzeitig gilt ein konsequentes Eigenschutzprinzip. Handschuhe werden getragen, und ein direkter Hautkontakt mit unbekannten Substanzen wird vermieden. Einige Toxine können auch für Menschen gesundheitsschädlich sein.
Ein wichtiger Ausbildungsinhalt ist die klare Abgrenzung gegenüber riskanten Dekontaminationsversuchen im Feld. Das Auslösen von Erbrechen ist bei neurologisch beeinträchtigten Patienten kontraindiziert, da ein hohes Aspirationsrisiko besteht. Auch vermeintliche Hausmittel wie Milch, Öl oder andere Flüssigkeiten können die Situation verschlechtern. Stattdessen wird der Fokus auf Stabilisierung und sicheren Transport gelegt.
Das präklinische Management orientiert sich konsequent am ABCDE-Schema. Zunächst wird der Atemweg beurteilt und bei Bedarf gesichert. Sauerstoff wird frühzeitig verabreicht, insbesondere bei Dyspnoe, Zyanose oder unregelmäßiger Atmung. Der Kreislauf wird überwacht, da viele Intoxikationen zu Herzrhythmusstörungen oder Kreislaufinstabilität führen können. Gleichzeitig wird die Körpertemperatur kontrolliert, weil Tremor und Krampfaktivität häufig eine ausgeprägte Hyperthermie verursachen.
Krampf- oder Tremormanagement erfolgt nach den jeweils gültigen Protokollen. Eine konsequente Reizabschirmung spielt dabei eine wichtige Rolle. Helles Licht, laute Geräusche und unnötige Berührungen können die neuronale Erregbarkeit steigern und weitere Krampfereignisse auslösen. Daher wird die Umgebung möglichst ruhig gehalten: Licht dimmen, Lärm reduzieren und den Patienten so wenig wie möglich manipulieren.
Ein klassisches Beispiel für eine toxische neurologische Notfallsituation ist die Permethrinintoxikation bei Katzen. Diese tritt häufig auf, wenn ein für Hunde vorgesehenes Spot-on-Präparat versehentlich bei einer Katze angewendet wird. Typische Symptome sind Tremor, Krampfanfälle, Hypersalivation und ausgeprägte Unruhe. Bei Hunden sind dagegen häufig Rodentizide, bestimmte Insektizide, Drogen, Medikamente oder Giftpflanzen verantwortlich für neurologische Symptome.
Im Umgang mit Tierhalterinnen und Tierhaltern wird eine klare Kommunikation trainiert. Häufig versuchen Halter, dem Tier Milch oder andere Flüssigkeiten zu geben, um „das Gift zu verdünnen“. Diese Maßnahmen sind jedoch meist wirkungslos oder sogar gefährlich. Deshalb wird klar erklärt, dass keine Hausmittel gegeben werden sollen. Stattdessen steht eine ruhige Lagerung des Patienten und ein schneller Transport zur Klinik im Vordergrund.
Ein typisches Fallbeispiel beschreibt eine Katze, bei der kurz nach Anwendung eines Spot-on-Präparates Zittern und Krampfaktivität auftreten. Die Katze zeigt Hypersalivation und wirkt stark erregt. Das präklinische Lernziel besteht darin, ein toxisches Muster zu erkennen, Eigenschutzmaßnahmen einzuhalten, eine Reizabschirmung umzusetzen und eine frühzeitige Klinikvoranmeldung mit Angabe der vermuteten Substanz und des Applikationszeitpunkts vorzunehmen.
Wie bei allen neurologischen Notfällen liegt der präklinische Schwerpunkt nicht auf der endgültigen Diagnose, sondern auf der Vermeidung sekundärer Schäden. Hypoxie, Hypotonie, Hyperthermie, Hypoglykämie und anhaltende Krampfaktivität verschlechtern die neurologische Prognose erheblich. Deshalb bleibt das ABCDE-Schema die zentrale Leitstruktur der Versorgung.
Neurologische Befunde werden erst interpretiert, wenn Atemweg, Atmung und Kreislauf ausreichend stabil sind. Andernfalls besteht die Gefahr, dass Symptome durch Hypoxie oder Schock fehlinterpretiert werden. Die Ausbildung betont außerdem den Unterschied zwischen Bewegung und Bewusstsein. Ein Tier kann während eines Krampfanfalls starke motorische Aktivität zeigen und dennoch nicht bei Bewusstsein sein.
Eine regelmäßige Re-Evaluation ist entscheidend. Pupillenreaktionen, Atemmuster, Motorik, Schmerzreaktion und Bewusstseinslage können sich innerhalb kurzer Zeit verändern. Diese Trends liefern oft wertvollere diagnostische Hinweise als einzelne Momentaufnahmen.
Auch der Eigenschutz des Teams hat hohe Priorität. Krampfende oder stark erregte Tiere können unkontrollierte Bewegungen ausführen und dabei beißen oder kratzen. Eine klare Rollenverteilung im Team sowie eine ruhige Arbeitsweise reduzieren das Verletzungsrisiko erheblich.
Die Übergabe an die Klinik erfolgt strukturiert, beispielsweise nach dem ISBAR-Schema. Dabei werden Situation, Hintergrund, klinisches Assessment (ABCDE plus neurologischer Status), durchgeführte Maßnahmen sowie Empfehlungen oder offene Fragen übermittelt. Besonders wichtig sind objektive Messwerte und eine präzise Zeitachse der Ereignisse.
Zusammenfassend besteht die präklinische Kernaufgabe bei toxisch bedingten neurologischen Notfällen darin, ein mögliches Intoxikationsmuster zu erkennen, sekundäre Schäden zu verhindern und relevante Informationen für die Klinik zu sichern. Durch strukturierte Stabilisierung, konsequenten Eigenschutz und eine klare Dokumentation wird die Grundlage für eine zielgerichtete toxikologische Therapie in der Klinik geschaffen.

Für die standardisierte neurologische Einschätzung wird in der Ausbildung die modifizierte Glasgow Coma Scale (GCS) für Hunde vermittelt. Sie basiert auf drei zentralen Beobachtungsbereichen: (1) Bewusstseinslage beziehungsweise Verhalten, (2) motorische Reaktion sowie (3) Hirnstammreflexe, insbesondere Pupillen- und Okulocephalus-Reflexe. Ziel der Skala ist nicht primär eine exakte neurologische Diagnose, sondern eine reproduzierbare Einschätzung des neurologischen Status. Der größte Vorteil liegt dabei weniger im absoluten Zahlenwert als in der Verlaufsbeobachtung.
Eine Veränderung um wenige Punkte kann bereits ein frühes Warnsignal für eine neurologische Verschlechterung sein. Sinkende Werte können beispielsweise auf steigenden intrakraniellen Druck, intrakranielle Blutungen oder sekundäre Hypoxie hinweisen. Deshalb wird die GCS präklinisch nicht einmalig erhoben, sondern in regelmäßigen Abständen wiederholt. In der Ausbildung wird ein klar strukturierter Ablauf trainiert, der innerhalb weniger Minuten durchgeführt werden kann und bei jeder Re-Evaluation erneut angewendet wird.
Didaktisch wird dabei besonders betont, dass Bewertungsskalen das klinische Denken nicht ersetzen. Die GCS dient als strukturierte Beobachtungshilfe, während das ABCDE-Schema weiterhin die grundlegende Entscheidungsstruktur bildet. Zunächst müssen Atemweg, Atmung und Kreislauf stabilisiert werden. Erst danach wird die neurologische Bewertung sinnvoll interpretiert. Andernfalls besteht die Gefahr, dass neurologische Symptome durch Hypoxie oder Kreislaufschock verfälscht erscheinen.
Ein weiterer wichtiger Ausbildungsaspekt ist die Vermeidung von Artefakten bei der Bewertung. Verschiedene Faktoren können die neurologische Reaktion eines Patienten beeinflussen. Sedativa oder Analgetika können motorische Reaktionen vermindern, während Schmerzen oder extreme Angst zu überschießenden Reaktionen führen können. Deshalb werden jede Medikamentengabe sowie der genaue Zeitpunkt der Applikation dokumentiert. Diese Informationen sind für die spätere Interpretation der neurologischen Befunde entscheidend.
In der Übergabe an die Klinik wird die GCS als gemeinsame Sprache genutzt. Klinische Teams können anhand eines dokumentierten Scores schneller einschätzen, wie kritisch ein Patient ist und welches Monitoring oder welche diagnostischen Maßnahmen erforderlich sein könnten. Besonders wichtig ist hierbei die Darstellung des Trends. Eine Abnahme des Scores während des Transports signalisiert eine mögliche neurologische Verschlechterung und kann unmittelbare therapeutische Konsequenzen nach sich ziehen.
Zusätzlich zur GCS wird die Pupillenbeurteilung als eigenständige Red-Flag-Untersuchung trainiert. Veränderungen der Pupillengröße oder der Lichtreaktion können Hinweise auf fokale neurologische Läsionen oder einen steigenden intrakraniellen Druck liefern. Anisokorie, fehlende Lichtreaktionen oder rasche Veränderungen der Pupillenreaktion gelten daher als besonders kritische Zeichen und müssen in der Übergabe ausdrücklich erwähnt werden.
Ein typisches Fallbeispiel beschreibt einen Hund mit Schädel-Hirn-Trauma. Initial wird ein GCS-Wert von 12 erhoben. Während der präklinischen Versorgung sinkt der Score innerhalb von zehn Minuten auf 9, gleichzeitig zeigt sich eine deutliche Pupillendifferenz. Dieses Muster weist auf eine mögliche neurologische Verschlechterung hin. Das präklinische Lernziel besteht darin, diesen Trend zu erkennen, die Transportpriorität zu erhöhen und alle Maßnahmen auf die Vermeidung sekundärer Schäden auszurichten.
Wie bei allen neurologischen Notfällen liegt der präklinische Schwerpunkt nicht auf der endgültigen neurologischen Diagnose. Entscheidend ist die Verhinderung sekundärer Schäden. Hypoxie, Hypotonie, Hyperthermie, Hypoglykämie sowie anhaltende Krampfaktivität können das neurologische Outcome erheblich verschlechtern. Deshalb bleibt das ABCDE-Schema die zentrale Leitlinie der präklinischen Versorgung.
Neurologische Befunde werden erst interpretiert, wenn Atemweg, Atmung und Kreislauf ausreichend stabil sind. Die Ausbildung betont zudem den Unterschied zwischen Bewegung und Bewusstsein. Ein Tier kann während eines Krampfanfalls intensive motorische Aktivität zeigen und dennoch nicht ansprechbar sein. Daher müssen neurologische Beobachtungen immer im Gesamtzusammenhang bewertet werden.
Eine kontinuierliche Re-Evaluation im Minutenraster ist Pflicht. Bei neurologischen Notfällen verändern sich Pupillenreaktion, Atemmuster, Motorik, Schmerzreaktion und Bewusstseinslage häufig rasch. Diese Trends liefern wichtige Hinweise auf eine Verbesserung oder Verschlechterung des neurologischen Zustands.
Auch der Eigenschutz des Teams spielt eine Rolle. Neurologisch beeinträchtigte Patienten können unkontrollierte Bewegungen ausführen oder plötzlich aufspringen. Besonders in postiktalen Phasen sind Biss- und Kratzverletzungen möglich. Eine klare Rollenverteilung im Team sowie eine ruhige und strukturierte Arbeitsweise reduzieren diese Risiken.
Die Kommunikation mit Tierhalterinnen und Tierhaltern wird ebenfalls trainiert. Kurze und klare Anweisungen helfen, Stress zu reduzieren und eine sichere Umgebung zu schaffen. Gleichzeitig wird erklärt, warum eine schnelle klinische Versorgung notwendig ist und welche Maßnahmen bereits durchgeführt werden.
Die Übergabe an die Klinik erfolgt strukturiert, beispielsweise nach dem ISBAR-Schema. Dabei werden Situation, Hintergrund, Assessment (ABCDE plus neurologischer Status), bereits durchgeführte Maßnahmen sowie Empfehlungen oder offene Fragen übermittelt. Besonders wichtig sind objektive Messwerte und eine klare Zeitachse der Ereignisse.
Zusammenfassend ermöglicht die modifizierte Glasgow Coma Scale eine strukturierte neurologische Einschätzung im präklinischen Einsatz. Ihr größter Wert liegt in der Verlaufsbeobachtung. Eine früh erkannte Verschlechterung des Scores kann entscheidend dazu beitragen, die Transportpriorität anzupassen und therapeutische Maßnahmen rechtzeitig einzuleiten.
Single-Choice: pro Frage eine richtige Antwort. Bestehensgrenze: 70%. (Fragen und Antwortreihenfolge wechseln.)
Ziel: Status epilepticus – Schutz/Abschirmung → ABCDE/Monitoring → Übergabe mit Zeitachse und Expositionsdaten.
Seite 7 von 24