SACHVERSTÄNDIGENBÜRO

Ausbildungsplattform (Tier-Notruf)
Kapitel 15 behandelt Sepsis, systemische Infektionen und Hygieneaspekte im präklinischen Einsatz. Sepsis ist keine reine „Labor-Diagnose“, sondern vor allem ein klinisches Risiko. Eine Infektion löst dabei eine überschießende und dysregulierte Entzündungsreaktion des Organismus aus, die zu Hypoperfusion, Kreislaufinstabilität und schließlich zu Organfunktionsstörungen führen kann. Für Tierrettungssanitäter ist entscheidend, Sepsis als zeitkritischen Notfall zu verstehen. Die definitive Therapie – diagnostische Abklärung, aggressive Stabilisierung, mögliche chirurgische Maßnahmen und antimikrobielle Therapie nach tierärztlicher Entscheidung – findet in der Klinik statt. Dennoch entscheidet die präklinische Phase häufig darüber, ob der Patient stabil genug dort ankommt.
Die Ausbildung beginnt deshalb mit dem SIRS-Konzept (Systemic Inflammatory Response Syndrome) als grundlegenden Erkennungsrahmen. Typische Kriterien sind Temperaturabweichungen (Fieber oder Hypothermie), Tachykardie, Tachypnoe und ein verändertes Allgemeinbefinden. Gleichzeitig wird klar vermittelt, dass SIRS allein noch keine Sepsis bedeutet. Erst die Kombination aus Infektionsverdacht oder Infektionsfokus und Anzeichen einer Organbeteiligung macht die Situation kritisch.
Im präklinischen Einsatz wird daher eine „Red-Flag“-Triage gelehrt. Zu den wichtigsten Warnzeichen gehören mentale Veränderungen wie Apathie, Delir oder Somnolenz, eine verlängerte kapilläre Rückfüllzeit, kalte Extremitäten, schwacher Puls, Dyspnoe, Hypothermie oder eine rasche Verschlechterung des Allgemeinzustands innerhalb kurzer Zeit. Diese Zeichen weisen darauf hin, dass der Organismus möglicherweise bereits in eine septische Kreislaufdysregulation übergeht.
Praktisch wird die ABCDE-Struktur konsequent angewendet. Atemweg und Atmung werden beurteilt, bei Bedarf erfolgt eine Sauerstoffgabe. Kreislaufzeichen und Perfusion werden engmaschig kontrolliert. Bewusstsein und Schmerz werden eingeschätzt, die Körpertemperatur gemessen und – soweit möglich – nach einem möglichen Infektionsfokus gesucht.
Die Fokussuche bleibt dabei bewusst pragmatisch. Häufige Kategorien sind Wunden oder Abszesse, Atemwegsinfektionen, abdominale Prozesse mit schmerzhafter Abwehrspannung, urogenitale Infektionen wie Pyometra sowie Fälle mit unklarem Fokus. Ziel ist nicht die vollständige Diagnose, sondern eine erste Einordnung, die der Klinik bei der Vorbereitung hilft.
Ein zentraler Ausbildungsinhalt besteht darin, Verzögerungen durch übermäßige Diagnostik zu vermeiden. Im präklinischen Umfeld ist es legitim, nur die Informationen zu erheben, die Transport und Klinikvorbereitung verbessern. Jede Minute zählt, wenn ein septischer Patient bereits Zeichen der Organminderperfusion zeigt.
Ein typisches Fallbeispiel beschreibt einen Hund nach einer Bissverletzung. Am Folgetag wirkt der Patient apathisch, die kapilläre Rückfüllzeit beträgt drei Sekunden, die Pfoten sind kalt und der Hund hechelt stark. Das Lehrziel besteht darin, einen möglichen Sepsisverdacht zu äußern, Sauerstoff bereitzustellen, Stress zu reduzieren und einen schnellen Transport mit Voranmeldung einzuleiten.
Ein wichtiger Grundsatz lautet: Sepsis bedeutet nicht einfach „Fieber“. Entscheidend ist eine dysregulierte Immunreaktion mit Risiko für Organversagen. Deshalb wird in der Ausbildung nicht auf ein einzelnes Symptom vertraut, sondern auf Muster und Trends.
Das Konzept der „Red Flags“ spielt dabei eine zentrale Rolle. Veränderungen des Bewusstseins, eine deutlich verlängerte CRT, kalte Extremitäten, schwacher Puls, Dyspnoe, Hypothermie oder rasch progrediente Schwäche sind wichtige Warnzeichen. Diese Parameter werden wiederholt erhoben, um Veränderungen frühzeitig zu erkennen.
Die Zeitachse wird als diagnostisches Werkzeug genutzt. Ein plötzlicher Beginn nach Wunde, Operation oder Geburt kann auf einen infektiösen Fokus hinweisen. Ein schleichender Verlauf ist typisch bei uterinen oder abdominalen Infektionen. Ein plötzliches „Kippen“ des Patienten wird häufig bei Pneumonien oder schweren systemischen Infektionen beobachtet.
Stressmanagement wird ausdrücklich als therapeutische Maßnahme verstanden. Eine ruhige Stimme, möglichst wenige beteiligte Personen, minimaler Zwang und kurze Transportwege reduzieren die Katecholaminbelastung und die Atemarbeit des Patienten. Diese Maßnahmen können die Kreislaufsituation stabilisieren, bis die definitive Therapie erfolgt.
Die präklinische Dokumentation konzentriert sich auf Trends. Atemfrequenz, Herzfrequenz, Temperatur, Schleimhautfarbe, CRT, Pulsqualität, Bewusstseinszustand und Schmerz werden wiederholt erhoben und dokumentiert. Diese Verlaufsinformationen sind für die Klinik häufig wertvoller als ein einzelner Messwert.
Ein weiterer wichtiger Bestandteil dieses Kapitels ist das Thema Hygiene. Handschuhe, Flächendesinfektion und möglichst kontaminationsarme Transportwege schützen nicht nur das Rettungsteam, sondern auch nachfolgende Patienten. Bei Verdacht auf einen infektiösen Fokus wird die Klinik frühzeitig informiert, damit gegebenenfalls Isolations- oder Sepsisprotokolle vorbereitet werden können.
Eine präzise Voranmeldung spart entscheidende Minuten in der Übergabephase. Die Plattform betont deshalb, dass präklinisch nicht „zu Ende behandelt“ wird. Ziel ist es, den Patienten zu stabilisieren und möglichst schnell in eine Umgebung zu bringen, in der weiterführende Diagnostik und Therapie möglich sind.
Fallbeispiele dienen dazu, typische Fehlentscheidungen zu vermeiden. Dazu gehören Situationen, in denen Halter versuchen, das Tier zunächst zu füttern, zu baden oder lange zu untersuchen, obwohl bereits deutliche Instabilitätszeichen bestehen. Bei kritischem Zustand gilt: Transport ist Therapie.
Auch das Zoonoserisiko wird pragmatisch bewertet. Kot oder Erbrochenes, respiratorische Symptome, Bissverletzungen oder unklare Fieberzustände erfordern konsequente Schutzmaßnahmen und klare Hinweise bei der Übergabe an die Klinik.
Zusammenfassend wird Sepsis im präklinischen Einsatz als dynamischer Zustand verstanden. Entscheidend sind Mustererkennung, Trendbeobachtung, konsequente Hygiene, stressarmes Handling und ein schneller Transport zur definitiven Behandlung.

Fieber, Hypothermie und Dehydratation gehören zu den häufigsten physiologischen Veränderungen bei infektiösen Erkrankungen im präklinischen Einsatz. Für die Ausbildung wird betont, dass die Körpertemperatur keine einfache „Ja-/Nein-Information“ darstellt. Ein einzelner Temperaturwert muss immer im Zusammenhang mit dem klinischen Gesamtbild interpretiert werden. Fieber kann beispielsweise auch durch Schmerz, Stress oder starke körperliche Belastung entstehen. Umgekehrt ist eine Hypothermie bei schweren Infektionen häufig ein besonders ernstes Warnsignal, da sie auf eine gestörte Thermoregulation und eine fortschreitende Kreislaufdekompensation hinweisen kann.
Das grundlegende didaktische Prinzip lautet daher: Temperatur messen, den Verlauf beobachten und die Werte klinisch einordnen. Die Messung sollte möglichst stressarm erfolgen. Bei Patienten mit ausgeprägter Atemnot, Aggressivität oder instabilem Kreislauf kann die Temperaturmessung zurückgestellt werden, wenn sie den Zustand verschlechtern oder das Personal gefährden würde.
Bei Fieber werden präklinisch vor allem unterstützende Maßnahmen vermittelt. Dazu gehören eine ruhige Umgebung, stressarmes Handling und das Vermeiden zusätzlicher Überhitzung. Extreme Kühlmaßnahmen wie Eiswasser oder abruptes Abkühlen sind kontraindiziert, da sie Kreislaufreaktionen auslösen und den Patienten zusätzlich belasten können. Antipyretische Medikamente sind im präklinischen Kontext in vielen Systemen nicht vorgesehen und können bei unsachgemäßer Anwendung Nebenwirkungen wie Nierenbelastung oder gastrointestinale Schäden verursachen.
Bei Hypothermie erfolgt das Wärmemanagement kontrolliert und schrittweise. Der Patient wird zunächst getrocknet und gegen weiteren Wärmeverlust isoliert. Eine warme Umgebung wird geschaffen, beispielsweise durch Decken oder isolierende Unterlagen. Wärmequellen wie Wärmflaschen oder Heizkissen können unterstützend eingesetzt werden, jedoch stets mit ausreichendem Abstand, um Verbrennungen zu vermeiden. Gleichzeitig erfolgt eine regelmäßige Kontrolle des Patienten, da eine zu schnelle oder unkontrollierte Erwärmung ebenfalls Kreislaufprobleme auslösen kann.
Parallel zur Temperaturkontrolle wird immer nach der zugrunde liegenden Ursache gesucht. Hypothermie kann unter anderem bei Schockzuständen, systemischen Infektionen, nach Narkosen oder bei längerer Exposition gegenüber niedrigen Umgebungstemperaturen auftreten. Eine isolierte Temperaturveränderung ohne klinischen Kontext sollte daher nie isoliert bewertet werden.
Dehydratation wird im präklinischen Umfeld vor allem anhand klinischer Zeichen eingeschätzt. Wichtige Hinweise liefern Schleimhautfarbe und -feuchtigkeit, Hautturgor, Stellung der Augäpfel sowie Pulsqualität und kapilläre Rückfüllzeit. Trockene oder klebrige Schleimhäute, ein verzögerter Hautturgor oder eingesunkene Augen können auf einen Flüssigkeitsmangel hinweisen.
Die Ausbildung betont, dass eine orale Flüssigkeitsgabe nur unter bestimmten Voraussetzungen sinnvoll ist. Der Patient muss wach, schluckfähig und frei von Übelkeit oder Erbrechen sein. Bei Bewusstseinsstörungen, ausgeprägter Schwäche oder aktivem Erbrechen besteht ein erhebliches Risiko für Aspiration. In solchen Situationen ist eine orale Flüssigkeitsgabe kontraindiziert und der schnelle Transport zur tierärztlichen Versorgung hat Vorrang.
Ein typisches Fallbeispiel beschreibt eine Katze mit schwerer Lethargie, Hypothermie und klebrigen Schleimhäuten nach mehrtägiger Futterverweigerung. Das Lernziel besteht darin, Hypothermie als potenzielles Warnsignal zu erkennen, mögliche Ursachen wie Infektion, Stoffwechselstörung oder systemische Erkrankung in Betracht zu ziehen und ein vorsichtiges Wärmemanagement einzuleiten, während gleichzeitig der Transport zur weiteren Abklärung vorbereitet wird.
Für Einsatzkräfte ist wichtig zu verstehen, dass Veränderungen der Körpertemperatur häufig nur ein sichtbarer Teil eines komplexeren physiologischen Prozesses sind. Temperaturabweichungen müssen deshalb immer zusammen mit Kreislaufparametern, Bewusstseinszustand, Atemfrequenz und allgemeinem Verhalten des Patienten beurteilt werden.
Ein weiteres Lernziel besteht darin, die Dynamik des Krankheitsverlaufs zu erkennen. Ein Patient kann innerhalb kurzer Zeit von einer scheinbar stabilen Situation in einen deutlich kritischeren Zustand übergehen. Daher wird im Einsatz besonderer Wert auf wiederholte Beobachtung und Dokumentation gelegt.
Praktisch bedeutet dies, dass relevante Parameter – insbesondere Atemfrequenz, Herzfrequenz, Schleimhautstatus und Bewusstseinslage – regelmäßig überprüft werden. Diese Verlaufsinformationen ermöglichen der aufnehmenden Klinik eine bessere Einschätzung der Entwicklung des Patienten während der präklinischen Phase.
Ein strukturierter Umgang mit Temperaturveränderungen ist deshalb ein wichtiger Bestandteil der präklinischen Versorgung infektiöser Notfälle. Ziel ist es, potenziell kritische Entwicklungen frühzeitig zu erkennen, supportive Maßnahmen einzuleiten und den Patienten möglichst stabil in die weiterführende Behandlung zu überführen.
Zusammenfassend steht im präklinischen Umgang mit Fieber, Hypothermie und Dehydratation nicht die vollständige Behandlung im Vordergrund, sondern die sichere Stabilisierung, das Vermeiden zusätzlicher Belastungen und die Vorbereitung einer schnellen tierärztlichen Weiterbehandlung.
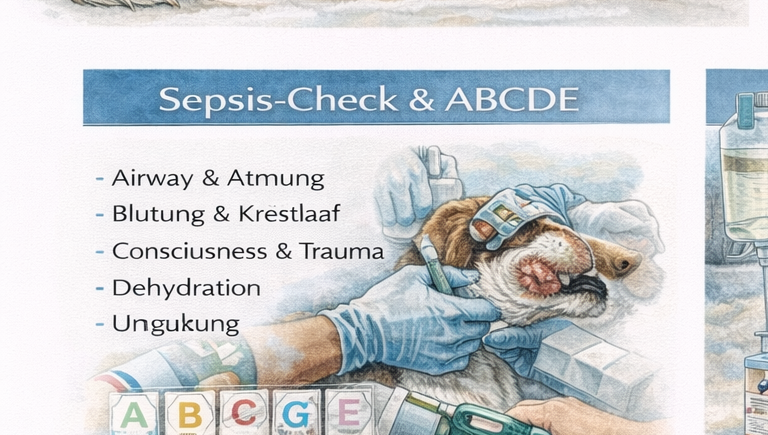
Der Sepsis-Check im präklinischen Einsatz ist als strukturierter Entscheidungs- und Beobachtungsalgorithmus konzipiert, der sich am ABCDE-Schema orientiert und um zwei zusätzliche Elemente erweitert wird: Fokus und Trend. Ziel dieses Ansatzes ist es, bereits im Feld eine systematische Einschätzung zu ermöglichen, ohne umfangreiche Diagnostik vorauszusetzen. Stattdessen steht die strukturierte klinische Beobachtung im Vordergrund.
Im Training wird ein kurzer, klar definierter Ablauf eingeübt. Der erste Schritt besteht in einer initialen Beobachtung ohne direkte Manipulation des Patienten. Dabei werden Atemmuster, Körperhaltung, Bewegungsaktivität und Bewusstseinslage beurteilt. Diese Phase ermöglicht häufig bereits eine erste Einschätzung der Schwere des Zustands und verhindert unnötigen Stress durch sofortige Untersuchung.
Im zweiten Schritt folgt das B-Assessment (Breathing). Hier werden Atemfrequenz, Atemarbeit und mögliche Atemgeräusche beurteilt. Zusätzlich wird auf Zeichen wie Zyanose oder ungewöhnliche Atembewegungen geachtet. Wenn klinische Hinweise auf eine respiratorische Beeinträchtigung vorliegen, wird Sauerstoff verabreicht. Die Reaktion auf Sauerstoff kann gleichzeitig ein wertvoller Hinweis auf die Stabilität des Patienten sein.
Der dritte Schritt umfasst das C-Assessment (Circulation). Hier werden Schleimhautfarbe, kapilläre Rückfüllzeit, Pulsqualität und Herzfrequenz beurteilt. Verlängerte CRT, kalte Extremitäten oder ein schwacher Puls können Hinweise auf eine eingeschränkte Perfusion sein. Diese Befunde sind besonders wichtig, da sie eine beginnende Kreislaufdysfunktion anzeigen können.
Der vierte Schritt betrifft das D-Assessment (Disability). Dabei wird der neurologische Zustand des Patienten eingeschätzt. Reaktion auf Ansprache oder Berührung, Schmerzreaktion, Pupillenreaktionen sowie die Fähigkeit zur Haltungskontrolle liefern Hinweise auf den allgemeinen neurologischen Status und die Schwere der Erkrankung.
Im fünften Schritt folgt das E-Assessment (Exposure/Environment). Hier werden Körpertemperatur, sichtbare Verletzungen oder Hautveränderungen sowie mögliche Hinweise auf einen Infektionsfokus beurteilt. Dazu gehören beispielsweise Wunden, Abszesse, abdominale Schmerzen, Veränderungen des Bauchumfangs oder pathologische Ausflüsse, etwa bei einer Pyometra. Auch Hinweise auf Erbrechen oder Durchfall können wichtige Informationen liefern.
Nach Abschluss der ABCDE-Beurteilung wird der mögliche Infektionsfokus in eine der praktischen Kategorien eingeordnet. Typische Kategorien sind Haut- und Weichteilinfektionen, respiratorische Erkrankungen, abdominale oder urogenitale Prozesse sowie Fälle mit unklarem Ursprung. Diese Einordnung dient vor allem dazu, der aufnehmenden Klinik eine erste Orientierung zu geben.
Ein zentrales Element des Algorithmus ist die wiederholte Re-Evaluation. Nach jeder Maßnahme sowie vor Beginn des Transports wird überprüft, ob sich der Zustand verändert hat. Beispiele für solche Beobachtungen sind eine Verbesserung der Schleimhautfarbe nach Sauerstoffgabe, Veränderungen der CRT oder eine sichtbare Entlastung der Atmung. Diese Beobachtungen liefern wichtige Informationen über die Dynamik des Krankheitsverlaufs.
Ein weiterer Bestandteil des Algorithmus ist die strukturierte Übergabe. Die Ausbildung legt großen Wert darauf, dass relevante Informationen klar und präzise kommuniziert werden. Eine Voranmeldung wie „Sepsisverdacht mit Kreislaufzeichen, möglicher Fokus: Urogenitaltrakt“ ermöglicht es der Klinik, diagnostische und therapeutische Maßnahmen frühzeitig vorzubereiten.
Für die Einsatzkräfte bedeutet dies, dass nicht nur einzelne Messwerte wichtig sind, sondern vor allem die Gesamtsituation und deren Entwicklung über die Zeit. Die Kombination aus Beobachtung, strukturiertem Assessment und Trendbewertung bildet die Grundlage des präklinischen Sepsis-Checks.
Ein typisches Trainingsszenario beschreibt eine unkastrierte Hündin mit übelriechendem vaginalem Ausfluss, Apathie und erhöhter Atemfrequenz. In diesem Fall besteht der Verdacht auf eine Pyometra als möglichen Infektionsfokus. Das Lernziel besteht darin, das Risiko einer systemischen Infektion zu erkennen, die Klinik frühzeitig zu informieren und den Transport ohne Verzögerung einzuleiten.
Der Sepsis-Check im Feld verfolgt somit ein klares Ziel: potenziell lebensbedrohliche systemische Infektionen frühzeitig zu erkennen, wichtige klinische Informationen strukturiert zu erfassen und die Voraussetzungen für eine schnelle weiterführende Behandlung zu schaffen.

Zoonosen und konsequente Hygiene sind im Tierrettungsdienst von zentraler Bedeutung. Sie dienen nicht nur dem Schutz des Einsatzteams, sondern auch der Sicherheit nachfolgender Patienten und der Aufrechterhaltung der Einsatzfähigkeit des Rettungssystems. Kontaminationen können Fahrzeuge, Ausrüstung und Personal betreffen und im schlimmsten Fall zu einer Weiterverbreitung infektiöser Erreger führen. Die Ausbildung vermittelt daher kein angstbasiertes Verständnis von Zoonosen, sondern ein strukturiertes und professionelles Risikomanagement.
Zoonotische Erreger können auf verschiedenen Wegen übertragen werden. Zu den wichtigsten Übertragungswegen gehören direkter Kontakt mit Körperflüssigkeiten wie Kot, Erbrochenem oder Wundsekreten, Tröpfchen oder Aerosole bei Husten und Niesen sowie mechanische Verletzungen wie Biss- oder Kratzverletzungen. Diese Übertragungswege bestimmen die praktischen Schutzmaßnahmen im Einsatz.
Im präklinischen Umfeld gelten daher grundlegende Standardhygieneregeln. Handschuhe werden bei jedem Kontakt mit Körperflüssigkeiten oder potenziell kontaminierten Materialien getragen. Bei Spritzgefahr oder starkem Erbrechen kann zusätzlicher Schutz sinnvoll sein. Bei respiratorischen Symptomen oder hohem Aerosolrisiko kann auch das Tragen einer Schutzmaske erwogen werden. Nach jedem Einsatz erfolgt eine konsequente Reinigung und Desinfektion von Kontaktflächen, Transportboxen, Tragen und anderen eingesetzten Materialien.
Ein wichtiger Ausbildungsinhalt ist das Verständnis von Kontaminationswegen im Einsatzablauf. Kontaminierte Materialien werden getrennt gesammelt und entsorgt. Handschuhe werden nach Kontakt mit infektiösem Material gewechselt. Gleichzeitig wird darauf geachtet, dass häufig berührte Gegenstände wie Fahrzeuglenkrad, Funkgeräte oder Mobiltelefone nicht mit kontaminierten Handschuhen berührt werden. Dieses Konzept wird in der Ausbildung häufig als „Kontaminationspfad“ beschrieben.
Hygiene verbessert auch die organisatorische Zusammenarbeit mit der aufnehmenden Klinik. Wenn der Verdacht auf eine infektiöse Erkrankung besteht, sollte die Klinik bereits vor Ankunft informiert werden. Dadurch können dort gegebenenfalls Isolationsmaßnahmen vorbereitet und geeignete Schutzvorkehrungen getroffen werden. Eine solche frühzeitige Kommunikation trägt wesentlich zur Sicherheit von Personal und Patienten bei.
Ein weiterer Bestandteil der Ausbildung betrifft den Umgang mit Biss- oder Kratzverletzungen im Team. Kommt es während eines Einsatzes zu einer solchen Verletzung, erfolgt zunächst eine sofortige Wundreinigung und Blutstillung. Anschließend wird die Verletzung dokumentiert und – abhängig von Risiko und Schweregrad – eine ärztliche Abklärung empfohlen. Diese Maßnahmen dienen sowohl der medizinischen Sicherheit als auch der rechtlichen Dokumentation.
Besondere Aufmerksamkeit gilt Einsätzen mit stark kontaminierenden Symptomen wie Durchfall oder Erbrechen. In solchen Situationen wird der Transport so organisiert, dass Kontamination möglichst begrenzt bleibt. Aufsaugende Unterlagen, separate Behälter für kontaminierte Materialien und eine klare Trennung sauberer und kontaminierter Bereiche erleichtern die anschließende Reinigung.
Nach Abschluss des Einsatzes erfolgt eine strukturierte Flächendesinfektion aller betroffenen Bereiche. Dazu gehören insbesondere Transportboxen, Tragen, Bodenkontaktflächen sowie alle Materialien, die mit Körperflüssigkeiten in Berührung gekommen sind. Eine sorgfältige Nachbereitung verhindert, dass Krankheitserreger im Fahrzeug verbleiben oder auf spätere Patienten übertragen werden.
Ein praxisnahes Trainingsszenario beschreibt einen Hund mit massivem Durchfall und Erbrechen während des Transports. Das Ausbildungsziel besteht darin, den Kontaminationspfad zu kontrollieren, Handschuhe rechtzeitig zu wechseln, kontaminierte Materialien sicher zu entsorgen und anschließend eine gründliche Flächendesinfektion durchzuführen. Gleichzeitig wird die aufnehmende Klinik über die Situation informiert, damit dort entsprechende Hygienemaßnahmen vorbereitet werden können.
Zusammenfassend basiert das Hygienemanagement im Tierrettungsdienst auf wenigen zentralen Prinzipien: konsequente persönliche Schutzmaßnahmen, kontrollierter Umgang mit kontaminierten Materialien, klare Kommunikationswege zur Klinik und eine gründliche Desinfektion nach dem Einsatz. Diese Maßnahmen gewährleisten sowohl den Schutz des Teams als auch die Sicherheit weiterer Patienten.

Die Therapieprinzipien bei Sepsis im präklinischen Setting lassen sich auf drei zentrale Säulen reduzieren: Atmung und Oxygenierung, Stabilisierung von Perfusion und Temperatur unter möglichst geringem Stress sowie ein schneller Transport mit strukturierter Übergabe. Der entscheidende Grundsatz lautet dabei, dass präklinische Maßnahmen nur dann sinnvoll sind, wenn sie den Transport zur definitiven Behandlung nicht verzögern. Ziel ist nicht die vollständige Therapie im Feld, sondern die Stabilisierung des Patienten und die Vorbereitung einer weiterführenden Behandlung in der Klinik.
Die erste Säule betrifft Atmung und Sauerstoffversorgung. Sauerstoff wird verabreicht, wenn klinische Zeichen wie Dyspnoe, Zyanose oder deutlich erhöhte Atemarbeit auftreten. Wichtig ist dabei, dass die Applikation möglichst toleranzorientiert erfolgt. Unruhige oder stark gestresste Patienten profitieren häufig mehr von einer stressarmen Sauerstoffzufuhr als von technisch aufwendigeren Maßnahmen, die zusätzlichen Stress verursachen könnten.
Die zweite Säule umfasst die Einschätzung der Perfusion sowie das Management von Temperatur und Stress. Die Perfusion wird im Feld vor allem anhand klinischer Parameter beurteilt. Kapilläre Rückfüllzeit, Pulsqualität und Bewusstseinszustand liefern Hinweise darauf, ob eine ausreichende Durchblutung der Organe gewährleistet ist. Kalte Extremitäten, schwache Pulse oder eine deutliche mentale Dämpfung können Hinweise auf ein Schockgeschehen sein. In solchen Situationen hat der schnelle Transport höchste Priorität.
Das Temperaturmanagement erfolgt differenziert. Liegt eine Hypothermie vor, wird der Patient vorsichtig erwärmt, beispielsweise durch isolierende Decken oder eine wärmere Umgebung. Bei Überhitzung werden Maßnahmen zur moderaten Kühlung ergriffen. Gleichzeitig wird darauf geachtet, aggressive Kühlmethoden zu vermeiden, insbesondere wenn der Kreislauf bereits instabil ist.
Stressreduktion stellt ein durchgängiges Prinzip der präklinischen Sepsisversorgung dar. Eine ruhige Umgebung, klare Aufgabenverteilung im Team und möglichst kurze Untersuchungsschritte helfen, unnötige Belastungen für den Patienten zu vermeiden. Auch die Kommunikation mit den Tierhaltern spielt dabei eine Rolle: Klare und ruhige Anweisungen können dazu beitragen, zusätzliche Aufregung zu vermeiden.
Die dritte Säule betrifft Transport und Übergabe. Ein strukturierter Informationsaustausch mit der aufnehmenden Klinik ist entscheidend, um dort eine schnelle Weiterbehandlung zu ermöglichen. Die Übergabe orientiert sich typischerweise an klaren Informationsblöcken: zeitlicher Verlauf der Symptome, auffällige klinische Befunde, beobachtete Veränderungen während des Einsatzes, vermuteter Infektionsfokus sowie durchgeführte Maßnahmen und deren Wirkung.
In der Ausbildung werden diese Abläufe regelmäßig in Fallsimulationen trainiert. Ein Beispiel ist ein Patient mit einer Bissverletzung, der am Folgetag apathisch wirkt, eine verlängerte kapilläre Rückfüllzeit zeigt und deutlich schneller atmet als normal. In diesem Szenario besteht der Verdacht auf eine systemische Infektion. Die praktischen Lernziele bestehen darin, Sauerstoff bereitzustellen, den Patienten möglichst warm und stressarm zu halten, die Klinik frühzeitig zu informieren und alle beobachteten Veränderungen zu dokumentieren.
Ein wichtiger Bestandteil dieser Vorgehensweise ist die kontinuierliche Beobachtung des Patienten. Veränderungen der Atemfrequenz, des Bewusstseinszustands oder der Kreislaufparameter können Hinweise auf eine Verschlechterung oder Stabilisierung geben. Deshalb werden relevante Vitalparameter wiederholt erhoben und dokumentiert.
Die strukturierte Dokumentation dient nicht nur der eigenen Orientierung im Einsatz, sondern liefert der Klinik wichtige Informationen über den Verlauf des Zustands während der präklinischen Phase. Gerade bei systemischen Infektionen kann sich der Zustand innerhalb kurzer Zeit verändern, weshalb diese Verlaufsdaten besonders wertvoll sind.
Ein weiterer Aspekt der Ausbildung betrifft die Prioritätensetzung. Maßnahmen, die keinen unmittelbaren Nutzen für Stabilisierung oder Transport haben, werden bewusst vermieden. Das Ziel besteht darin, wertvolle Zeit nicht durch unnötige Untersuchungen oder improvisierte Therapieversuche zu verlieren.
Am Ende des Kapitels werden die Inhalte häufig durch Selbsttests oder Szenarien vertieft. Dabei wird insbesondere überprüft, ob Einsatzkräfte Muster erkennen, Prioritäten richtig setzen und wichtige Informationen strukturiert weitergeben können.
Zusammenfassend basiert das präklinische Management der Sepsis auf wenigen klaren Prinzipien: Stabilisierung der Atmung, Einschätzung der Kreislaufsituation, vorsichtiges Temperaturmanagement, konsequente Stressreduktion sowie ein schneller Transport mit klarer Übergabe. Diese Maßnahmen tragen dazu bei, dass der Patient möglichst stabil in der Klinik ankommt und dort rasch weiterbehandelt werden kann.
Single-Choice: pro Frage eine richtige Antwort. Bestehensgrenze: 70%. (Fragen & Antworten werden gemischt.)
Ziel: Sepsis nach Wunde – Red Flags erkennen → stabilisieren → Voranmeldung/Transport → strukturierte Übergabe.