SACHVERSTÄNDIGENBÜRO

Ausbildungsplattform (Tier-Notruf)

Ziel: Atemwegssituation in Sekunden einschätzen und die nächste Priorität festlegen (O₂/Transport/Eskalation).
Kapitel 3 widmet sich dem respiratorischen Notfallmanagement in der präklinischen Tierrettung. Atemwegs- und Atmungsprobleme zählen zu den häufigsten und zugleich zeitkritischsten Notfallsituationen, weil Hypoxie innerhalb weniger Minuten zu Bewusstseinsverlust, Arrhythmien und Kreislaufkollaps führen kann. Die besondere Herausforderung liegt darin, dass „Atemnot“ kein eigenständiges Krankheitsbild ist, sondern die gemeinsame Endstrecke sehr unterschiedlicher Pathologien. Obere Atemwegsobstruktion, thorakale Restriktion, pulmonale Parenchymschädigung, kardiale Dekompensation, metabolische Azidose oder massive Schmerzen können das Atemmuster verändern. Präklinische Entscheidungslogik bedeutet daher, Atemnot nicht als isoliertes Symptom zu behandeln, sondern systematisch zu analysieren und entlang eines strukturierten Schemas zu priorisieren.
Im ABCDE-Ansatz steht zunächst A – Airway im Fokus. Die zentrale Frage lautet: Ist der Atemweg frei, durchgängig und geschützt? Bei Hund und Katze können Fremdkörper, Erbrochenes, Blut, Schwellungen, Tumoren, Larynxparalyse oder traumatische Veränderungen den oberen Atemweg beeinträchtigen. Gleichzeitig besteht bei reduzierter Bewusstseinslage ein erhöhtes Aspirationsrisiko. Präklinisch ist eine differenzierte Abwägung erforderlich: Eine vorsichtige visuelle Inspektion ist sinnvoll, sofern sie stressarm und ohne Manipulationsrisiko durchgeführt werden kann. Tiefe manuelle Eingriffe, unkontrollierte Maulöffnung oder aggressive Fixierung können jedoch Obstruktionen verschlimmern, Würgereflexe auslösen oder zu Bissverletzungen führen. Typische Zeichen einer oberen Atemwegsobstruktion sind inspiratorischer Stridor, Maulatmung, ausgeprägte Atemanstrengung, Speichelfluss, Panikreaktion und Zyanose. Ein entscheidender Lernpunkt ist hier die Stressphysiologie: Angst und Fixation steigern Sauerstoffverbrauch und Atemarbeit und können innerhalb kürzester Zeit zur Dekompensation führen. Stressreduktion ist somit kein „weicher Faktor“, sondern integraler Bestandteil der Atemwegssicherung.
Praktisch bedeutet das: ruhige Umgebung, gedämpfte Reize, kurze und zielgerichtete Handgriffe, Kopf- und Halsposition in gerader Achse, Vermeidung unnötiger Maulkorbanwendung und frühzeitige Sauerstoffgabe. Flow-by-Sauerstoff, Sauerstoffbox oder -maske werden so eingesetzt, dass zusätzliche Unruhe vermieden wird. Bei brachyzephalen Rassen ist besondere Vorsicht geboten, da anatomische Engstellen (verlängertes Gaumensegel, enge Nasenöffnungen, hypoplastische Trachea) eine rasche Verschlechterung begünstigen. Hier kann jede forcierte Manipulation den Kollaps verstärken. Ein klassisches Fallbeispiel ist der brachyzephale Hund nach Hitzeexposition mit massivem Hecheln, Stridor und Zyanose: Die korrekte Strategie besteht aus moderater Kühlung, sofortiger Sauerstoffgabe, Minimierung von Stress und raschem Transport in eine Klinik mit Sedierungs- und Intubationsmöglichkeit.
B – Breathing bewertet nicht nur die Atemfrequenz, sondern die Qualität und Effektivität der Ventilation. Entscheidend sind Atemtiefe, Thoraxexkursion, Einsatz der Bauchpresse, Atemgeräusche (Stridor, Giemen, Rasseln), Atemmuster (inspiratorisch vs. exspiratorisch erschwert), Zyanose und Zeichen von Erschöpfung. Thorakale Restriktionen wie Pneumothorax, Hämatothorax, Rippenserienfraktur oder Lungenkontusion verändern die Atemmechanik deutlich. Pulmonale Ursachen wie Ödeme, Pneumonien oder Aspiration beeinträchtigen den Gasaustausch auf alveolärer Ebene. Gleichzeitig können metabolische Störungen – etwa eine schwere Azidose – zu kompensatorischer Tachypnoe führen, ohne dass primär eine pulmonale Erkrankung vorliegt. Die präklinische Herausforderung besteht darin, Atemarbeit, Atemgeräusche und Perfusionszeichen gemeinsam zu interpretieren.
Ein zentrales didaktisches Prinzip lautet: Dyspnoe ist ein Alarmzeichen, keine Beobachtungsdiagnose. Unterschätzung von Atemnot gehört zu den häufigsten Fehlern in der Notfallpraxis. Tiere kompensieren oft lange, bevor sie abrupt dekompensieren. Zeichen wie zunehmende Atemanstrengung, verlängerte Inspiration, Nasenflügeln, Zyanose oder Erschöpfung weisen auf eine kritische Situation hin. Gleichzeitig darf Hyperventilation bei Stress nicht automatisch als „stabil“ interpretiert werden; sie kann ein Vorbote einer drohenden Erschöpfung sein. Jede respiratorische Intervention – Sauerstoffgabe, Lagerungsänderung, Wärmemanagement – muss durch eine unmittelbare Reevaluation begleitet werden: Wird die Atemarbeit geringer? Verbessert sich die Schleimhautfarbe? Sinkt die Unruhe?
Bei respiratorischen Notfällen gilt das Prinzip „Struktur vor Geschwindigkeit“ – dennoch entscheidet bei schwerer respiratorischer Insuffizienz jede Minute über die Prognose. Struktur bedeutet, dass trotz Zeitdruck das ABCDE-Schema nicht verlassen wird. Geschwindigkeit bedeutet, dass Prioritäten klar gesetzt werden: Atemweg sichern, Sauerstoff zuführen, Stress minimieren und Transport organisieren. Eine übermäßige Diagnostik vor Ort kann wertvolle Zeit kosten. Präklinische Maßnahmen überbrücken die kritische Phase; definitive Diagnostik (Röntgen, Ultraschall, Blutgasanalyse) und invasive Therapien erfolgen in der Klinik.
Ein weiterer didaktischer Schwerpunkt ist die Unterscheidung zwischen Hypoxie (unzureichende Sauerstoffversorgung), Hyperkapnie (erhöhtes CO₂ durch Hypoventilation) und Kreislaufdekompensation. Diese Prozesse sind eng miteinander verknüpft. Hypoxie führt zu Tachykardie und Unruhe, später zu Bewusstseinsminderung. Hyperkapnie kann Desorientierung und Atemmusterveränderungen verursachen. Kreislaufdekompensation wiederum verschlechtert die pulmonale Perfusion und damit den Gasaustausch. Präklinisch ist es daher essenziell, Atem- und Kreislaufparameter gemeinsam zu beurteilen und Trends zu dokumentieren.
Für die Ausbildung ist die Kopplung von Pathophysiologie und praktischer Umsetzung zentral. Theorie erklärt, warum Hypoxie in Minuten lebensbedrohlich wird; Praxis trainiert das Erkennen von Atemarbeit, den sicheren Umgang mit Sauerstoffsystemen und die stressarme Lagerung. Materialkunde – von Flow-by-Systemen über Sauerstoffmasken bis zur Box – ist ebenso relevant wie die Fähigkeit, ohne Technik klinische Zeichen korrekt zu interpretieren. Bei Hund und Katze ist die wiederholte klinische Beurteilung häufig aussagekräftiger als isolierte Messwerte, sofern sie konsequent erhoben und im Trend dokumentiert wird.
Fehlerquellen im respiratorischen Notfallmanagement sind wiederkehrend: Unterschätzung von Dyspnoe, unnötige Manipulation, fehlender Wärmeschutz, unstrukturierte Teamarbeit und verzögerter Transport. Hypothermie verschlechtert Kreislauf und Gerinnung und erhöht den Sauerstoffbedarf; Wärmemanagement ist daher integraler Bestandteil der respiratorischen Stabilisierung. Unnötige Manipulation kann Atemwegsobstruktionen verschlimmern oder Stress-induzierten Kollaps auslösen. Verzögerter Transport verhindert rechtzeitige definitive Therapie. Präklinische Qualität bedeutet daher, sich auf das Wesentliche zu konzentrieren und Ablenkungen zu vermeiden.
Teamorganisation spielt auch hier eine zentrale Rolle. Klare Aufgabenverteilung – beispielsweise Airway/O₂, Monitoring, Transportvorbereitung, Kommunikation – reduziert kognitive Last und verhindert Doppelarbeit. Closed-Loop-Kommunikation stellt sicher, dass Anweisungen verstanden und ausgeführt werden. Parallel wird eine knappe, aber konsistente Dokumentation geführt: Zeitpunkte, Befunde, Maßnahmen, Reaktionen. Die Übergabe an die Klinik umfasst Problem, klinische Einschätzung, durchgeführte Maßnahmen, Reaktion auf Interventionen und bestehende Risiken – nicht nur Einzelwerte. Dadurch kann die Zielklinik Intubationsbereitschaft, Bildgebung oder Intensivplatz vorbereiten.
Ein zentrales Lernprinzip lautet: Eine Intervention ist erst abgeschlossen, wenn ihre Wirkung überprüft wurde. Sauerstoffgabe ohne Reevaluation ist keine abgeschlossene Maßnahme. Lagerungsänderung ohne erneute Beurteilung der Atemarbeit bleibt unvollständig. Das zyklische Prüfen – Intervenieren – Prüfen schützt vor schleichender Verschlechterung. Besonders bei Tieren kann eine scheinbare Stabilität eine fragile Kompensation darstellen, die bei zusätzlichem Stress abrupt kollabiert.
Zusammenfassend verlangt das respiratorische Notfallmanagement in der präklinischen Tierrettung strukturiertes Denken, stressarme Handhabung, konsequente Sauerstoffstrategie und klare Kommunikation. Atemnot ist immer ein potenzieller Vorbote des Kreislaufversagens. Wer Pathophysiologie versteht, klinische Zeichen sicher erkennt und Interventionen systematisch reevaluieren kann, schafft die entscheidende Brücke zwischen Einsatzort und definitiver klinischer Versorgung.

Leitsatz: FiO₂-Gewinn darf nicht durch Stress „aufgefressen“ werden.
Unter B (Breathing) wird die Atmung als funktionelles System beurteilt: Wie effektiv ist der Gasaustausch, und wie hoch ist die Atemarbeit, die das Tier dafür aufbringen muss? Eine reine Frequenzmessung ist hierfür unzureichend und kann sogar in die Irre führen, weil sowohl Stress als auch Schmerz die Atemfrequenz erhöhen können, während eine Erschöpfung im Spätstadium zu einer scheinbar „normalen“ oder sogar sinkenden Frequenz führt. Deshalb wird die Atmung immer als Gesamteindruck bewertet: Thoraxexkursion und -symmetrie, Atemtiefe, Einsatz der Bauchpresse, orthopnoische Haltung (Kopf/Hals vorgestreckt, Ellenbogen abduziert), Nasenflügeln, Atemgeräusche (Stridor, Giemen, Rasseln), Zyanose sowie die Fähigkeit, in Ruhe zu atmen und sich ohne Panik zu regulieren. Ergänzend wird auf Anzeichen von Erschöpfung geachtet, z. B. flacher werdende Atemzüge trotz hoher Atemarbeit, wechselnde Atemmuster oder ein Nachlassen der Aufmerksamkeit bei weiterhin ausgeprägter Dyspnoe. Diese Befunde liefern in der Präklinik häufig mehr Informationswert als einzelne Messgeräteparameter.
Die präklinische Beurteilung beginnt mit der pragmatischen Differenzierung: Liegt primär ein Oxygenierungsproblem (Hypoxämie) oder ein Ventilationsproblem (Hyperkapnie) vor – oder beides? Hypoxämie entsteht typischerweise durch Störungen des alveolären Gasaustauschs (z. B. Lungenödem, Pneumonie, Aspiration, Kontusion, Pleuraerguss), während Hyperkapnie eher Ausdruck einer unzureichenden Ventilation ist (z. B. obere Atemwegsobstruktion, schwere Bronchokonstriktion, neuromuskuläre Schwäche, Erschöpfung). Klinisch sind diese Zustände nicht immer sauber trennbar, aber bestimmte Muster sind typisch: Zyanose, zunehmende Atemarbeit und Unruhe sprechen für eine kritische Oxygenierungsstörung; eine „pumpende“ Atmung mit ineffektiver Ventilation, eventuell begleitet von Bewusstseinsveränderungen, kann auf Hyperkapnie und Erschöpfung hinweisen. Hecheln kann Hypoxie maskieren, weil es die Dynamik der Atembewegung verändert, ohne zwingend den alveolären Gasaustausch ausreichend zu verbessern. Umgekehrt ist eine sinkende Atemfrequenz bei weiter bestehender Atemnot ein Spätzeichen und deutet häufig auf Erschöpfung hin – diese Konstellation ist präklinisch besonders gefährlich.
Sauerstofftherapie ist in der präklinischen Versorgung häufig die wichtigste und zugleich niedrigschwellige Maßnahme, weil sie die Hypoxie reduziert, den arteriellen Sauerstoffgehalt erhöht und wertvolle Zeit bis zur definitiven Therapie gewinnt. Die Sauerstoffgabe ist jedoch nur dann wirksam, wenn sie die Stresslast nicht erhöht. Bei vielen Tieren ist der physiologische Nutzen einer hohen FiO₂ geringer als der Schaden, der durch Panik, Abwehr und Stress-induzierte Dekompensation entsteht. Die praktische Entscheidungsregel lautet daher: O₂ so früh wie möglich – aber so stressarm wie möglich. Je nach Temperament, Atemnotgrad und Handling-Toleranz wird das geeignete System ausgewählt. In der Ausbildung wird deshalb nicht nur die Indikation, sondern vor allem die Applikationsstrategie trainiert.
Flow-by-Sauerstoff ist häufig der erste Schritt, weil er ohne direkte Fixation am Tier eingesetzt werden kann. Je nach Abstand und Flow lässt sich die inspiratorische Sauerstoffkonzentration moderat erhöhen. Vorteil ist die geringe Invasivität und die hohe Akzeptanz bei ängstlichen oder dyspnoischen Tieren. Nachteil ist die begrenzte und schwankende FiO₂, insbesondere bei starkem Hecheln oder wenn das Tier den Kopf bewegt. Dennoch ist Flow-by in vielen Situationen die beste initiale Maßnahme, weil er stabilisiert, ohne eine Stressspirale auszulösen.
Sauerstoffmaske kann bei tolerierten Tieren eine deutlich höhere FiO₂ erreichen. Sie ist allerdings nur sinnvoll, wenn das Tier die Maske akzeptiert und die Handhabung ruhig bleibt. Eine Maske, die Abwehrverhalten, Panik oder Würgen provoziert, verschlechtert die Ventilation, steigert den Sauerstoffverbrauch und erhöht das Risiko eines Stresskollapses. Daher gilt präklinisch: Maskenapplikation ist nicht „Standard“, sondern eine Option für Tiere, die kooperieren oder sich unter ruhigen Bedingungen führen lassen. In der Ausbildung wird besonders darauf geachtet, dass Personal die Grenze zwischen sinnvoller Unterstützung und schädlicher Fixation zuverlässig erkennt.
Nasenkatheter können in geübten Händen eine effektive Sauerstoffgabe bei relativ guter FiO₂ liefern und sind für längere Transporte relevant. Sie erfordern jedoch Material, Fixierung und eine sichere Technik. Präklinisch sind sie daher eher eine Maßnahme für Teams mit entsprechender Ausbildung und Ausrüstung. Die Entscheidungslogik lautet hier: Wenn ein Nasenkatheter sicher gelegt werden kann, ohne das Tier zu destabilisieren, ist er eine sinnvolle Option; wenn die Anlage Stress, Abwehr oder Verzögerung erzeugt, ist Flow-by oder Box häufig überlegen.
Sauerstoffboxen bieten eine ruhige Umgebung und ermöglichen eine stressarme Oxygenierung, weil das Tier nicht unmittelbar manipuliert werden muss. Sie sind besonders geeignet für Katzen oder sehr ängstliche Hunde, die Maske und Fixation nicht tolerieren. Gleichzeitig muss die Box ausreichend belüftet sein, da bei unzureichender Ventilation CO₂ ansteigen kann. In der Praxis wird daher auf kurze Öffnungsintervalle, angemessenen Flow und eine Beobachtung des klinischen Verlaufs geachtet. Der Vorteil der Box liegt nicht nur in der FiO₂, sondern in der Reduktion von Stress – und damit in einer realen Senkung des Sauerstoffbedarfs.
Ein didaktisch zentraler Punkt ist: Sauerstoff allein behebt keine mechanische Ursache. Ein Pneumothorax, ein Pleuraerguss, eine schwere obere Atemwegsobstruktion oder eine ausgeprägte Bronchokonstriktion können trotz O₂-Gabe zu fortschreitender Erschöpfung führen. Deshalb ist die Re-Evaluation der Kern des präklinischen Atemmanagements. Nach Beginn der Sauerstofftherapie werden Schleimhautfarbe, Atemarbeit, Atemmuster und mentale Lage erneut geprüft. Verbessert sich die Atemarbeit, sinkt die Unruhe, und wird die Schleimhautfarbe rosiger, spricht das für einen Effekt der Maßnahme. Bleibt die Situation unverändert oder verschlechtert sich, muss die Transportpriorität steigen und die Zielklinik vorab informiert werden, weil eine definitive Intervention (z. B. Entlastung bei Thoraxproblemen, Sedierung/Intubation, weiterführende Diagnostik) notwendig sein kann.
Fallbeispiel: Eine Katze mit akuter Dyspnoe toleriert keine Maske. Bei jeder Annäherung wird sie panisch, hechelt, versucht zu entkommen und entwickelt dabei eine deutlich stärkere Zyanose. In dieser Situation ist der „Kampf“ um die Maske nicht nur ineffektiv, sondern potenziell lebensgefährlich. Die sinnvolle präklinische Lösung ist Flow-by oder eine Sauerstoffbox in ruhiger Umgebung, minimale Manipulation, kurze Handgriffe und der priorisierte Transport. Dieses Beispiel verdeutlicht den Zusammenhang zwischen Stress und respiratorischer Dekompensation: Die technische Maßnahme ist nur dann hilfreich, wenn sie physiologisch entlastet und nicht durch Stress kompensatorisch „aufgefressen“ wird.
Für den Einsatz bedeutet das: Struktur vor Geschwindigkeit – dennoch entscheidet bei respiratorischer Insuffizienz jede Minute über die Prognose. Struktur heißt, dass Atemnot systematisch abgearbeitet wird (A/B im Zentrum), während Geschwindigkeit bedeutet, dass Zeit nicht in unnötige Maßnahmen investiert wird. Eine Intervention ist erst dann abgeschlossen, wenn ihre Wirkung überprüft wurde. Die klinische Beurteilung bei Hund und Katze ist häufig aussagekräftiger als einzelne Messwerte, sofern sie konsequent wiederholt und im Trend dokumentiert wird. Dokumentiert werden sollten insbesondere: Atemmuster (z. B. inspiratorisch/exspiratorisch), Atemarbeit, Schleimhautfarbe, Reaktionslage, angewendetes Sauerstoffsystem und erkennbare Veränderung nach Intervention.
Teamorganisation verbessert die Patientensicherheit maßgeblich. Eine klare Rollenverteilung (Airway/O₂, Monitoring, Transport, Kommunikation) reduziert kognitive Last, verhindert Doppelarbeit und erleichtert die zyklische Reevaluation. Parallel wird eine knappe, aber konsistente Dokumentation geführt: Zeitpunkt der ersten Beobachtung, Beginn der Sauerstoffgabe, System/Flow, klinische Reaktion, Veränderungen im Verlauf. Eine stressarme Lagerung und eine ruhige Umgebung sind bei Tieren häufig genauso wirksam wie technische Maßnahmen, weil sie Atemarbeit und Sauerstoffverbrauch senken. Diese Grundprinzipien werden in der Ausbildung gezielt trainiert: Erkennen von Atemarbeit, sichere Anwendung der O₂-Systeme, Vermeidung von Stress-induziertem Kollaps und konsequente Reevaluation.
Die sichere Übergabe an die Klinik umfasst Problem, Befunde, Maßnahmen, Reaktion und Risiken – nicht nur Einzelwerte. Für das respiratorische Notfallmanagement bedeutet das konkret: Verdachtsdiagnose bzw. Hauptproblem (z. B. obere Obstruktion, thorakales Problem, Parenchymschaden), klinische Zeichen (Atemarbeit, Zyanose, Geräusche, Haltung), eingesetzte Sauerstoffform, Reaktion auf O₂ und relevante Trends (besser/schlechter, stabil/instabil). Eine frühzeitige Voranmeldung ermöglicht der Zielklinik, Ressourcen vorzubereiten (Intubation, Bildgebung, Thoraxentlastung, Intensivmonitoring) und Verzögerungen zu vermeiden.

Wenn A/B instabil: Vor-Ort-Zeit minimieren, keine Diagnostik erzwingen.
Thoraxtraumata gehören in der präklinischen Tierrettung zu den häufigsten und gleichzeitig gefährlichsten Verletzungsmustern. Typische Auslöser sind Verkehrsunfälle, Stürze aus Höhe, Tritte, Quetschungen oder Bissverletzungen. Atemnot entsteht dabei nicht durch „ein“ Problem, sondern durch mehrere mögliche Mechanismen: Pneumothorax, Hämatothorax, Pleuraerguss, Lungenkontusion, Rippenfrakturen mit instabiler Thoraxwand sowie sekundäre Komplikationen wie schmerzbedingte Hypoventilation oder aspirative Ereignisse. Für das präklinische Management ist entscheidend, dass bei Thoraxtrauma die respiratorische Situation innerhalb kurzer Zeit kippen kann – entweder sofort (z. B. Spannungspneumothorax) oder verzögert über Stunden (z. B. Kontusionsprogression). Der klinische Fokus liegt daher auf frühzeitiger Erkennung, konsequenter Oxygenierung, stressarmer Handhabung und der raschen Zuführung in eine Einrichtung, die definitive Diagnostik und Interventionen (Thoraxdrainage, Thorakozentese, Analgesie, Beatmung, Monitoring) durchführen kann.
Pathophysiologisch ist die Rolle des Pleuraspalts zentral. Im Normalzustand besteht zwischen Lunge und Thoraxwand ein Unterdruck, der die Lunge entfaltet hält. Gelangt Luft in diesen Spalt, geht der Unterdruck verloren und die betroffene Lunge kollabiert partiell oder vollständig. Der resultierende Pneumothorax reduziert die ventilierte Alveolarfläche, verschlechtert den Gasaustausch und erhöht die Atemarbeit deutlich. Viele Tiere kompensieren anfangs durch erhöhte Atemfrequenz und Atemtiefe, wirken dabei aber bereits deutlich angestrengt. Je nach Ausmaß kommt es rasch zu Hypoxie, Unruhe, Zyanose und Erschöpfung. Klinisch sind typische Hinweise eine akute Dyspnoe, flache schnelle Atmung, orthopnoische Haltung, Angst/Panik, ggf. einseitig verminderte Thoraxexkursion und abgeschwächte Atemgeräusche. Das Muster ist nicht immer eindeutig, weil Fell, Körperbau, Stress und Umgebungsgeräusche die Auskultation erschweren können. Dennoch gilt: Einseitig deutlich reduzierte Atemgeräusche in Kombination mit Trauma und zunehmender Dyspnoe sind präklinisch hochverdächtig.
Beim Spannungspneumothorax entwickelt sich die Situation dramatischer. Durch eine Ventilmechanik (Luft gelangt hinein, kann aber nicht entweichen) steigt der intrathorakale Druck progressiv an. Das hat zwei lebensbedrohliche Effekte: Erstens verschlechtert sich die Ventilation durch zunehmenden Lungenkollaps; zweitens wird der venöse Rückstrom zum Herzen komprimiert. Dadurch sinkt die Vorlast, das Herzzeitvolumen fällt ab, und es entsteht ein obstruktiver Schock. Das erklärt, warum bei Spannungspneumothorax nicht nur respiratorische, sondern auch kardiovaskuläre Zeichen auftreten: fadenförmiger Puls, kalte Extremitäten, verlängerte Rekapillarisierungszeit, Bewusstseinsveränderung und rasche Kreislaufinstabilität. Präklinisch ist dies eine Lage, in der Minuten zählen. Entscheidend ist, die Kombination aus akuter Dyspnoe und sich verschlechternden Perfusionszeichen als Warnsignal zu erkennen und den Transport unmittelbar zu priorisieren.
Ein weiterer zentraler Mechanismus ist der Hämatothorax oder ein traumatisch bedingter Pleuraerguss. Flüssigkeit im Pleuraspalt verdrängt die Lunge, reduziert das funktionelle Lungenvolumen und erhöht die Atemarbeit. Klinisch kann das Bild dem Pneumothorax ähneln, wobei Auskultationsbefunde oft gedämpft wirken. Klassisch ist beim Erguss eine stärkere Dämpfung ventral, während beim Pneumothorax Atemgeräusche eher dorsal reduziert sind. In der Praxis ist diese Abgrenzung jedoch unsicher und darf präklinisch nicht zur Verzögerung führen. Die Schwere der Dyspnoe und der Verlauf (Trend) sind entscheidender als die „perfekte“ Differenzialdiagnose am Einsatzort.
Besonders tückisch sind Lungenkontusionen. Sie entstehen durch stumpfe Gewalteinwirkung mit Einblutung und Ödembildung im Lungengewebe. Der klinische Verlauf ist häufig verzögert: Das Tier kann initial „noch“ kompensieren und scheinbar stabil wirken, verschlechtert sich aber über Stunden durch zunehmende Ödematisierung, inflammatorische Reaktion und gestörten Gasaustausch. Diese Dynamik ist didaktisch wichtig: Ein unauffälliger erster Eindruck schließt eine lebensbedrohliche Progression nicht aus. Für die Präklinik folgt daraus die Notwendigkeit konsequenter Reevaluation und eine niedrige Schwelle zur Transportentscheidung, insbesondere wenn Atemarbeit, Schleimhautfarbe oder mentale Lage auch nur leicht grenzwertig sind.
Präklinisch steht bei Thoraxtrauma die Kombination aus Oxygenierung, Wärmeschutz, schmerzreduzierender, schonender Lagerung und schnellem Transport im Vordergrund. Sauerstofftherapie wird so angewendet, dass Stress minimiert wird: Flow-by oder Sauerstoffbox sind oft besser als eine Maske, die als Bedrohung empfunden wird. Wärmeerhalt ist essenziell, weil Hypothermie die Kompensationsfähigkeit verschlechtert und – insbesondere bei Trauma – zur Verschärfung von Gerinnungsstörungen beiträgt. Lagerung bedeutet in der Praxis: so wenig Umlagern wie möglich, Atemmechanik unterstützen (häufig sternal oder in der Position, die das Tier selbst wählt), Druck auf den Thorax vermeiden, Kopf/Hals in neutraler Position halten und eine sichere, ruhige Umgebung schaffen. Schonende Handhabung reduziert nicht nur Schmerz, sondern auch die Stressantwort, die den Sauerstoffverbrauch und die Atemarbeit erhöht.
Eine invasive Entlastung, insbesondere die Thorakozentese (Nadelentlastung/Entlastungspunktion), ist eine fortgeschrittene Maßnahme. Sie ist präklinisch nicht Routine, sondern eine Option unter klar definierten Kriterien: schwerste Dyspnoe, hochgradiger Verdacht auf Pneumothorax, rasche klinische Verschlechterung und fehlende Alternative durch unmittelbare Klinikintervention. Voraussetzung sind entsprechende Ausbildung, steriles Material, geeignete Kanülen/Schläuche, Verständnis der Anatomie sowie die Fähigkeit, Risiken (Fehllage, Blutung, iatrogene Verletzung, Verschlechterung durch Stress) zu kontrollieren. Didaktisch ist wichtig, dass Teams lernen, wann nicht zu punktieren: wenn die Indikation unsicher ist, wenn die Durchführung die Lage destabilisiert oder wenn ein schneller Transport verfügbar ist. In vielen Fällen ist der zeitkritische Transport mit Sauerstoff und minimaler Manipulation die sicherere Strategie.
Fallbeispiel: Ein Hund nach Autounfall atmet oberflächlich, ist zyanotisch, und rechts sind Atemgeräusche deutlich abgeschwächt. Der Puls wird zunehmend fadenförmig, die Rekapillarisierungszeit verlängert sich. Dieses Muster ist kompatibel mit Pneumothorax und drohendem obstruktivem Schock. Präklinische Konsequenz: sofortige Sauerstoffgabe (stressarm), Wärmeschutz, möglichst geringe Manipulation, Lagerung zur Atemerleichterung und unmittelbarer Transport. Die Voranmeldung an die Zielklinik lautet nicht „Hund im Schock“, sondern strukturiert: „Thoraxtrauma, hochgradiger Verdacht Pneumothorax, zunehmende Kreislaufinstabilität, O₂ läuft, Trend schlechter“. Damit kann die Klinik Thoraxentlastung, Drainageanlage und Intensivmonitoring ohne Verzögerung vorbereiten.
In der Ausbildung wird zudem die Abgrenzung zu anderen Ursachen gelehrt, um typische Fehlentscheidungen zu vermeiden. Pleuraerguss zeigt klinisch häufig gedämpfte Atemgeräusche ventral und eingeschränkte Thoraxexkursion; Pneumothorax eher dorsal reduzierte Geräusche und eine „hohle“ Auskultation. Kontusionen können zunächst relativ unspezifisch sein und später progredient. Entscheidend ist jedoch, dass präklinische Unsicherheit normal ist und kein Grund für Zögern sein darf. Die Transportentscheidung orientiert sich an der Schwere der Dyspnoe, an Perfusionszeichen und am Trend, nicht an einer perfekten Differenzialdiagnose vor Ort. Ein Tier, das „noch“ kompensiert, kann innerhalb weniger Minuten oder Stunden kippen – besonders bei Thoraxverletzungen.
Qualität im Thoraxtrauma-Management entsteht durch wiederholte klinische Beurteilung und konsequente Priorisierung. Die häufigsten Fehler sind Unterschätzung von Dyspnoe, fehlender Wärmeschutz, unnötige Manipulation und verzögerter Transport. Daher wird das Prinzip „Intervention – Reevaluation“ konsequent umgesetzt: Nach Sauerstoffgabe werden Schleimhautfarbe, Atemarbeit und mentale Lage erneut geprüft; nach Lagerung und Wärmeschutz werden Atemmuster und Perfusionszeichen beurteilt. Parallel bleibt der Blick auf mögliche Kreislaufdekompensation wichtig, weil ein Spannungspneumothorax rasch in einen obstruktiven Schock übergehen kann. In der Teamarbeit werden Rollen klar verteilt (Airway/O₂, Monitoring, Transport, Kommunikation), um kognitive Last zu reduzieren und die Re-Evaluation sicherzustellen. Die Übergabe an die Klinik umfasst Problem, Befunde, Maßnahmen, Reaktion und Risiken – nicht nur Einzelwerte.
Zusammengefasst ist Thoraxtrauma präklinisch ein „Zeit- und Trendproblem“: Die Schwere der Atemarbeit, die Dynamik der Verschlechterung und die Gefahr eines obstruktiven Schocks bestimmen die Prioritäten. Oxygenierung, Wärmeschutz und stressarme Handhabung schaffen die Brücke zur definitiven Therapie; invasive Maßnahmen bleiben fortgeschrittenen Teams und klarer Indikation vorbehalten. Eine ruhige Umgebung und schonende Lagerung sind dabei oft genauso wirksam wie technische Maßnahmen, weil sie Atemarbeit und Sauerstoffverbrauch reduzieren und damit die fragile Kompensation stabilisieren.

Merksatz: O₂ kann SpO₂ verbessern, aber Hyperkapnie bleibt möglich, wenn Ventilation versagt.
Ventilation beschreibt im engeren physiologischen Sinn die effektive CO₂-Elimination und ist damit von der Oxygenierung zu unterscheiden. Während Sauerstoffgabe primär das arterielle O₂-Angebot erhöht, hängt die Entfernung von Kohlendioxid vom Atemminutenvolumen, vom Totraumanteil und von der Leistungsfähigkeit der Atemmuskulatur ab. Ein Tier kann daher trotz adäquater Sauerstoffzufuhr hyperkapnisch werden, wenn die Ventilation unzureichend ist. Ursachen sind unter anderem Erschöpfung der Atemmuskulatur, neuromuskuläre Erkrankungen, schwere obere Atemwegsobstruktionen, ausgeprägte bronchiale Verengungen, thorakale Restriktionen oder massive Parenchymschädigungen. Präklinisch ist es entscheidend, diese Unterscheidung zu verstehen: Sauerstoff verbessert nicht automatisch die Ventilation.
Das Atemminutenvolumen ergibt sich aus Atemfrequenz multipliziert mit Atemzugvolumen. Entscheidend ist jedoch nicht die bloße Anzahl der Atemzüge, sondern deren Effektivität. Kleine, flache Atemzüge erhöhen vor allem die Totraumventilation – also den Anteil der Luft, der die leitenden Atemwege belüftet, ohne am Gasaustausch teilzunehmen. In dieser Situation kann die Atemfrequenz hoch sein, während CO₂ nicht ausreichend eliminiert wird. Die Folge ist eine zunehmende Hyperkapnie mit respiratorischer Azidose. Klinisch äußert sich dies in Unruhe, später Desorientierung, zunehmender Müdigkeit bis hin zur Bewusstseinseintrübung. In schweren Fällen kommt es zu einer paradoxen Atmung oder zu einer sichtbaren Diskrepanz zwischen Atemarbeit und tatsächlichem Luftaustausch.
Klinische Hinweise auf eine drohende ventilatorische Erschöpfung sind besonders relevant. Dazu gehören eine paradoxe Atmung (Einziehen des Thorax bei Inspiration), eine abnehmende Atemfrequenz trotz weiterhin hoher Atemanstrengung, ein Wechsel von hektischer Unruhe zu plötzlicher „Ruhe“, zunehmende Bewusstseinstrübung sowie ein sogenannter „silent chest“ bei schwerer bronchialer Obstruktion. Letzteres bedeutet, dass kaum noch Atemgeräusche hörbar sind – nicht weil die Situation sich gebessert hätte, sondern weil kaum noch Luft bewegt wird. Dieses Zeichen wird präklinisch häufig fehlinterpretiert. Ein ruhigeres Tier mit sinkender Atemfrequenz ist bei schwerer Dyspnoe kein Zeichen der Besserung, sondern ein potenzielles Zeichen des bevorstehenden Atemversagens.
Bei Hunden ist starkes Hecheln physiologisch zur Thermoregulation, kann jedoch auch pathologisch sein. Bei respiratorischer Insuffizienz ist häufig eine orthopnoische Haltung zu beobachten: Kopf und Hals werden vorgestreckt, die Ellenbogen abgespreizt, um die Atemmechanik zu optimieren. Katzen zeigen oft subtilere Zeichen, etwa eine reduzierte Aktivität, verstecktes Verhalten oder eine stille, angestrengte Atmung mit minimaler Thoraxexkursion. Präklinisch ist daher nicht nur das offensichtliche „Schnaufen“ relevant, sondern auch leise, flache, aber angestrengte Atembewegung.
Ein zentrales Prinzip lautet: Ventilation ist ein dynamischer Prozess. Wenn ein Tier trotz Sauerstoffgabe nicht stabiler wird oder sich sogar verschlechtert, darf nicht abgewartet werden. Die Eskalation muss rechtzeitig erfolgen. Das bedeutet konkret: Transport priorisieren, Zielklinik voranmelden und darauf hinweisen, dass möglicherweise Sedierung, Intubation oder Beatmung erforderlich werden. Präklinisch sind kurze Eingriffszeiten, eine Lagerung mit freier Thoraxbewegung, Minimierung von Druck auf den Brustkorb und kontinuierliche Reevaluation essenziell. Jede Manipulation, die Stress erhöht, steigert den Sauerstoffverbrauch und verschlechtert die ventilatorische Situation zusätzlich.
Fallbeispiel: Ein Hund mit schwerer allergischer Reaktion zeigt zunächst starkes Hecheln und ausgeprägte Unruhe. Nach einigen Minuten wird er plötzlich ruhig, die Atemfrequenz sinkt, die Schleimhäute werden grau, und der Blick wirkt leer. Diese Konstellation ist kein „Besserwerden“, sondern ein Zeichen der Erschöpfung und drohenden Ateminsuffizienz. Präklinisch darf hier nicht gezögert werden: Sauerstoff läuft weiter, Stress wird minimiert, Transport wird sofort priorisiert und die Klinik vorab informiert, dass ein respiratorisches Versagen wahrscheinlich ist.
Technische Monitoringverfahren können die klinische Einschätzung unterstützen, ersetzen sie jedoch nicht. Die Pulsoxymetrie (SpO₂) gibt Hinweise auf die arterielle Sauerstoffsättigung, kann jedoch bei Ventilationsstörungen trügerisch normal erscheinen, solange die Oxygenierung noch ausreichend ist. Gleichzeitig kann CO₂ bereits ansteigen. Die Kapnographie, sofern verfügbar, liefert wertvolle Informationen zur CO₂-Elimination und damit zur Ventilation. Ein steigender endtidaler CO₂-Wert (ETCO₂) oder eine veränderte Kurvenform können frühzeitig auf Hypoventilation hinweisen. Dennoch bleibt das klinische Bild maßgeblich: Atemarbeit, Bewusstseinslage, Schleimhautfarbe und Trendbeurteilung sind entscheidend.
Für den Einsatz gilt: Struktur vor Geschwindigkeit – dennoch entscheidet bei respiratorischer Insuffizienz jede Minute über die Prognose. Struktur bedeutet, dass Hypoxie, Hyperkapnie und Kreislaufdekompensation stets gemeinsam gedacht werden. Hyperkapnie kann zur Vasodilatation und Kreislaufbelastung beitragen; Hypoxie verschlechtert Myokardfunktion und Bewusstsein; Kreislaufdekompensation wiederum reduziert die pulmonale Perfusion. Diese Wechselwirkungen verstärken sich gegenseitig. Deshalb ist es notwendig, Atem- und Kreislaufparameter parallel zu beobachten und regelmäßig neu zu bewerten.
Typische Fehler im ventilatorischen Notfallmanagement sind die Unterschätzung von Dyspnoe, fehlender Wärmeschutz, unnötige Manipulation und verzögerter Transport. Hypothermie verschlechtert die Atemmuskelfunktion und die Kreislaufkompensation. Unnötige Umlagerung oder Fixierung kann Stress-induzierten Kollaps auslösen. Verzögerungen entstehen häufig durch die falsche Annahme, das Tier „beobachten“ zu können, obwohl es bereits Zeichen der Erschöpfung zeigt. Eine Intervention ist erst dann abgeschlossen, wenn ihre Wirkung überprüft wurde. Reevaluation ist kein formaler Schritt, sondern die Sicherheitsbarriere gegen Fehleinschätzungen.
Didaktisch ist die Kopplung von Pathophysiologie und praktischer Umsetzung zentral. Theorie erklärt, warum Totraumventilation CO₂ nicht effektiv eliminiert oder warum eine sinkende Atemfrequenz bei schwerer Dyspnoe alarmierend ist. Praxis trainiert das Erkennen von Atemarbeit, den stressarmen Umgang mit Sauerstoffsystemen und die sichere Organisation des Transports. Eine klare Teamrolle (Airway/O₂, Monitoring, Transport, Kommunikation) reduziert kognitive Last und erhöht die Sicherheit. Die Übergabe an die Klinik umfasst Problem, Befunde, Maßnahmen, Reaktion und Risiken – nicht nur Einzelwerte.
Zusammenfassend ist Ventilation mehr als „viel atmen“. Entscheidend ist die Effektivität des Gasaustauschs und die Fähigkeit des Organismus, CO₂ auszuscheiden. Ein scheinbar ruhiger Patient kann kurz vor dem respiratorischen Versagen stehen. Wer die Zeichen der Erschöpfung erkennt und rechtzeitig eskaliert, verhindert das Abrutschen in eine irreversible Situation. Präklinisches Atemmanagement bedeutet daher: früh erkennen, stressarm stabilisieren, konsequent reevaluieren und ohne Verzögerung die definitive Therapie ermöglichen.
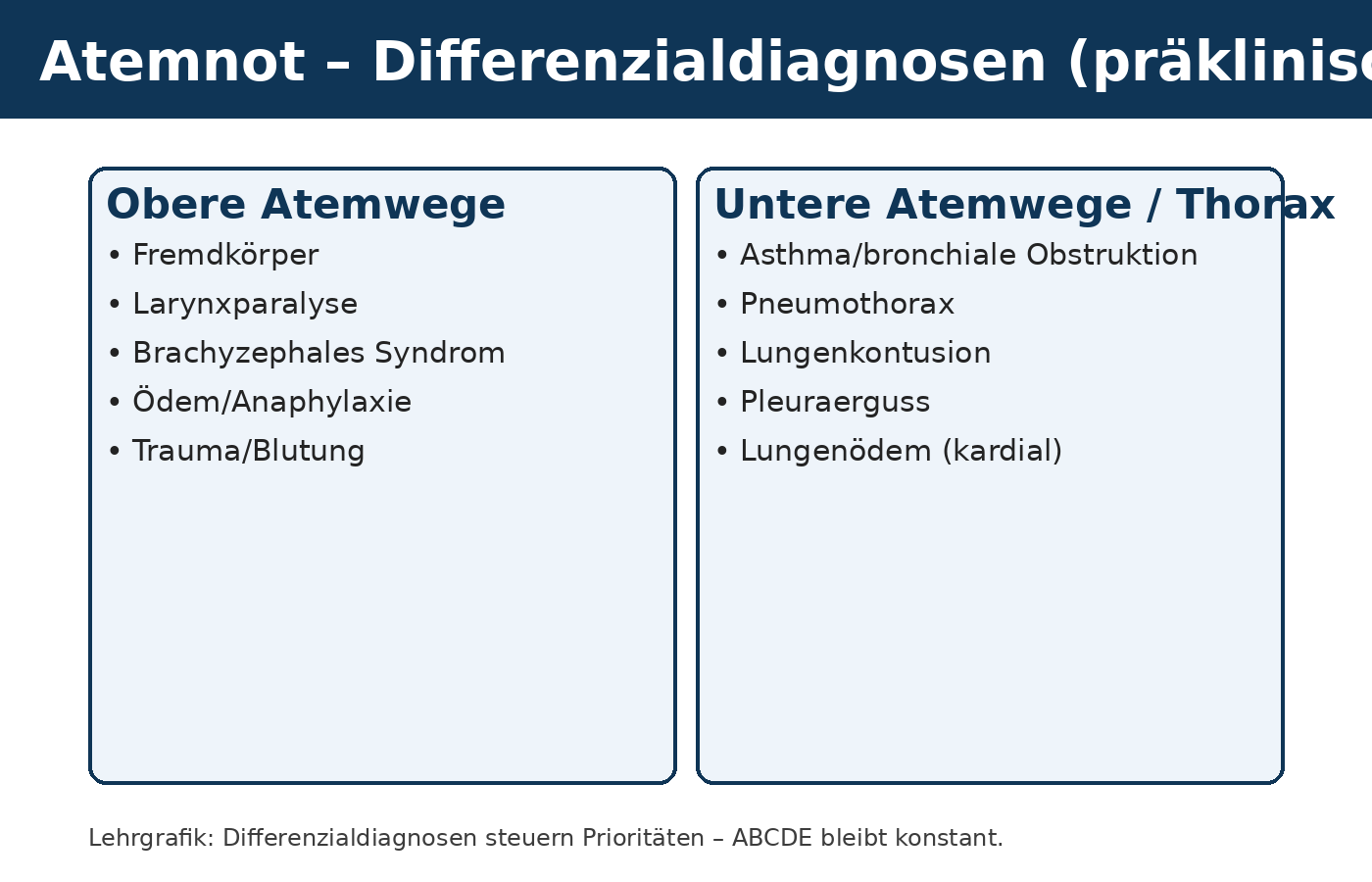
Ziel: nicht „perfekt diagnostizieren“, sondern Risiko und Transportpriorität ableiten.
Die präklinische Differenzialdiagnostik der Atemnot verfolgt kein akademisches Ziel, sondern dient der Priorisierung unter Zeitdruck. Entscheidend ist nicht, vor Ort jede Ursache zweifelsfrei zu identifizieren, sondern gefährliche Muster zu erkennen, reversible Bedrohungen frühzeitig zu adressieren und Maßnahmen mit hohem Nutzen bei geringem Risiko einzuleiten. Die leitende Frage lautet: Welche Pathophysiologie ist wahrscheinlich, welche ist akut lebensbedrohlich, und welche Intervention verschafft dem Tier mit minimaler Belastung Zeit bis zur definitiven Therapie?
Systematisch lassen sich respiratorische Notfälle in mehrere funktionelle Kategorien einteilen: obere Atemwegsobstruktion, untere Atemwegserkrankung, thorakale Restriktion, kardiale Ursache und metabolische Störung. Diese Einteilung erleichtert die Orientierung, auch wenn Mischformen häufig sind. Bei oberen Atemwegsproblemen – etwa Fremdkörpern, Larynxparalyse, brachyzephalem Atemnotsyndrom oder entzündlichem Ödem – steht die mechanische Behinderung des Luftstroms im Vordergrund. Klinisch dominieren inspiratorischer Stridor, Maulatmung, Speichelfluss, Panik und rasche Zyanose. Hier ist Stressreduktion essenziell, da jede Aufregung den Atemwegswiderstand erhöht und den Sauerstoffverbrauch steigert. Atemwegsschutz und minimal-invasive Sauerstoffgabe sind Maßnahmen mit hohem Nutzen und geringem Risiko.
Untere Atemwegserkrankungen wie felines Asthma oder bronchiale Obstruktion zeigen typischerweise eine exspiratorische Dyspnoe mit verlängertem Ausatmen, Giemen und erhöhter Atemarbeit. Das Tier presst aktiv aus, um Luft aus verengten Bronchien zu befördern. Ein „silent chest“ bei schwerer Obstruktion ist ein Spätzeichen und darf nicht als Besserung interpretiert werden. Auch hier gilt: Stressarme Umgebung, Sauerstoff, schnelle Transportentscheidung. Eine forcierte Fixierung oder unnötige Manipulation kann einen vollständigen Kollaps auslösen.
Thorakale Ursachen wie Pneumothorax, Hämatothorax oder Pleuraerguss beeinträchtigen die Lungenentfaltung mechanisch. Die Thoraxexkursion ist reduziert, Atemgeräusche sind je nach Verteilung dorsal oder ventral abgeschwächt. Beim Pneumothorax findet sich häufig dorsal eine verminderte Auskultation, beim Erguss eher ventral – diese Orientierung kann helfen, ersetzt jedoch keine Bildgebung. Klinisch steht die Schwere der Dyspnoe im Vordergrund. Eine sichere Differenzierung ist präklinisch oft nicht möglich, weshalb die Transportpriorität am Trend und am Allgemeinzustand ausgerichtet wird.
Kardiale Ursachen wie ein akutes Lungenödem präsentieren sich häufig mit Tachypnoe, Husten und gegebenenfalls schaumigem Nasen- oder Maulsekret. Die Schleimhäute können blass oder leicht zyanotisch sein. Entscheidend ist hier das Verständnis der Pathophysiologie: Eine aggressive Volumengabe ist kontraindiziert, da sie die pulmonale Stauung verstärken kann. Die präklinische Maßnahme besteht primär in Sauerstoffgabe, Stressminimierung und zügiger Übergabe an eine Einrichtung mit Möglichkeit zur diuretischen und intensivmedizinischen Therapie.
Metabolische Ursachen, insbesondere eine metabolische Azidose, führen zu kompensatorischer Hyperventilation. Diese tiefe, regelmäßige Atmung dient der CO₂-Elimination zur pH-Stabilisierung. Hier liegt das Problem nicht primär in der Lunge, sondern im Stoffwechsel. Dennoch kann die Atemarbeit hoch sein und zur Erschöpfung führen. Auch in diesem Fall entscheidet die Trendbeobachtung: Verschlechtert sich das Bewusstsein oder sinkt die Atemfrequenz trotz fortbestehender Belastung, ist dies ein Alarmzeichen.
Didaktisch wird vermittelt, dass präklinische Diagnosen häufig Wahrscheinlichkeiten darstellen. Die klinische Realität erlaubt selten vollständige Sicherheit. Daher stehen Mustererkennung und Risikostratifizierung im Vordergrund. Zyanose, zunehmende Erschöpfung, massiv erhöhte Atemarbeit, Bewusstseinsveränderung oder Kreislaufzeichen sind Eskalationsindikatoren – unabhängig von der exakten Ursache. Die Entscheidung zum sofortigen Transport basiert auf Gefährdungsgrad und Dynamik, nicht auf diagnostischer Perfektion.
Fallbeispiel: Eine Katze mit plötzlich einsetzender Dyspnoe sitzt orthopnoisch, Hals gestreckt, atmet flach und toleriert keinerlei Manipulation. Differentialdiagnostisch kommen Asthma oder eine Pleuraerkrankung in Betracht. Präklinisch ist die Strategie identisch: Sauerstoffbox oder Flow-by, minimale Handhabung, ruhige Umgebung, sofortiger Transport mit Voranmeldung. Die definitive Abklärung (Ultraschall, Röntgen, Thorakozentese) erfolgt in der Klinik. Jede unnötige Manipulation vor Ort würde das Risiko einer Dekompensation erhöhen.
Zweites Fallbeispiel: Ein Hund nach Trauma zeigt Dyspnoe kombiniert mit fadenförmigem Puls und blassen Schleimhäuten. Hier muss an Pneumothorax oder intrathorakale Blutung gedacht werden. Die Kombination aus respiratorischer und hämodynamischer Instabilität ist besonders gefährlich. Präklinisch sind Sauerstoff, Wärmeschutz, stressarme Lagerung und sofortiger Transport mit klarer Voranmeldung („Verdacht Thoraxtrauma mit respiratorischer Beeinträchtigung“) indiziert.
Ein zentrales Qualitätsmerkmal präklinischer Arbeit ist die wiederholte Reevaluation. Eine Intervention ist erst abgeschlossen, wenn ihre Wirkung überprüft wurde. Verbessern sich Atemarbeit, Schleimhautfarbe und mentale Lage? Bleibt die Situation stabil oder verschlechtert sie sich? Trendbeurteilung ist wichtiger als Einzelmesswerte. Bei Hund und Katze ist die klinische Beobachtung häufig aussagekräftiger als isolierte technische Parameter, insbesondere wenn diese unter Stressbedingungen erhoben werden.
Die häufigsten Fehler in der Differenzialdiagnostik der Atemnot sind die Unterschätzung von Dyspnoe, fehlender Wärmeschutz, unnötige Manipulation und verzögerter Transport. Hypothermie verschlechtert die Kreislauf- und Atemmuskelfunktion. Übermäßige Untersuchungshandlungen erhöhen den Stress und damit den Sauerstoffverbrauch. Zeitverlust entsteht häufig durch den Versuch, vor Ort eine exakte Diagnose zu erzwingen. Präklinische Exzellenz bedeutet dagegen, Gefahren früh zu erkennen und sichere Basismaßnahmen konsequent umzusetzen.
Eine klare Teamstruktur reduziert kognitive Belastung: Eine Person fokussiert Atemweg und Sauerstoff, eine überwacht Parameter und dokumentiert Trends, eine organisiert Transport und Kommunikation. Die strukturierte Übergabe an die Klinik umfasst Problem, vermutete Ursache, klinische Befunde, durchgeführte Maßnahmen, Reaktion des Patienten und potenzielle Risiken. Diese strukturierte Kommunikation ist integraler Bestandteil der medizinischen Qualität.
Zusammenfassend verbindet die präklinische Differenzialdiagnostik der Dyspnoe Theorie und Einsatzrealität. Ziel ist nicht die vollständige ätiologische Klärung, sondern die sichere Navigation durch Unsicherheit. Wer gefährliche Muster erkennt, Stress minimiert, Sauerstoff effizient einsetzt und ohne Verzögerung die definitive Versorgung organisiert, verbessert Prognose und Patientensicherheit signifikant. Struktur geht vor Geschwindigkeit – doch bei respiratorischer Insuffizienz entscheidet jede Minute.
Single-Choice: pro Frage eine richtige Antwort. Bestehensgrenze: 70%.
Merksatz: Transport ist Therapie, wenn definitive Maßnahmen nur in der Klinik möglich sind.