SACHVERSTÄNDIGENBÜRO

Ausbildungsplattform (Tier-Notruf)
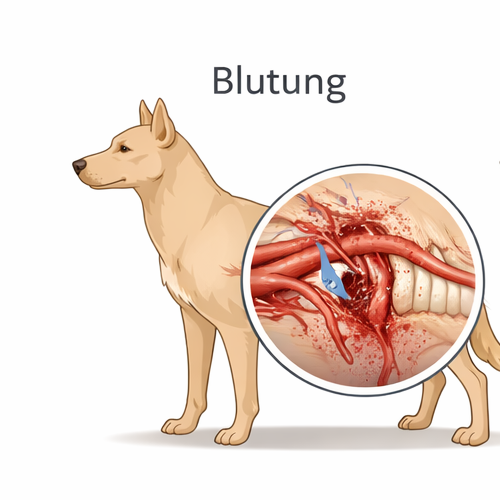
Ziel: in Sekunden Blutung kontrollieren und Transportpriorität festlegen.
Kapitel 4 fokussiert Trauma, Blutungen und Wundmanagement – zentrale Kernaufgaben der präklinischen Tierrettung. In traumatischen Situationen entscheidet nicht die ästhetisch perfekte Verbandtechnik, sondern die konsequente Prioritätensetzung: lebensbedrohliche Blutungen stoppen, Oxygenierung sichern, Hypothermie vermeiden und den Patienten ohne Zeitverlust einer definitiven Versorgung zuführen. Präklinisches Handeln ist dabei zeitkritische Schadensbegrenzung. Ziel ist Stabilisierung, nicht vollständige chirurgische Versorgung.
Blutungen werden nach Mechanismus, Lokalisation und Gefährdungspotenzial unterschieden. Arterielle Blutungen sind typischerweise hellrot und pulsierend; sie können in sehr kurzer Zeit zu kritischem Volumenverlust führen. Venöse Blutungen erscheinen meist dunkelrot und kontinuierlich fließend; sie sind ebenfalls gefährlich, insbesondere bei großen Gefäßen oder ausgedehnten Weichteilverletzungen. Kapilläre Blutungen sicken flächig und sind isoliert selten lebensbedrohlich, treten jedoch häufig begleitend auf. Entscheidend ist nicht allein das sichtbare Blut, sondern die Gesamtbeurteilung von Perfusion und Kreislaufstatus.
Ein zentrales Ausbildungsziel ist das frühzeitige Erkennen innerer Blutungen. Thorax-, Abdomen- oder Beckenverletzungen können erhebliche Blutverluste verursachen, ohne dass äußerlich viel sichtbar ist. Klinische Warnzeichen sind Tachykardie, verlängerte Kapillarfüllzeit, blasse oder graue Schleimhäute, kalte Extremitäten, schwacher peripherer Puls sowie Veränderungen der mentalen Lage. Besonders tückisch sind kompensierte Stadien: Der Blutdruck kann initial im Referenzbereich liegen, während die Mikrozirkulation bereits insuffizient ist. Deshalb wird die Verlaufsbeobachtung betont – wiederholte Befunderhebung im Minutenabstand, Trenddokumentation und konsequente Reevaluation.
Die Trauma-Physiologie verknüpft Blutverlust, Hypothermie und Gerinnungsstörung zu einem selbstverstärkenden Kreislauf. Schon eine moderate Auskühlung beeinträchtigt enzymatische Gerinnungsprozesse. Blutverlust reduziert die Gewebeperfusion und begünstigt Azidose, welche wiederum die Koagulation weiter verschlechtert. Diese Dynamik – häufig als traumatische Trias beschrieben – kann eine Blutungsspirale auslösen. Präklinisch lässt sich diese Entwicklung beeinflussen: sofortiger Wärmeschutz, konsequente Blutungskontrolle und Vermeidung unnötiger Verzögerungen sind essenziell.
Die effektivste Maßnahme bei äußerer Blutung ist in der Regel der direkte Druck. Ein korrekt angelegter Druckverband kann massive Blutverluste verhindern. Bei tiefen Wunden kann eine gezielte Tamponade sinnvoll sein. Tourniquets sind nur bei klarer Indikation und entsprechender Qualifikation anzuwenden, da sie Gewebeschäden verursachen können. Der didaktische Fokus liegt auf „low risk, high benefit“: direkter Druck, adäquater Verband, Wärmeschutz, rascher Transport. Invasive Schritte bleiben spezialisierten Teams vorbehalten.
Eine Besonderheit in der Tierrettung ist das Verhalten des Patienten. Angst, Schmerz und Abwehrreaktionen können Blutungen verstärken, etwa durch Schütteln, Laufen oder panisches Zerren am Verband. Bewegung erhöht den Blutdruck lokal und kann Koagel destabilisieren. Deshalb sind sichere Fixierung, stressarme Annäherung und klare Teamrollen integraler Bestandteil des medizinischen Konzeptes. Eine Person hält konstanten Druck, eine bereitet Verbandmaterial vor, eine überwacht Vitalparameter und koordiniert Kommunikation und Transport.
Fallbeispiel: Ein Hund nach Bissverletzung präsentiert eine scheinbar begrenzte Wunde. Innerhalb von 10–15 Minuten entwickelt er Tachykardie, die Schleimhäute werden blass, die Kapillarfüllzeit verlängert sich. Gleichzeitig blutet die Wunde stärker, weil das Tier unruhig ist und sich schüttelt. Die korrekte präklinische Reaktion besteht in sofortigem direktem Druck, Anlage eines stabilen Druckverbandes, konsequentem Wärmeschutz, ruhiger Lagerung und rascher Transportentscheidung mit Voranmeldung. Die Dynamik lässt an fortschreitenden Volumenverlust oder zusätzliche innere Blutung denken.
In der Praxis ist die sichere Lagerung häufig genauso relevant wie das verwendete Verbandmaterial. Jede unnötige Bewegung kann eine Blutung erneut eröffnen oder ein Hämatom vergrößern. Stressreduktion wirkt hier unmittelbar medizinisch: Ein ruhiger Patient blutet weniger, toleriert Verbände besser und bleibt hämodynamisch stabiler. Daher ist Deeskalation kein „weicher“ Faktor, sondern ein Teil der physiologischen Stabilisierung.
Blutungskontrolle ist kein einmaliger Akt. Verbände können durchweichen, Hämatome können wachsen, und ein zunächst stabiler Patient kann sich im Verlauf verschlechtern. Jede Maßnahme muss mit einer Reevaluation verknüpft werden: Ist die Blutung gestoppt? Verbessert sich die Perfusion? Bleibt die Kapillarfüllzeit stabil? Ändert sich die mentale Lage? Diese wiederholte Bewertung ist entscheidend, um ein Abrutschen in einen dekompensierten Schock rechtzeitig zu erkennen.
Zeitkritik ist ein leitendes Prinzip. Definitive Versorgung – chirurgische Exploration, Blutprodukte, Bildgebung – erfolgt in der Klinik. Präklinisch wird Stabilität gewonnen und Zeitverlust vermieden. Längere Versuche, komplexe Wunden vor Ort vollständig zu versorgen, sind kontraproduktiv, wenn sie den Transport verzögern. Die Qualität präklinischer Arbeit bemisst sich daran, wie effizient Stabilisierung und Übergabe organisiert werden.
Eine strukturierte Übergabe umfasst mehr als die Beschreibung der sichtbaren Verletzung. Sie beinhaltet Blutungsart, Lokalisation, angewandte Verbandtechnik, Zeitpunkt der Maßnahmen, Trend der Vitalparameter sowie vermutete Risiken (z. B. mögliche innere Blutung). Diese Informationen ermöglichen der Zielklinik eine zielgerichtete Vorbereitung – Operationssaal, Blutprodukte, Bildgebung.
Die häufigsten Fehler im präklinischen Blutungsmanagement sind unzureichender direkter Druck, instabile Verbandtechnik, verspätetes Erkennen innerer Blutungen und fehlender Wärmeschutz. Ebenso problematisch ist das Unterschätzen kompensierter Stadien. Ein scheinbar stabiler Patient kann rasch dekompensieren, wenn Volumenverlust fortschreitet oder Stress zunimmt.
Didaktisch wird trainiert, unter Stress handlungsfähig zu bleiben: klare Reihenfolge, klare Kommunikation, klare Dokumentation. Trauma-Management ist Teamarbeit. Gerinnung, Temperatur und Perfusion bilden ein funktionelles System – wird ein Faktor vernachlässigt, destabilisiert sich das Gesamtsystem. Konsequente Priorisierung, konsequente Reevaluation und konsequenter Transport sind die tragenden Säulen präklinischer Traumaversorgung.
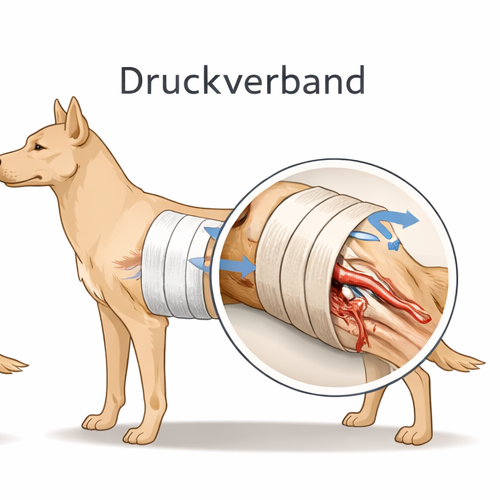
Die effektivste präklinische Maßnahme zur Blutungskontrolle ist direkter Druck. Diese Maßnahme wirkt mechanisch unmittelbar auf die verletzten Gefäße, reduziert den Blutfluss und ermöglicht die Bildung eines stabilen Gerinnsels. Obwohl das Prinzip einfach erscheint, entstehen in der Praxis genau hier die häufigsten Fehler: zu geringer Druck, zu kurze Applikationsdauer, wiederholtes „Nachsehen“ mit Ablösen bereits gebildeter Koagel oder instabile Verbandtechnik. Ziel der Ausbildung ist daher ein standardisiertes, reproduzierbares Handlungsprotokoll.
Das Vorgehen folgt einer klaren Sequenz. Erstens: Identifikation der Blutungsquelle, sofern dies ohne relevanten Zeitverlust möglich ist. Zweitens: Applikation eines saugfähigen Materials direkt auf die Wunde – Kompresse, Verbandpäckchen oder notfalls sauberes Textil. Drittens: konsequenter, konstanter Druck. Dabei reicht es nicht, das Material lediglich aufzulegen; es muss aktiv komprimiert werden. Der Druck wird über mehrere Minuten gehalten, ohne den Verband anzuheben. Viertens: Nach deutlicher Reduktion der Blutung wird ein stabiler Druckverband aufgebaut.
Ein Druckverband besteht aus einem Druckkörper direkt über der Wunde (z. B. gerollte Kompresse), darüber mehrere straffe Fixierlagen. Die Spannung muss ausreichend sein, um den Druck zu erhalten, darf jedoch die distale Durchblutung nicht kompromittieren. Deshalb gehört die Kontrolle der peripheren Perfusion zur Standardmaßnahme: Temperatur der Gliedmaße, Schleimhautfarbe, Kapillarfüllzeit und – sofern tastbar – peripherer Puls distal der Bandage. Eine kalte, blasse oder pulslos erscheinende Extremität erfordert eine unmittelbare Anpassung des Verbandes.
Ein zentrales Prinzip lautet: Ein Verband wird nicht routinemäßig geöffnet, um „nachzuschauen“. Das Ablösen zerstört fragile Koagel und führt häufig zu erneuter Blutung. Wenn der Verband durchblutet erscheint, wird zusätzliches Material aufgesetzt und erneut komprimiert, anstatt die gesamte Konstruktion zu entfernen. Diese Technik reduziert Re-Traumatisierung und erhält die Gerinnungsstabilität.
Bei Tierpatienten spielt die Ruhigstellung eine besondere Rolle. Bewegung kann Druck reduzieren, Verbände verschieben und Blutungen reaktivieren. Angst, Schmerz und Abwehrreaktionen verstärken diesen Effekt. Stressreduktion ist daher kein Nebenfaktor, sondern ein direkter medizinischer Wirkmechanismus. Ruhige Annäherung, klare Kommunikation mit dem Halter, sichere Fixierung sowie geeignete Tragehilfen oder Decken sind integraler Bestandteil der Blutungskontrolle.
Fallbeispiel: Ein Hund mit Risswunde an der Vordergliedmaße zeigt eine venöse Blutung. Der Halter möchte die Wunde wiederholt betrachten und „reinigen“. Die korrekte präklinische Strategie besteht darin, den konstanten Druck zu erklären und aufrechtzuerhalten, einen stabilen Druckverband anzulegen, die distale Durchblutung zu kontrollieren, Wärmeschutz zu gewährleisten und umgehend den Transport zu organisieren. Das wiederholte Öffnen würde die Blutung verstärken und wertvolle Zeit verlieren.
Bei massiven Blutungen oder Verdacht auf Verletzung größerer Gefäße ist Zeit ein entscheidender Faktor. Präklinisch wird nicht perfektioniert, sondern stabilisiert. Definitive chirurgische Versorgung, Gefäßrekonstruktion oder Transfusion erfolgen in der Klinik. In fortgeschrittenen Ausbildungssettings wird auch die Wundtamponade bei tiefen Verletzungen thematisiert. Diese Technik erfordert jedoch Materialkenntnis, klare Indikation und Kompetenzgrenzen. Patientensicherheit steht stets im Vordergrund.
Gerinnung, Temperatur und Perfusion bilden ein funktionelles System. Hypothermie verschlechtert enzymatische Gerinnungsprozesse. Blutverlust reduziert die Gewebeperfusion und begünstigt metabolische Azidose, welche die Koagulation weiter beeinträchtigt. Jede präklinische Maßnahme muss daher auch den Wärmeerhalt berücksichtigen. Wärmeschutz ist kein Komfortfaktor, sondern ein Bestandteil der Blutungs- und Schockkontrolle.
Blutungskontrolle ist kein einmaliger Akt, sondern ein dynamischer Prozess. Verbände können durchweichen, Hämatome können expandieren, und ein zunächst kompensierter Patient kann dekompensieren. Jede Maßnahme wird mit Reevaluation verknüpft: Ist die Blutung gestoppt? Verbessert sich die Perfusion? Bleiben Vitalparameter stabil? Ist der Transport priorisiert? Diese systematische Rückkopplung verhindert Fehleinschätzungen.
Die häufigsten Fehler sind unzureichender Druck, instabile Verbandtechnik, verspätetes Erkennen innerer Blutungen und fehlender Wärmeschutz. Ebenso problematisch ist das Ignorieren von Trends. Eine stabile Schleimhautfarbe zu Beginn schließt eine spätere Verschlechterung nicht aus. Dokumentation von Zeitpunkten, Maßnahmen und Reaktionen ist daher Teil der Patientensicherheit.
Eine strukturierte Übergabe an die Klinik umfasst Blutungsart (arteriell/venös/unklar), Lokalisation, angewandte Technik (direkter Druck, Druckverband, Tamponade), Zeitpunkt der Maßnahmen, Trend der Vitalparameter sowie vermutete Risiken wie mögliche innere Blutung. Diese Informationen ermöglichen der Klinik eine zielgerichtete Vorbereitung von OP, Bildgebung oder Blutprodukten.
Zusammenfassend folgt das präklinische Blutungsmanagement dem Prinzip „low risk, high benefit“: direkter Druck, stabiler Druckverband, Wärmeschutz und rascher Transport. Invasive Maßnahmen erfolgen nur bei entsprechender Qualifikation. Strukturierte Reihenfolge, klare Kommunikation und konsequente Reevaluation sichern die Wirksamkeit – und verhindern, dass vermeidbare Fehler den Verlauf verschlechtern.
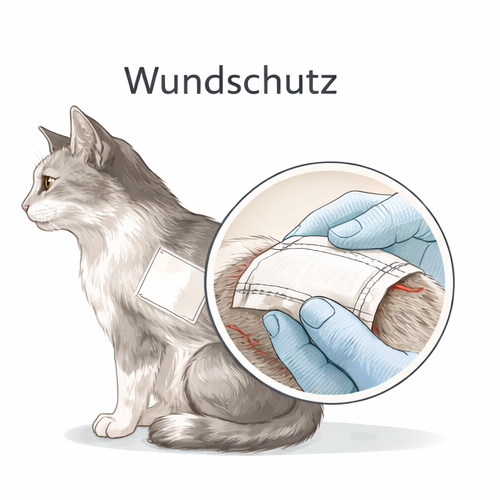
Wundmanagement in der präklinischen Tierrettung verfolgt grundlegend andere Ziele als die chirurgische Versorgung in der Klinik. Während dort eine definitive Wundtoilette, ein strukturiertes Debridement, bildgebende Diagnostik, Drainagenanlage, Gefäßrekonstruktion und antibiotische Strategien umgesetzt werden können, liegt der präklinische Schwerpunkt auf Schadensbegrenzung. Die Leitprinzipien lauten: Blutung kontrollieren, Gewebe schützen, weitere Kontamination minimieren, Schmerzen und Stress reduzieren sowie Komplikationen während des Transports verhindern. Präklinische Maßnahmen sind temporär, aber entscheidend für Prognose und Überlebenswahrscheinlichkeit.
Die Prioritäten sind klar hierarchisiert. Zuerst steht die Blutungskontrolle. Eine ästhetische Reinigung ist nachrangig, wenn aktiver Blutverlust besteht. Hygiene ist wichtig, darf jedoch niemals die hämodynamische Stabilität gefährden. Bei starker Blutung wird nicht gewaschen oder intensiv gespült. Stattdessen erfolgt sterile oder zumindest saubere Abdeckung und konsequenter Druck. Bei moderater Blutung kann eine grobe, oberflächliche Reinigung mit sauberem Material sinnvoll sein, jedoch ohne aggressives Schrubben, tiefes Spülen oder Manipulation in unkontrolliertem Umfeld. Jede unnötige Manipulation erhöht das Infektionsrisiko und kann Koagel destabilisieren.
Ein zentraler Ausbildungsinhalt ist der korrekte Umgang mit Fremdkörpern. Stecken Äste, Metallteile oder andere Objekte in einer Wunde, werden diese in der Regel nicht entfernt. Fremdkörper können verletzte Gefäße tamponieren und so Blutungen temporär begrenzen. Eine unkontrollierte Entfernung kann massive Blutungen auslösen. Stattdessen wird der Fremdkörper stabilisiert: Polsterung ringsum, vorsichtige Fixierung zur Minimierung von Bewegung, sterile Abdeckung und sofortige Transportpriorisierung. Die definitive Entfernung erfolgt unter kontrollierten Bedingungen im Operationssaal.
Offene Bauch- oder Thoraxverletzungen gelten als absolute zeitkritische Notfälle. Hier steht die sterile Abdeckung, Vermeidung weiterer Kontamination, konsequenter Wärmeschutz und schnellstmöglicher Transport im Vordergrund. Bei eventrierten Organen wird nicht versucht, diese aggressiv zu repositionieren. Stattdessen erfolgt feuchte sterile Abdeckung, Schutz vor Austrocknung und mechanischer Belastung. Hypothermie ist bei solchen Verletzungen besonders wahrscheinlich und verschlechtert Gerinnung sowie Prognose erheblich.
Wunden sind häufig nicht isoliert, sondern mit Frakturen, Gefäß- oder Nervenverletzungen kombiniert. Daher wird die neurovaskuläre Kontrolle gelehrt. Dazu gehören Prüfung der Sensibilität (Schmerzreaktion), Beurteilung der Motorik, sofern möglich, Palpation distaler Pulse, Kontrolle von Temperatur und Hautfarbe distal der Verletzung. Veränderungen können auf Gefäßkompression oder -verletzung hinweisen und beeinflussen die Dringlichkeit. Eine Immobilisation der betroffenen Extremität reduziert Schmerzen, schützt Gefäße und verhindert sekundäre Gewebeschäden.
Praxisbeispiel: Ein Hund mit großer Schnittwunde am Unterschenkel, sichtbare Sehnen. Die präklinisch korrekte Handlung besteht nicht in kosmetischer Reinigung, sondern in sauberer Abdeckung, effektiver Blutungskontrolle, Immobilisation der Extremität, konsequentem Wärmeschutz und priorisiertem Transport in eine chirurgisch ausgestattete Klinik. Der Halter wird sachlich über das Infektionsrisiko, mögliche Sehnenschädigung und die Notwendigkeit operativer Versorgung informiert. Klare Kommunikation reduziert Panik und fördert Kooperation.
Ein weiterer wesentlicher Faktor ist Stress. Tierpatienten reagieren auf Schmerz, Angst und ungewohnte Umgebung mit Abwehr, Fluchtversuch oder aggressivem Verhalten. Diese Reaktionen können Wunden verschlimmern, Blutungen verstärken und Verbandtechniken destabilisieren. Stressreduktion ist daher ein medizinischer Wirkfaktor. Ruhige Umgebung, strukturierte Teamarbeit, gegebenenfalls Maulkorbentscheidung nach Risikoabwägung und sichere Lagerung erhöhen die Effektivität aller Maßnahmen.
Die Übergabe an die Klinik ist strukturiert und präzise. Sie umfasst: Zeitpunkt der Verletzung, Blutungsverlauf, angewandte Verbandtechnik, neurovaskuläre Befunde, Schmerzverhalten, Art möglicher Kontamination (Erde, Meerwasser, Bissverletzung), bereits eingetretene Veränderungen sowie Trends der Vitalparameter. Diese Informationen ermöglichen der Klinik eine gezielte Vorbereitung von OP, Bildgebung und Antibiotikastrategie.
Ein Verband ist nur dann funktionell, wenn er den Transport übersteht, die Durchblutung nicht kompromittiert und die Wunde zuverlässig schützt. Zu lockere Verbände verlieren ihre Wirkung, zu straffe Verbände gefährden die Perfusion. Deshalb gehört die Reevaluation zur Standardroutine: Ist die Blutung weiterhin kontrolliert? Bleibt die distale Extremität warm und durchblutet? Zeigt der Patient neue Schockzeichen? Jede Maßnahme ist an eine erneute Beurteilung gekoppelt.
Die Ausbildung betont, dass Blutungskontrolle und Wundschutz keine einmaligen Schritte sind. Verbände können durchweichen, Hämatome expandieren, Schockzeichen können sich verzögert manifestieren. Gerinnung, Temperatur und Perfusion bilden ein interdependentes System. Hypothermie verschlechtert Koagulation, Blutverlust reduziert Perfusion, Azidose behindert die Gerinnung weiter. Wärmeschutz ist daher integraler Bestandteil des Wundmanagements.
Der Fokus liegt konsequent auf „low risk, high benefit“: direkter Druck, stabiler Verband, Fremdkörperstabilisierung, Immobilisation, Wärmeschutz und rascher Transport. Invasive Schritte erfolgen nur bei entsprechender Qualifikation und klarer Indikation. Präklinische Perfektion ist nicht das Ziel; funktionelle Stabilität ist es. Zeitmanagement wird zur medizinischen Intervention – jede unnötige Verzögerung verschlechtert die Prognose.
Typische Fehler sind unzureichender Druck, instabile Verbandtechnik, verspätetes Erkennen innerer Blutungen, fehlender Wärmeschutz und übermäßige Manipulation aus „Reinigungsdrang“. Ebenso problematisch ist das Unterschätzen kompensierter Stadien. Ein zunächst stabil wirkender Patient kann sich rasch verschlechtern. Daher werden klare Reihenfolge, klare Kommunikation und klare Dokumentation trainiert, um auch unter Stress handlungsfähig zu bleiben.
Zusammenfassend bedeutet präklinisches Wundmanagement Schutz statt Perfektion. Ziel ist es, weitere Schäden zu verhindern, physiologische Stabilität zu erhalten und die Brücke zur definitiven chirurgischen Versorgung zu schlagen. Konsequente Priorisierung, strukturierte Reevaluation und präzise Übergabe sind die tragenden Säulen einer sicheren und effektiven Versorgung.
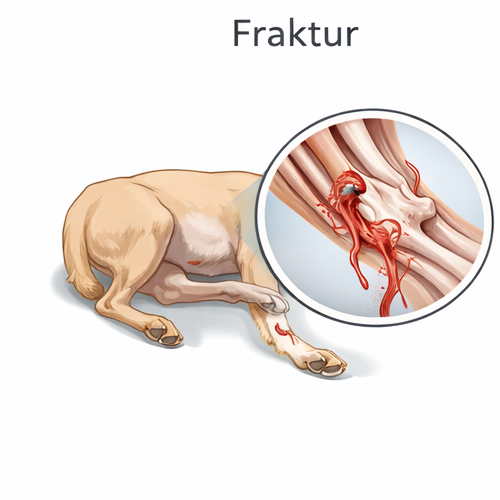
Immobilisation im traumatischen Einsatz ist keine isolierte orthopädische Technik, sondern ein integraler Bestandteil des präklinischen Gesamtkonzeptes aus Schockmanagement, Schmerzreduktion, Blutungskontrolle und Komplikationsprophylaxe. Jede unkontrollierte Bewegung einer Fraktur kann Gefäße erneut eröffnen, bestehende Blutungen verstärken, umliegende Weichteile zerreißen oder Nerven irreversibel schädigen. Gleichzeitig führt Schmerz zu einer ausgeprägten Stressreaktion mit Tachykardie, erhöhtem Sauerstoffverbrauch und gesteigerter Katecholaminausschüttung. Diese physiologische Antwort kann bei bereits kompromittierter Perfusion den Übergang vom kompensierten in den dekompensierten Schock beschleunigen. Präklinische Immobilisation bedeutet daher: sekundäre Traumafolgen verhindern und physiologische Stabilität sichern.
Das Ziel ist ausdrücklich nicht die definitive Frakturbehandlung. Reposition, Osteosynthese oder chirurgische Exploration gehören in die Klinik. Präklinisch wird funktionell stabilisiert. Die Grundprinzipien lauten: möglichst wenig Manipulation, achsengerechte Lagerung, ausreichende Polsterung, sichere Fixierung und kontinuierliche Reevaluation. Jede Maßnahme muss in das ABCDE-Schema eingebettet bleiben. Eine Extremitätenfehlstellung darf niemals dazu führen, dass Atemweg, Atmung oder Kreislauf vernachlässigt werden. Die Priorität bleibt die Vitalfunktion.
Frakturen werden präklinisch als Arbeitsdiagnose anhand klinischer Zeichen vermutet. Dazu zählen ausgeprägte Schmerzreaktion, Fehlstellung, pathologische Beweglichkeit, rasche Schwellung, Hämatombildung, Belastungsverweigerung oder Verkürzung einer Extremität. Krepitation kann auftreten, wird jedoch nicht provoziert. Das absichtliche Bewegen einer vermuteten Fraktur zur „Bestätigung“ ist kontraindiziert, da dadurch Gefäße oder Nerven verletzt werden können. Die Ausbildung legt Wert auf visuelle und funktionelle Beurteilung ohne aggressive Palpation.
Wirbelsäulenverletzungen müssen bei jedem relevanten Trauma mitgedacht werden. Verkehrsunfälle, Stürze aus Höhe, Tritte oder massive Gewalteinwirkung bergen das Risiko instabiler Läsionen. Neurologische Auffälligkeiten wie Ataxie, Paresen, Paralyse, fehlende Tiefenschmerzreaktion oder Inkontinenz erhöhen die Wahrscheinlichkeit spinaler Beteiligung. Präklinisch wird keine forciert gerade Lagerung erzwungen, wenn dadurch Atmung beeinträchtigt würde. Vielmehr wird das Tier in der Position stabilisiert, in der es effektiv ventilieren kann, während Rotations- und Beugebewegungen minimiert werden. Trageboards, stabile Unterlagen oder straff gespannte Decken dienen der achsengerechten Umlagerung.
Bei Extremitätenfrakturen ist eine improvisierte Schienung häufig ausreichend. Geeignet sind formstabile Materialien wie Kunststoffschienen, Holzleisten, dicke Kartonstücke oder zusammengerollte Magazine. Entscheidend ist großzügige Polsterung, um Drucknekrosen zu vermeiden. Die Schiene sollte das betroffene Segment sowie mindestens ein angrenzendes Gelenk einschließen. Zu enge Fixierungen sind zu vermeiden, da sie die distale Perfusion gefährden können. Ziel ist Stabilität, nicht maximale Kompression.
Die Kontrolle der distalen Durchblutung ist obligatorisch. Temperatur, Schleimhautfarbe, Kapillarfüllzeit der Zehen, Sensibilität und – sofern möglich – Palpation distaler Pulse geben Hinweise auf Perfusionsstatus. Zunehmende Schwellung, starke Schmerzprogression oder kühle, blasse distale Abschnitte können auf ein drohendes Kompartmentsyndrom oder eine Gefäßkompromittierung hinweisen. In solchen Fällen muss die Fixierung überprüft und gegebenenfalls gelockert werden. Reevaluation erfolgt unmittelbar nach Immobilisation und im Verlauf des Transports.
Immobilisation reduziert nicht nur Schmerzen, sondern beeinflusst auch die Blutungssituation. Bewegungsarme Fraktursegmente verursachen weniger mechanische Irritation verletzter Gefäße. Gleichzeitig verhindert eine stabile Lagerung weitere Weichteilschäden. Besonders bei Beckenfrakturen oder proximalen Femurverletzungen kann bereits durch ruhige, flächige Lagerung auf einer festen Unterlage eine relevante Stabilisierung erreicht werden.
Fallbeispiel: Ein mittelgroßer Hund nach Sturz aus dem zweiten Stock zeigt eine deutliche Fehlstellung der Hintergliedmaße, starke Schmerzreaktion und Tachykardie. Das Vorgehen beginnt mit ABCDE-Priorisierung. Atemweg und Atmung werden geprüft, offensichtliche Blutungen kontrolliert. Anschließend erfolgt eine achsengerechte Lagerung auf einer stabilen Unterlage. Die Hintergliedmaße wird großzügig gepolstert und funktionell fixiert. Distale Perfusion wird kontrolliert. Wärmeschutz wird eingeleitet, da Trauma und Immobilisation das Risiko der Hypothermie erhöhen. Der Transport erfolgt koordiniert mit mindestens zwei Helfern, um Rotationsbewegungen zu minimieren. Eine forcierte Reposition unterbleibt ausdrücklich.
Transport und Immobilisation sind untrennbar verbunden. Selbst die beste Schiene verliert ihren Nutzen, wenn der Patient ruckartig bewegt oder unsachgemäß angehoben wird. Die Ausbildung umfasst daher standardisierte Hebe- und Trage-Techniken. Kommandos werden klar und eindeutig gegeben. Eine Person koordiniert die Bewegung, um gleichzeitiges Heben sicherzustellen. Bei großen Hunden ist eine Dreipunkt- oder Vierpunkt-Technik sinnvoll, um Wirbelsäule und Extremitäten stabil zu halten.
Stressmanagement bleibt ein zentraler Faktor. Tierpatienten reagieren häufig mit Abwehr oder Panik. Diese Reaktionen können Immobilisationsmaßnahmen erschweren und Verletzungen verschlimmern. Ruhige Ansprache, strukturierte Teamarbeit und gegebenenfalls kontrollierte Fixierung reduzieren die physiologische Stressantwort. Stressreduktion ist medizinisch relevant, da sie Herzfrequenz, Sauerstoffverbrauch und Muskelspannung beeinflusst.
Die physiologische Trias aus Hypothermie, Azidose und Koagulopathie ist auch im Kontext der Immobilisation bedeutsam. Immobilisierte Tiere verlieren durch Schock und Umgebungseinflüsse rasch Körperwärme. Hypothermie verschlechtert die Gerinnungsfähigkeit und verschärft Blutungsverläufe. Daher ist Wärmeschutz integraler Bestandteil jeder Immobilisationsstrategie. Decken, isolierende Unterlagen und Minimierung von Nässe reduzieren Wärmeverlust effektiv.
Typische Fehler sind übermäßige Manipulation, Zeitverlust durch komplexe Improvisationen, fehlende Polsterung, zu straffe Fixierung oder mangelnde Reevaluation. Ebenso problematisch ist das Übersehen von Begleitverletzungen. Eine offensichtliche Fraktur darf nicht von inneren Blutungen, Thoraxtrauma oder abdominalen Verletzungen ablenken. Immobilisation ersetzt keine systematische Gesamtbeurteilung.
Die strukturierte Übergabe an die Klinik beinhaltet Unfallmechanismus, neurologische Auffälligkeiten, durchgeführte Immobilisationsmaßnahmen, distale Perfusionsbefunde, Schmerzverhalten sowie Trends der Vitalparameter. Diese Informationen ermöglichen der Klinik eine gezielte Vorbereitung auf Bildgebung, Analgesie, operative Stabilisierung oder intensivmedizinische Betreuung.
Zusammenfassend ist Immobilisation im präklinischen Setting ein funktionelles Instrument zur Reduktion sekundärer Schäden und zur Stabilisierung physiologischer Parameter. Sie verbindet Schmerzmanagement, Blutungskontrolle, Schockprävention und Transportorganisation. Präklinisch wird nicht perfektioniert, sondern stabilisiert. Klare Prioritäten, strukturierte Durchführung, konsequente Reevaluation und koordinierter Transport bilden die Grundlage für Patientensicherheit und optimales Outcome.
Trauma-Triage und Einsatzprioritäten bilden das operative Bindeglied zwischen den Modulen Atemwegsmanagement, respiratorische Stabilisierung, Schockbehandlung und Blutungskontrolle. In realen Einsatzsituationen liegen Verletzungen selten isoliert vor. Häufig handelt es sich um komplexe Mehrfachverletzungen, bei denen äußere, sichtbare Schäden mit inneren, zunächst verborgenen Problemen konkurrieren. Präklinische Triage bedeutet daher strukturierte Priorisierung unter Zeitdruck, Unsicherheit und oftmals emotionaler Dynamik am Einsatzort. Ziel ist nicht die abschließende Diagnose, sondern das frühzeitige Erkennen lebensbedrohlicher Muster, die sofortige Einleitung hochwirksamer Basismaßnahmen und der konsequente Zeitgewinn bis zur definitiven klinischen Versorgung.
Grundlage jeder Triage ist die stringente Anwendung der ABCDE-Logik. A (Airway) und B (Breathing) besitzen Vorrang vor jeder lokalen Wundversorgung. Ein Patient mit respiratorischer Insuffizienz kann nicht warten, bis ein Verband technisch perfekt angelegt ist. C (Circulation) integriert die Beurteilung von Pulsqualität, Herzfrequenz, Schleimhautfarbe, Kapillarfüllzeit, Extremitätentemperatur sowie das aktive Management äußerer Blutungen. Lebensbedrohliche Blutungen werden sofort mit direktem Druck kontrolliert – idealerweise parallel zur Atemwegs- und Atmungsbeurteilung. Die Ausbildung betont daher das Prinzip des simultanen Handelns: Denken in Prioritäten, Arbeiten im Team, parallele Maßnahmen statt sequenzieller Abarbeitung.
Entscheidungsregeln erleichtern die Einsatzpriorisierung. Zeichen schwerer Dyspnoe, manifeste Schocksymptome, Bewusstseinsstörungen, relevante Thorax- oder Abdomenverletzungen, Polytrauma, instabile Frakturen oder unstillbare Blutungen bedeuten höchste Transportdringlichkeit. In diesen Situationen werden ausschließlich Maßnahmen durchgeführt, die unmittelbar lebensrettend oder prognoserelevant sind: direkter Druck oder Druckverband, Sauerstoffgabe, achsengerechte Lagerung, Wärmeschutz. Jede weiterführende Intervention muss sich der Frage stellen: Verzögert sie den Transport ohne signifikanten Zusatznutzen?
Weniger kritische Verletzungen erlauben kurze, gezielte Interventionen vor Ort – beispielsweise die Stabilisierung eines Fremdkörpers, eine einfache Immobilisation oder strukturierte Dokumentation. Dennoch bleibt Zeit ein limitierender Faktor. Definitive chirurgische Blutstillung, Thoraxdrainage, Laparotomie, Bildgebung oder Transfusion sind ausschließlich klinische Maßnahmen. Präklinische Triage ist daher immer auch konsequentes Zeitmanagement.
Ein häufiges Praxisproblem ist die „Tunnel-Vision“. Dramatische äußere Wunden ziehen Aufmerksamkeit auf sich und können dazu führen, dass respiratorische oder neurologische Probleme übersehen werden. Die strukturierte Ganzkörperbeurteilung (E – Exposure/Environment) dient dazu, weitere Verletzungen systematisch zu identifizieren. Sie erfolgt jedoch erst nach Stabilisierung der vitalen Parameter. Exposure bedeutet vollständige Inspektion unter Beachtung von Wärmeschutz, um Hypothermie zu vermeiden, die Gerinnung und Prognose negativ beeinflusst.
Fallbeispiel 1: Ein Hund nach Verkehrsunfall zeigt eine stark blutende Extremitätenverletzung, gleichzeitig flache Atmung und blasse Schleimhäute. Die korrekte Strategie kombiniert Maßnahmen: sofortiger direkter Druck zur Blutungskontrolle, parallele Sauerstoffgabe, Wärmeschutz und unverzügliche Transportentscheidung. Eine isolierte Konzentration auf die Extremität würde das respiratorische Risiko unterschätzen. Parallelität und Priorisierung sind hier entscheidend.
Fallbeispiel 2: Eine Katze nach Sturz aus Höhe weist nur eine kleine Hautläsion auf, ist jedoch apathisch, tachykard und zeigt verlängerte Kapillarfüllzeit. Die Diskrepanz zwischen äußerem Befund und physiologischem Zustand weist auf mögliche innere Blutung oder thorakale Verletzung hin. In dieser Konstellation bestimmt das Gesamtbild – nicht die sichtbare Wunde – die Transportpriorität. Präklinisch wird stabilisiert und sofort transportiert.
Qualität in der Trauma-Triage zeigt sich in der Fähigkeit, zwischen sichtbarer Dramatik und physiologischer Relevanz zu unterscheiden. Wiederholte Reevaluation ist zentral: Verbessert sich die Perfusion nach Blutungskontrolle? Reduziert sich die Atemarbeit unter Sauerstoff? Bleibt der mentale Status stabil? Trendbeobachtung ersetzt die isolierte Einzelmessung.
Die pathophysiologische Trias aus Hypothermie, Azidose und Koagulopathie ist bei traumatisierten Tierpatienten von besonderer Bedeutung. Hypothermie verschlechtert die Gerinnung, Blutverlust reduziert die Gewebeperfusion, metabolische Azidose beeinträchtigt enzymatische Prozesse der Koagulationskaskade. Diese Faktoren verstärken sich gegenseitig. Konsequenter Wärmeschutz, effektive Blutungskontrolle und schneller Transport unterbrechen diese Spirale präklinisch am effektivsten.
Stress und Schmerz wirken zusätzlich destabilisiertend. Angstbedingte Abwehrreaktionen erhöhen Herzfrequenz, Sauerstoffbedarf und Muskelspannung. Stressreduktion ist daher medizinisch relevant. Ruhige Kommunikation, klare Aufgabenverteilung im Team und strukturierte Abläufe senken kognitive Belastung und erhöhen Patientensicherheit.
Die häufigsten Fehler in der Trauma-Triage sind falsche Priorisierung, übermäßige Detailmaßnahmen vor Ort, unzureichender Druck bei massiver Blutung, verspätetes Erkennen innerer Verletzungen, fehlender Wärmeschutz und mangelnde Reevaluation. Ebenso kritisch ist eine unstrukturierte Übergabe, die wichtige Informationen auslässt.
Die Übergabe an die Klinik ist integraler Bestandteil der Triage. Strukturierte Kommunikation – beispielsweise nach dem SBAR-Prinzip (Situation, Background, Assessment, Recommendation) – ermöglicht gezielte Ressourcenplanung. Übermittelt werden Unfallmechanismus, Zeitpunkte, Trends der Vitalparameter, vermutete Verletzungen, durchgeführte Maßnahmen und beobachtete Veränderungen. Eine präzise Voranmeldung kann OP-Vorbereitung, Transfusionsbereitschaft oder intensivmedizinische Kapazitäten optimieren.
Didaktisch wird betont, dass präklinische Tierrettung Stabilisierung und Zeitgewinn bedeutet – nicht definitive Chirurgie. Erfolg misst sich an klarer Prioritätensetzung, konsequenter Umsetzung von Basismaßnahmen, strukturierter Reevaluation und schneller Übergabe an eine geeignete Klinik. Trauma-Triage ist damit kein isolierter Schritt, sondern ein dynamischer Prozess, der kontinuierlich an die physiologische Entwicklung des Patienten angepasst wird.
Single-Choice: pro Frage eine richtige Antwort. Bestehensgrenze: 70%.
Ziel: Blutung korrekt priorisieren (Druck → Verbandstrategie → Wärmeschutz/Transport).