SACHVERSTÄNDIGENBÜRO

Ausbildungsplattform (Tier-Notruf)
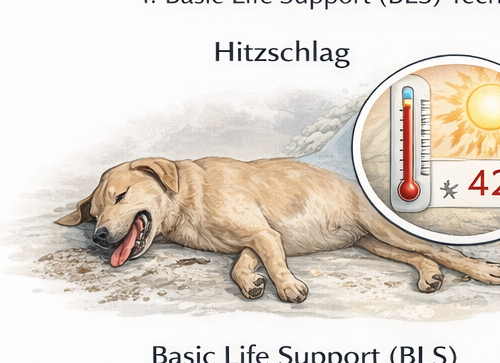
Ziel: jede Minute Hitzezeit reduzieren, bevor irreversible Organschäden zunehmen.
Kapitel 6 verbindet zwei hochzeitkritische Themenfelder der präklinischen Tierrettung: Wärmenotfälle – insbesondere Hyperthermie und Hitzschlag – sowie die Grundlagen der Reanimation im Sinne des Basic Life Support (BLS). Beide Situationen sind durch eine rasche Dynamik gekennzeichnet. Innerhalb weniger Minuten können sich reversible Funktionsstörungen in irreversible Organschäden verwandeln. Gehirn, Herz, Leber und Niere reagieren empfindlich auf Sauerstoffmangel, Temperaturentgleisung und Perfusionsstörungen. Deshalb steht in diesem Kapitel nicht die theoretische Vollständigkeit, sondern strukturiertes, priorisiertes Handeln im Vordergrund.
Der erste Abschnitt behandelt Hitzeerschöpfung und Hitzschlag. Hitzeerschöpfung beschreibt eine Vorstufe mit beginnender Dehydratation, Kreislaufbelastung und noch kompensierter Temperaturerhöhung. Der Hitzschlag hingegen ist ein vital bedrohlicher Zustand, bei dem die körpereigene Thermoregulation versagt. Die Kerntemperatur steigt auf Werte, bei denen Zellproteine denaturieren, endotheliale Schäden auftreten, Gerinnungskaskaden aktiviert werden und Multiorganversagen droht. Pathophysiologisch spielen neben direkter Hitzeeinwirkung auch Entzündungsreaktionen, Endotoxinfreisetzung und Mikrothrombosierung eine Rolle. Präklinisch ist diese Kaskade nicht sichtbar, aber sie erklärt die Dringlichkeit.
Hunde sind besonders gefährdet, da sie Wärme primär durch Hecheln und begrenzte kutane Verdunstung abgeben. Brachyzephale Rassen, adipöse Tiere, ältere Tiere, Tiere mit Herz- oder Atemwegserkrankungen sowie Tiere unter Stress oder mit Maulkorb-Risiko weisen ein deutlich erhöhtes Risiko auf. Auch geschlossene Räume wie Fahrzeuge können innerhalb weniger Minuten lebensgefährliche Temperaturen erreichen. Klinisch werden starkes Hecheln, Tachykardie, gerötete oder später blasse Schleimhäute, Hypersalivation, Erbrechen, Diarrhö, Ataxie, Schwäche bis hin zum Kollaps beobachtet. In fortgeschrittenen Stadien treten Bewusstseinsstörungen, Krampfanfälle, Arrhythmien und Schock auf.
Ein wesentliches Ausbildungsziel ist die Differenzierung zwischen „überhitzt“ und „Hitzschlag“. Entscheidend sind Symptomatik, Umgebungsexposition und – sofern ohne Zeitverlust möglich – eine rektale Temperaturmessung. Werte über 40,5 °C in Kombination mit neurologischen oder kardiovaskulären Symptomen sind hochgradig verdächtig. Dennoch gilt: Die Messung darf den Therapiebeginn nicht verzögern. Die präklinische Priorität lautet: Entfernung aus der Hitzequelle, sofortiger Beginn kontrollierter Kühlung, Sauerstoffgabe nach Toleranz, stressarme Handhabung und zügiger Transport mit Voranmeldung.
Die Kühlung erfolgt bevorzugt über Verdunstung: lauwarmes Wasser auf Fell und Haut kombiniert mit Luftstrom (Ventilator, Fahrtwind). Eiskalte Wasserbäder oder aggressive Kühlmethoden sind kontraindiziert, da sie periphere Vasokonstriktion auslösen und die Wärmeabgabe reduzieren können. Kalte Packs in Leisten- und Achselregion können ergänzend eingesetzt werden, jedoch nie als alleinige Maßnahme. Wichtig ist die Kontrolle: Bei Erreichen eines Zielbereichs um 39,5 °C wird aktive Kühlung beendet, um iatrogene Hypothermie zu vermeiden. Überkühlung verschlechtert Gerinnung, Herzfunktion und Medikamentenwirkung und erhöht das Arrhythmierisiko.
Fallbeispiel: Ein Hund wird aus einem überhitzten Fahrzeug gerettet, zeigt Apathie, starkes Hecheln und eine rektale Temperatur von 41,8 °C. Maßnahmen: sofortige Verbringung in den Schatten, Beginn der Verdunstungskühlung mit Wasser und Luftstrom, ergänzende Kühlpacks an großen Gefäßregionen, Sauerstoffgabe sofern toleriert, Aspirationsschutz bei Erbrechen, strukturierte Reevaluation im Minutenabstand und Transport mit klarer Voranmeldung „Hitzschlag“.
Temperaturmanagement umfasst jedoch nicht nur Hyperthermie, sondern auch Hypothermie. Unterkühlung kann durch lange Liegezeiten, Schock, Nässe oder aggressive Kühlmaßnahmen entstehen. Hypothermie verschlechtert die Koagulation, reduziert die Myokardfunktion und erhöht die Empfindlichkeit gegenüber Arrhythmien. Präklinisch ist Wärmeschutz daher keine Nebenmaßnahme, sondern integraler Bestandteil der Stabilisierung.
Der zweite Schwerpunkt des Kapitels ist die Reanimation im Sinne des Basic Life Support. Ein Kreislaufstillstand beim Tier erfordert sofortiges, qualitativ hochwertiges Handeln. Entscheidend sind korrekte Thoraxkompressionen mit angemessener Frequenz und Tiefe, minimale Unterbrechungen und koordinierte Teamarbeit. Die Drucktiefe beträgt etwa ein Drittel der Thoraxbreite, die Frequenz liegt im Bereich von 100–120 Kompressionen pro Minute. Die Lagerung hängt vom Thoraxbau ab (seitliche oder dorsale Kompression je nach Konformation). Pausen für Beatmung oder Rhythmuskontrolle müssen kurz gehalten werden.
Das Atemwegsmanagement ist eng mit Reanimation und Hyperthermie verknüpft. Hypoxie verschlechtert die Prognose erheblich. Sauerstoffgabe ist häufig eine low-risk/high-benefit-Maßnahme. Wenn möglich, wird frühzeitig eine effektive Beatmung etabliert, jedoch ohne Kompressionsunterbrechungen unnötig zu verlängern. Die Ursachenbehandlung folgt dem Schema der reversiblen Ursachen („H’s & T’s“), beispielsweise Hypoxie, Hypovolämie, Hypothermie, Toxine oder Thrombose. Präklinisch steht die Identifikation möglicher Ursachen im Vordergrund, definitive Therapie erfolgt in der Klinik.
Teamrollen sind bei Reanimation und Wärmenotfällen essenziell. Eine Person übernimmt Kompression oder Kühlung, eine überwacht Vitalparameter, eine dokumentiert Zeiten und Maßnahmen, eine kommuniziert mit der Klinik und bereitet den Transport vor. Klare Rollenverteilung reduziert kognitive Belastung und verbessert die Maßnahmenqualität.
Reevaluation bleibt in beiden Szenarien zentral. Temperatur, Atemmuster, Herzfrequenz, Pulsqualität, Schleimhautfarbe, Kapillarfüllzeit und Bewusstsein werden in kurzen Intervallen überprüft und dokumentiert. Trends sind entscheidender als Einzelwerte. Eine strukturierte Übergabe an die Klinik umfasst Expositionsdauer, gemessene Temperaturen, Zeitpunkte der Maßnahmen, Verlauf unter Kühlung oder Reanimation sowie aktuelle Vitalparameter.
Die häufigsten Fehler bei Wärmenotfällen sind: zu aggressive Kühlung, verspätetes Beenden der Kühlung, fehlende Atemwegssicherung, unzureichender Wärmeschutz bei Hypothermie und verzögerter Transport. Bei Reanimation sind es unzureichende Kompressionstiefe, zu lange Pausen, mangelnde Teamkoordination und fehlende Reevaluation.
Kapitel 6 betont abschließend: Temperaturprobleme und Kreislaufstillstand sind Zeitkritik-Probleme. Jede Minute ohne wirksame Maßnahme verschlechtert die Prognose. Strukturierte Priorisierung – Eigenschutz, ABCDE, Temperaturmanagement, qualitativ hochwertige Kompressionen, klare Kommunikation und schnelle Übergabe – ist der entscheidende Beitrag der präklinischen Tierrettung zur Überlebenswahrscheinlichkeit und neurologischen Prognose.

Merksatz: Wasser + Luft = Verdunstung. Nur nasses Fell ohne Luftstrom ist oft unzureichend.
Der zweite Abschnitt von Kapitel 6 konkretisiert Abkühlungsstrategien bei Hyperthermie und Hitzschlag. Ziel der Präklinik ist nicht „perfekte“ Normothermie, sondern eine rasche, kontrollierte Senkung der Kerntemperatur in einen sicheren Bereich, ohne zusätzliche Risiken zu erzeugen. In der Ausbildung wird deshalb konsequent zwischen ineffektiven, gefährlichen und wirksamen Methoden unterschieden. Entscheidend ist, dass Kühlung immer als Teil des ABCDE-Managements verstanden wird: Atemweg sichern (A), Atmung unterstützen und Sauerstoffgabe ermöglichen (B), Kreislaufzeichen erfassen und Schockdynamik erkennen (C), neurologischen Status und Krampfbereitschaft beurteilen (D) sowie Umgebung/Exposure und gleichzeitigen Wärme- bzw. Kälteschutz steuern (E). Hyperthermie ist häufig nicht „nur heiß“, sondern ein Systemproblem aus Kreislaufbelastung, Hypoxie, Dehydratation, Stress und beginnender Organdysfunktion. Daraus folgt: Kühlung ist zeitkritisch – aber sie darf Stabilisierung und Transport nicht verdrängen.
Als wirksamste präklinische Methode gilt die Verdunstungskühlung. Sie nutzt den Effekt, dass Verdunstung große Wärmemengen abführt. Praktisch bedeutet das: lauwarmes bis kühles Wasser wird auf Fell und Haut aufgebracht, während gleichzeitig ein Luftstrom erzeugt wird (Ventilator, Handfächer, Fahrtwind, Gebläse). Der Luftstrom ist der Schlüssel; Wasser allein ohne Luftbewegung führt häufig nur zu „nassem Fell“, aber nicht zu effizienter Wärmeabgabe. Ein typischer Fehler ist das Einwickeln des Patienten in nasse Decken ohne Luftstrom: Das wirkt eher isolierend, reduziert die Verdunstung und kann Wärme stauen. Die Ausbildung trainiert deshalb ein einfaches Prinzip: Wasser + Luft = Verdunstung. Bei stark behaarten Hunden ist es sinnvoll, das Fell zu „durchfeuchten“ statt nur oberflächlich zu benetzen; dennoch muss der Stress für den Patienten gering bleiben. Bei dyspnoischen oder panischen Tieren gilt: lieber weniger Wasser, dafür sofort Luftstrom und schnelle Klinikzuführung, als minutenlange „perfekte“ Durchnässung mit hoher Manipulation.
Gefährliche oder nicht empfohlene Methoden werden explizit thematisiert. Ein Eisbad oder eiskaltes Wasser kann periphere Vasokonstriktion auslösen, die Wärmeabgabe behindern, Stress und Abwehrreaktionen verstärken und – insbesondere bei Kreislaufinstabilität – Arrhythmien begünstigen. Auch „Kälte-Schock“ ist ein Risiko: Ein abruptes Herunterkühlen der Körperoberfläche kann den Patienten destabilisieren und die Atemarbeit erhöhen. Deshalb wird eiskalte Immersion nicht als Standard gelehrt. Kühlpacks (Leiste/Axilla/Hals) können ergänzend eingesetzt werden, ersetzen aber Verdunstung nicht. Sie wirken lokal und sind besonders dann hilfreich, wenn nur wenig Wasser verfügbar ist oder der Luftstrom begrenzt ist. In der Ausbildung wird außerdem vermittelt, dass Kühlpacks immer gepolstert eingesetzt werden sollten, um lokale Kälteschäden zu vermeiden, und dass sie niemals zu einer „ruhigen“ Kompensation verleiten dürfen: Kühlung ist eine dynamische Intervention, die laufend überprüft werden muss.
Ein weiterer Kernpunkt ist das Stop-Kriterium. Kühlung darf nicht „einfach weiterlaufen“, bis der Patient kalt ist. Ziel ist die Senkung in einen sicheren Bereich, typischerweise um 39,5–40,0 °C (Orientierungswert; abhängig von Situation, Messmethode und klinischem Verlauf). Ab diesem Bereich wird aktive Kühlung reduziert oder beendet, um iatrogene Hypothermie zu vermeiden. Hypothermie ist keine harmlose Nebenwirkung: Sie verschlechtert Gerinnung, Herzfunktion und Medikamentenwirkung und erhöht die Arrhythmieneigung. Deshalb trainiert die Ausbildung ein konsequentes Monitoring: Temperaturmessung (rektal, sofern ohne relevanten Zeitverlust möglich), Atemmuster, Pulsqualität, Schleimhautfarbe, Kapillarfüllzeit, Bewusstsein und – wenn verfügbar – SpO₂. Das Ziel ist ein klarer Trend: Temperatur fällt, Atemarbeit wird leichter, mentale Lage stabilisiert sich. Wenn trotz Kühlung neurologische Auffälligkeiten, kollabierender Kreislauf oder zunehmende Dyspnoe auftreten, muss die Transportpriorität weiter steigen und die Klinik vorab informiert werden.
Viele hypertherme Patienten erbrechen oder zeigen Hypersalivation. Damit wird Aspirationsprophylaxe zu einem zentralen Sicherheitsbaustein. Präklinisch gilt: keine Flüssigkeiten einflößen, keine „Hausmittel“, keine orale Zwangsgabe von Wasser. Stattdessen: Lagerung so, dass Sekret ablaufen kann (Kopf leicht tiefer bzw. seitlich, ohne Atemmechanik zu behindern), saugfähige Unterlage, kurze Reevaluationsintervalle und – falls Material und Kompetenz vorhanden – Absaugen von Maulhöhle/Pharynx ohne aggressive Manipulation. Wird der Patient zunehmend somnolent, muss der Atemwegsschutz (A) neu bewertet werden, weil Schutzreflexe nachlassen können. Auch hier gilt: Stabilisieren und transportieren, nicht „vor Ort perfektionieren“.
Präklinische Flüssigkeitstherapie ist in vielen Systemen tierärztlich anzuleiten und nicht primäres Ziel dieses Abschnitts. Die Einsatzlogik bleibt: Kühlen, oxygenieren, stressarm handhaben, transportieren. Stressarme Handhabung ist dabei kein „Soft Skill“, sondern Physiologie: Stress erhöht Sauerstoffverbrauch, steigert Atemarbeit und kann Dekompensation triggern. Besonders Katzen und kleine Hunde dekompensieren häufig schneller; zudem tolerieren sie Manipulation schlechter. Bei ihnen muss die Kühlung noch stärker auf kurze, wirksame Schritte und minimierte Fixation ausgerichtet sein. Im Zweifel ist eine weniger invasive Verdunstungskühlung mit sofortigem Transport sicherer als eine komplette Wäsche oder langes Umpositionieren mit hoher Aufregung.
Didaktisch wird der „Kühl-Loop“ als wiederholbarer Entscheidungszyklus trainiert. Er besteht aus fünf Schritten: (1) Maßnahmen starten (Wasser + Luft, Schatten, O₂ nach Toleranz), (2) klinische Zeichen und – wenn möglich – Temperatur prüfen, (3) Maßnahmen anpassen (mehr Luftstrom, weniger Wasser, Kühlpacks ergänzen, Kühlung beenden), (4) dokumentieren (Zeitpunkte, Werte, Reaktion), (5) Transport fortsetzen und Übergabe vorbereiten. Dieser Loop verhindert „Aktionismus“ und stellt sicher, dass Kühlung zielgerichtet bleibt. Gleichzeitig werden klare Teamrollen geübt, weil paralleles Arbeiten Zeit spart und Fehler reduziert: Eine Person führt die Kühlung durch, eine überwacht Atmung/Puls/CRT und dokumentiert, eine organisiert Trage/Transport und übernimmt die Kommunikation mit der Klinik. Gerade in beengten Situationen (Sommer, Einsatzort, Zuschauer/Halter) reduziert Rollenverteilung die kognitive Last und erhöht die Patientensicherheit.
Fallbeispiel: Ein Hund kollabiert nach Belastung (Jogging), hechelt massiv, wirkt apathisch, rektal 41,2 °C. Das Team entscheidet nach ABCDE: Atemweg frei, aber hohe Atemarbeit; Sauerstoff wird als Flow-by angeboten. Parallel beginnt Person A die Verdunstungskühlung (Wasser auf Fell + Luftstrom). Person B überwacht Pulsqualität, Schleimhautfarbe, CRT, Bewusstsein und dokumentiert Zeiten/Werte. Person C organisiert Tragehilfe, hält die Umgebung ruhig, instruiert den Halter und meldet die Klinik vor („Verdacht Hitzschlag, Temperatur 41,2 °C, Kühlung läuft, Erbrechen ja/nein, Vitalparametertrend“). Nach wenigen Minuten sinkt die Temperatur, die Atemarbeit wird etwas ruhiger, der Patient bleibt jedoch schwach. Das Team beendet die aktive Kühlung bei 39,7–40,0 °C, trocknet grob ab, schützt vor Unterkühlung durch Fahrtwind und setzt den Transport fort. Der entscheidende Punkt ist nicht die perfekte Zahl, sondern der dokumentierte Trend und die lückenlose Übergabe.
Die strukturierte Übergabe an die Klinik ist integraler Bestandteil der Abkühlungsstrategie, weil daraus die nächsten Schritte (Infusionstherapie, Blutgas/Elektrolyte, Gerinnungsstatus, Organmonitoring) priorisiert werden. Eine saubere Übergabe umfasst: geschätzte Expositionsdauer (z. B. „im Auto, vermutlich 15 Minuten“), erste gemessene Temperatur, Zeitpunkte und Art der Kühlung, Verlauf der Temperatur (Trend), Begleitsymptome (Erbrechen, Durchfall, Krampf, Bewusstseinslage), Sauerstoffgabe und Reaktion, sowie Besonderheiten (brachyzephal, Vorerkrankungen, Medikamente, Maulkorb/Stress). Damit wird präklinische Kühlung zu einer medizinisch wirksamen Intervention: Sie senkt die Dosis „Hitzezeit“ und liefert zugleich die Datenbasis für definitive Versorgung.
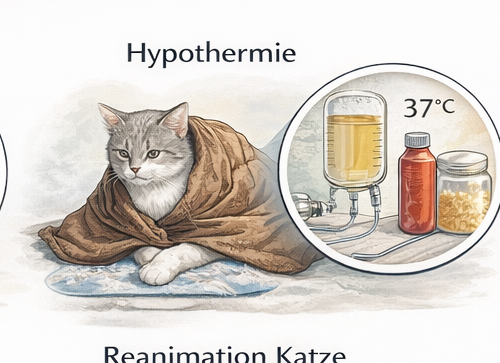
Hypothermie stellt die „andere Seite“ des Temperaturmanagements dar und wird in der präklinischen Tierrettung häufig unterschätzt. Während Hyperthermie dramatisch und offensichtlich erscheint, verläuft Unterkühlung oft schleichend. Sie entsteht nicht nur im Winter oder bei Minusgraden, sondern auch durch Schockzustände, Nässe, lange Liegezeiten, Sedation oder Anästhesie, geringe Körpermasse, Traumapatienten mit freiliegender Körperoberfläche sowie als iatrogene Folge zu aggressiver Kühlung nach Hitzschlag. Gerade kleine Hunde, Katzen, Welpen, geriatrische Tiere oder stark abgemagerte Patienten verlieren Wärme besonders schnell. Präklinisch ist Hypothermie daher kein Randthema, sondern ein integraler Bestandteil jeder ABCDE-Beurteilung.
Pathophysiologisch führt sinkende Körpertemperatur zu einer Reduktion der Stoffwechselrate, Abnahme der Herzfrequenz und einer Verlangsamung enzymatischer Prozesse. Die Gerinnung verschlechtert sich, weil Koagulationsenzyme temperaturabhängig arbeiten. Gleichzeitig steigt das Risiko für Arrhythmien, insbesondere bei moderater bis schwerer Hypothermie. Das Myokard reagiert empfindlicher auf elektrische Reize; Kammerflimmern kann bereits bei Manipulation ausgelöst werden. In tieferen Temperaturbereichen kommt es zu Bewusstseinsminderung, abgeschwächten Reflexen und reduzierter Atemfrequenz. Klinisch kann Hypothermie trügerisch „ruhig“ wirken – ein apathisches, kaltes Tier darf jedoch nicht mit einem stabilen Patienten verwechselt werden.
In der Ausbildung wird betont, dass Hypothermie häufig Teil eines größeren Problems ist. Schock, Blutverlust, Trauma oder Vergiftung können gleichzeitig vorliegen. Deshalb erfolgt die Beurteilung strukturiert nach ABCDE. Unter „E“ (Exposure/Environment) wird aktiv geprüft: Ist das Tier nass? Liegt es auf kaltem Untergrund? Besteht Zugluft? Wurde es zuvor gekühlt? Gleichzeitig müssen Atemweg (A), Atmung (B) und Kreislauf (C) gesichert werden, da Hypothermie die kardiopulmonale Stabilität beeinträchtigen kann. Bradykardie bei Unterkühlung ist nicht automatisch „gut kompensiert“, sondern Ausdruck reduzierter Stoffwechselaktivität und möglicher Kreislaufinstabilität.
Die präklinische Zielsetzung lautet: Wärmeerhalt und kontrollierte, schonende Erwärmung. Nasse Felle werden entfernt oder zumindest gründlich abgetrocknet, da Verdunstungskälte erheblich zur Wärmeabgabe beiträgt. Isolierende Decken oder Rettungsfolien werden eingesetzt, um Konvektion und Strahlungsverlust zu reduzieren. Wärmepacks oder Wärmedecken können ergänzend verwendet werden, dürfen jedoch nicht direkt auf der Haut aufliegen, um Verbrennungen zu vermeiden. Eine Wärmequelle wird idealerweise in Körpernähe, aber gepolstert positioniert. Ebenso wichtig ist die Isolation gegen kalten Boden, beispielsweise durch Decken oder Tragehilfen.
Didaktisch wird vermittelt, dass „zu schnelles“ peripheres Erwärmen theoretisch Kreislaufverschiebungen („afterdrop“) begünstigen kann. Deshalb erfolgt Erwärmung gleichmäßig, stressarm und ohne aggressive Manipulation. Besonders bei moderater bis schwerer Hypothermie ist Vorsicht geboten: grobe Bewegungen können Arrhythmien triggern. Der Fokus bleibt auf minimaler, zielgerichteter Intervention und rascher Transportentscheidung. Definitive aktive Erwärmungsverfahren (z. B. warme Infusionen, aktive interne Erwärmung) gehören in die Klinik.
Klinisch relevante Zeichen der Hypothermie umfassen kalte Extremitäten, verlängerte Kapillarfüllzeit, blasse Schleimhäute, Bradykardie, reduzierte Atemfrequenz, Muskelzittern im frühen Stadium sowie zunehmende Apathie. Im fortgeschrittenen Stadium können Zittern und Abwehrreaktionen fehlen – ein gefährliches Zeichen. Ein Ausbildungsziel ist daher die klare Differenzierung zwischen „ruhig, weil stabil“ und „ruhig, weil kritisch unterkühlt“. Temperaturmessung (rektal) ist hilfreich, darf jedoch die Stabilisierung nicht verzögern.
Fallbeispiel: Eine Katze wird nach stundenlangem Aufenthalt im Regen aufgefunden. Sie ist nass, kalt, kaum reaktiv und zeigt eine verlängerte CRT. Maßnahmen: sofortiges Abtrocknen, isolierende Decken, gepolsterte Wärmequelle in Körpernähe, Reduktion von Zugluft, Sauerstoffgabe bei Atemdepression, parallele ABCDE-Beurteilung und zügiger Transport mit Voranmeldung. Wenn zusätzlich Trauma oder Vergiftung möglich sind, wird die Temperaturtherapie mit entsprechender Ursachenabklärung kombiniert.
Wärmemanagement ist ausdrücklich keine Komfortmaßnahme, sondern eine therapeutische Intervention. Unterkühlung verschlechtert Gerinnung, Herzfunktion und Medikamentenwirkung. In der Reanimation ist sie ein zweischneidiges Phänomen: Einerseits reduziert Hypothermie den Sauerstoffverbrauch und kann protektiv wirken, andererseits erschwert sie Rhythmusstabilisierung und pharmakologische Therapie. Daher gilt auch hier: strukturiert handeln, Ursachen suchen und Transport priorisieren.
Reevaluation ist zentral. Temperatur, Atmung, Pulsqualität, Schleimhautfarbe, CRT und Bewusstseinslage werden in kurzen Intervallen überprüft und dokumentiert. Trends sind wichtiger als Einzelwerte. Eine saubere Übergabe an die Klinik umfasst geschätzte Expositionsdauer (z. B. „mehrere Stunden im Regen“), gemessene Temperatur, durchgeführte Wärmemaßnahmen, Zeitpunkte, klinischen Verlauf sowie Reaktion auf Erwärmung. Diese Informationen ermöglichen der Klinik, das weitere Management gezielt zu planen.
Typische Fehler in der Praxis sind das Unterschätzen milder Hypothermie, fehlende Isolation gegen kalten Untergrund, übermäßig aggressive Erwärmung, unzureichende Atemwegssicherung und verzögerter Transport. Besonders Katzen und kleine Hunde dekompensieren schneller; daher ist stressarme Handhabung essenziell. Jede Minute ohne wirksame Wärmeerhaltung kann Prognose und Organfunktion verschlechtern.
Kapitel 6 betont daher abschließend: Temperaturprobleme sind stets Zeitkritik-Probleme – unabhängig davon, ob es sich um Hyper- oder Hypothermie handelt. Präklinische Qualität zeigt sich in strukturierter Priorisierung, konsequenter Reevaluation, klarer Teamrolle und lückenloser Übergabe. Wärmeschutz bei Hypothermie ist kein „nice to have“, sondern ein lebensrelevanter Bestandteil der Stabilisierung.
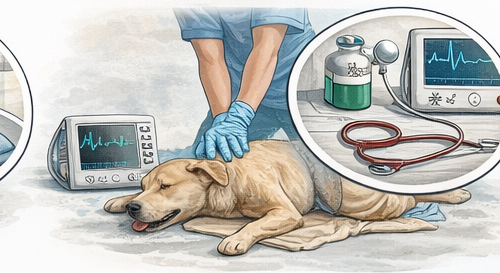
Basic Life Support (BLS) für Hunde ist ein zentrales Kernmodul der präklinischen Ausbildung. Ziel ist es, bei einem Kreislaufstillstand eine minimale, aber effektive Organperfusion – insbesondere von Gehirn und Myokard – durch qualitativ hochwertige Thoraxkompressionen und Beatmung aufrechtzuerhalten, bis entweder ein Return of Spontaneous Circulation (ROSC) erreicht oder eine definitive Therapie in der Klinik eingeleitet wird. Der präklinische Ansatz ist dabei klar strukturiert: sofortiges Erkennen, unverzüglicher Beginn von Kompressionen, Minimierung von Unterbrechungen und konsequente Reevaluation im festen Zeitraster.
Der Algorithmus beginnt mit Eigenschutz und schneller Situationsanalyse. Anschließend erfolgen Bewusstseinsprüfung, Atemprüfung und Beurteilung von Puls- bzw. Kreislaufzeichen. Fehlt eine normale Atmung und ist kein Puls tastbar – oder nur ein extrem schwacher, nicht perfusionswirksamer Puls –, wird ohne Zeitverlust mit Thoraxkompressionen begonnen. Zeit ist der entscheidende Faktor: Jede Sekunde ohne effektive Perfusion verschlechtert die neurologische Prognose.
Die Qualität der Kompressionen ist der wichtigste prognostische Einflussfaktor. Die empfohlene Frequenz liegt typischerweise bei 100–120 Kompressionen pro Minute. Die Kompressionstiefe beträgt etwa ein Drittel bis zur Hälfte der Thoraxbreite, abhängig von Körperbau und Größe des Hundes. Zwischen den Kompressionen muss eine vollständige Entlastung erfolgen, um eine adäquate venöse Rückfüllung zu ermöglichen. Pausen sind auf das absolut notwendige Minimum zu reduzieren. Unterbrechungen von mehr als wenigen Sekunden führen zu einem deutlichen Abfall des koronaren Perfusionsdrucks.
Die korrekte Positionierung hängt vom Thoraxbau ab. Bei vielen Hunden wird in Seitenlage über dem breitesten Bereich des Thorax komprimiert. Bei tiefbrüstigen Rassen (z. B. Dobermann, Windhund) erfolgt die Kompression näher am Herzen, also etwas weiter ventral. Bei tonnenförmigen Hunden (z. B. Bulldogge) kann eine Rückenlage mit Druck direkt auf das Sternum sinnvoll sein. Kleine Hunde können mit einer Ein-Hand-Technik oder einer „Zwei-Finger-Technik“ komprimiert werden, sofern dies eine ausreichende Tiefe ermöglicht. Ziel ist stets eine sicht- oder fühlbare Thoraxkompression mit effektiver Rückfederung.
Parallel wird das Atemwegsmanagement durchgeführt. Der Kopf wird vorsichtig gestreckt, das Maul geschlossen, und die Beatmung erfolgt über Mund-zu-Nase oder mittels Maske, sofern verfügbar. Wichtig ist die Beobachtung der Thoraxhebung – Überdruckbeatmung ist zu vermeiden, da sie das Aspirationsrisiko erhöht und die venöse Rückführung beeinträchtigen kann. Sauerstoffgabe ist, sofern verfügbar, eine low-risk/high-benefit-Maßnahme. Das Verhältnis von Kompression zu Ventilation kann je nach Teamstruktur variieren; häufig werden kontinuierliche Kompressionen mit regelmäßigen Beatmungen kombiniert, um Pausen zu minimieren.
Die Reevaluation erfolgt im 2-Minuten-Rhythmus. Dabei werden Rhythmus, Pulszeichen, Pupillenreaktion, Schleimhautfarbe und – falls möglich – endtidales CO₂ überprüft. Jede Unterbrechung muss klar strukturiert und zeitlich begrenzt sein. Die Dokumentation umfasst Startzeit der Reanimation, beobachtete Rhythmuszeichen, durchgeführte Maßnahmen und Reaktionen. Diese Daten sind für die weiterbehandelnde Klinik von hoher Bedeutung.
Der Einsatz von AED oder Defibrillation ist im veterinärmedizinischen präklinischen Feld selten, wird jedoch als Konzept vermittelt. „Shockable rhythms“ wie Kammerflimmern oder pulsloses ventrikuläres Tachykardiegeschehen erfordern Defibrillation, während nicht schockbare Rhythmen primär Kompressionen und Ursachenbehandlung erfordern. Deshalb werden reversible Ursachen systematisch nach dem Schema der „H’s & T’s“ vermittelt: Hypoxie, Hypovolämie, Hypo-/Hyperthermie, Hypoglykämie, Elektrolytstörungen, Toxine, Tamponade, Thrombose, Spannungspneumothorax. Präklinisch liegt der Schwerpunkt darauf, diese Ursachen zu vermuten und die Klinik frühzeitig zu informieren.
Fallbeispiel: Ein Hund wird nach Ertrinken aus dem Wasser geborgen, apnoisch und pulslos. Maßnahmen: Atemweg freimachen, sichtbares Wasser oder Erbrochenes entfernen soweit möglich (ohne lange Verzögerung), sofortige Thoraxkompressionen, begleitende Beatmung mit Sauerstoff, Reevaluation im 2-Minuten-Intervall und schnellstmöglicher Transport unter fortgesetzter Reanimation. Besonderes Augenmerk liegt auf Hypoxie und möglicher Hypothermie.
Temperaturmanagement spielt auch im Rahmen der Reanimation eine Rolle. Hypothermie kann die Medikamentenwirkung verändern und Arrhythmien begünstigen. Wärmeschutz ist daher kein „Komfortaspekt“, sondern Teil der Therapie. Gleichzeitig darf eine aggressive Kühlung bei hyperthermen Patienten nicht zu Unterkühlung führen. Präklinisch gilt: Temperaturprobleme sind Zeitkritik-Probleme und müssen parallel zur Reanimation berücksichtigt werden.
Klare Teamrollen verbessern die Reanimationsqualität erheblich. Eine Person führt die Kompressionen durch, eine übernimmt Beatmung und Atemwegssicherung, eine dokumentiert und überwacht Zeitintervalle, eine organisiert Transport und Kommunikation. Rotationen der Kompressionsperson alle zwei Minuten verhindern Ermüdung und Qualitätsverlust.
Die häufigsten Fehler im BLS sind unzureichende Kompressionstiefe, zu niedrige oder zu hohe Frequenz, lange Unterbrechungen, ineffektive Beatmung und fehlende Reevaluation. Ebenso problematisch ist das Zögern vor Beginn der Kompressionen. Präklinische Priorität bleibt: sofortige hochwertige Kompressionen, Sauerstoff, Ursachenbedenken und rasche Klinikzuführung.
Eine strukturierte Übergabe umfasst: geschätzte Dauer des Kreislaufstillstands, Zeitpunkt des Reanimationsbeginns, beobachtete Rhythmuszeichen, Temperatur, durchgeführte Maßnahmen, Reaktionen sowie dokumentierte Intervalle. Diese Informationen ermöglichen eine nahtlose Fortsetzung der erweiterten Reanimation in der Klinik.
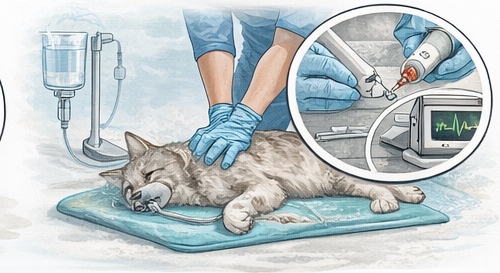
Reanimation bei Katzen unterscheidet sich in Anatomie, Körpergröße, Stressreaktion und häufig auch in der zugrunde liegenden Ursache deutlich von der Reanimation beim Hund. Katzen besitzen einen kleinen, relativ steifen Thorax, eine geringe Körpermasse und verlieren Wärme sehr schnell. Zudem dekompensieren viele Katzen primär respiratorisch (z. B. bei schwerer Dyspnoe, Asthma, Pleuraerguss, Lungenödem) und erst sekundär kardiovaskulär. Für die präklinische Ausbildung bedeutet das: Das Grundprinzip des Basic Life Support (BLS) bleibt unverändert – hochwertige Thoraxkompressionen, effektive Ventilation, minimale Unterbrechungen und strukturierte Reevaluation – aber Technik, Timing und Prioritäten müssen an die Spezies angepasst werden. Die didaktische Leitlinie lautet: „Qualität vor Aktionismus“. Reanimation ist ein Prozess mit klaren Rollen, klaren Zeitfenstern und klarer Übergabe, kein einzelner „Handgriff“.
Der Algorithmus beginnt immer mit Eigenschutz und schneller Lagebeurteilung. Anschließend erfolgt die Bewusstseinsprüfung und die Einschätzung von Atmung und Kreislaufzeichen. Bei Katzen ist die Unterscheidung zwischen Atemstillstand und Kreislaufstillstand besonders wichtig, weil ein primärer Atemstillstand (Apnoe) bereits innerhalb kurzer Zeit zum Herzstillstand führen kann, aber anfangs noch ein Puls vorhanden sein kann. In der Ausbildung wird daher betont: Wenn keine normale Atmung vorliegt, muss sofort der Atemweg geöffnet und Beatmung begonnen werden, während parallel der Puls geprüft wird. Ist kein Puls tastbar (oder nur ein extrem schwacher, nicht perfusionswirksamer Puls), wird ohne Verzögerung mit Thoraxkompressionen begonnen.
Die Kompressionsqualität entscheidet über die Prognose. Die Frequenz liegt typischerweise bei 100–120 Kompressionen pro Minute, mit möglichst vollständiger Entlastung zwischen den Kompressionen, um eine ausreichende venöse Rückfüllung zu ermöglichen. Die Kompressionstiefe ist bei Katzen proportional kleiner als beim Hund, orientiert sich aber ebenfalls an der Thoraxdimension: Ziel ist eine sicht- oder fühlbare Kompression des Brustkorbs mit guter Rückfederung. Die Handposition liegt bei Katzen meist direkt über dem Herzen in Seitenlage. Praktisch bedeutet das: Kompressionen im Bereich des Herzschattens, häufig etwas weiter ventral als bei vielen Hunden, aber ohne „Suchen“ oder übermäßige Manipulation. Entscheidend ist eine stabile Position, die schnelle, gleichmäßige Kompressionen ermöglicht.
Da Katzen klein sind und die Kompressionsqualität rasch nachlässt, wird in der Ausbildung ein striktes Team-Timing trainiert: Rollenwechsel der Kompressionsperson alle 2 Minuten. Die zweite Minute ist häufig der Punkt, an dem Ermüdung, unbewusste Pausen oder flacher werdende Kompressionen auftreten. Deshalb wird das 2-Minuten-Raster nicht nur für Rhythmus-/Pulschecks, sondern auch für einen geplanten Wechsel genutzt. Pausen sind generell zu minimieren; jede längere Unterbrechung führt zu einem Abfall des koronaren Perfusionsdrucks und verschlechtert die Chance auf ROSC.
Ventilation und Atemwegssicherung sind bei Katzen besonders sensibel. Beatmung muss vorsichtig erfolgen, um Barotrauma zu vermeiden. Ziel ist eine moderate, sichtbare Thoraxhebung – nicht maximaler Druck. In der präklinischen Praxis wird die Beatmung häufig über Mund-zu-Nase oder Maske durchgeführt. Dabei gilt: Kopf vorsichtig strecken, Maul schließen, dicht an der Nase ansetzen, langsam insufflieren und die Thoraxhebung kontrollieren. Überblasen erhöht nicht nur das Risiko von Lungenverletzungen, sondern kann auch die venöse Rückführung mindern und damit den Kreislauf zusätzlich verschlechtern. Bei Verdacht auf Erbrechen oder Regurgitation ist Aspirationsschutz relevant (Lagerung, schnelle Reinigung des Mauls, saugfähige Unterlage), ohne dass die Kompressionsqualität darunter leidet.
Ein wesentlicher Schwerpunkt der Katzen-Reanimation ist das Wärmemanagement. Reanimationspatienten kühlen extrem schnell aus – durch Schock, Nässe, geringe Körpermasse, offene Maulatmung, kalten Untergrund oder Transportbedingungen. Hypothermie verschlechtert die elektrische Stabilität des Herzens, verändert die Medikamentenwirkung und erhöht das Arrhythmierisiko. Gleichzeitig kann tiefe Hypothermie in speziellen Situationen eine gewisse neuroprotektive Wirkung haben, weshalb der Lehrsatz „no one is dead until warm and dead“ als Konzept vermittelt wird – jedoch stets mit dem Zusatz: Das ist eine tierärztlich geführte Entscheidung und keine Rechtfertigung für unstrukturiertes Vorgehen. Präklinisch lautet die praktische Konsequenz: Wärmeerhalt ist aktive Therapie. Das Tier wird vom Boden isoliert, trocken gehalten, mit Decken und Wärmematerial (nicht direkt auf die Haut) geschützt und stressarm transportiert. Bei Nässe wird das Fell grob getrocknet, soweit dies ohne relevante Verzögerung möglich ist. Gleichzeitig darf Wärmemanagement die Reanimation nicht unterbrechen: Kompressionen und Ventilation bleiben priorisiert.
Für die Ausbildung ist außerdem zentral, dass Katzen häufig nicht „plötzlich“ ohne Vorwarnung kollabieren, sondern zuvor Zeichen respiratorischer Erschöpfung oder massiver Dyspnoe zeigen. Daher wird die Frühphase betont: Wenn eine Katze mit akuter Atemnot erschöpft, apathisch oder „ruhig“ wird, ist das kein Zeichen der Besserung, sondern ein Warnsignal. In solchen Fällen kann eine früh begonnene Beatmung (bei fehlender normaler Atmung) entscheidend sein. Didaktisch wird gelehrt: Stress minimieren, Manipulation reduzieren, Sauerstoffgabe wenn möglich, und bei Verschlechterung konsequent eskalieren – nicht abwarten.
Reevaluation und Dokumentation sind integraler Bestandteil der Reanimation. In der präklinischen Ausbildung wird ein festes 2-Minuten-Schema geübt: 2 Minuten Kompression/Beatmung → kurzer Check von Pulszeichen/Rhythmus/Atmung → Rollenwechsel → Fortsetzen. Zusätzlich werden Temperatur, Schleimhautfarbe, CRT und Bewusstseinszeichen dokumentiert, soweit dies ohne Zeitverlust möglich ist. Bei ROSC wird der Fokus auf Post-ROSC-Management gelegt: Atemweg sichern, Sauerstoff, Wärme, stressarmer Transport, Monitoring und erneute Reevaluation, weil Re-Kollaps häufig ist. Bei anhaltendem Stillstand wird die Klinik frühzeitig informiert, damit erweiterte Maßnahmen vorbereitet werden können.
Die Ursachenorientierung wird über die „H’s & T’s“ vermittelt, angepasst an typische feline Szenarien: Hypoxie (sehr häufig), Hypovolämie/Blutung, Hypo-/Hyperthermie, Hypoglykämie, Elektrolytstörungen, Toxine, Tamponade (z. B. Perikarderguss), Thrombose/Embolie, Spannungspneumothorax. Präklinisch geht es nicht darum, die Ursache sicher zu diagnostizieren, sondern gefährliche Muster zu erkennen und der Klinik eine plausible Verdachtslage zu übermitteln. Beispiel: Katze mit Dyspnoe und möglichem Pleuraerguss – primär Hypoxieproblem. Beispiel: Katze nach Trauma – Hypovolämie, Pneumothorax, Blutung. Beispiel: Katze nach Intoxikation – Toxine, Krampf, Hypothermie oder Hyperthermie.
Fallbeispiel: Eine Katze zeigt akute Dyspnoe, sitzt orthopnoisch, kollabiert dann plötzlich und atmet nicht mehr normal. Präklinisches Vorgehen: Atemweg öffnen, Beatmung beginnen, Puls prüfen. Ist ein Puls vorhanden, wird Beatmung priorisiert und gleichzeitig schnell transportiert. Ist die Katze pulslos, wird sofort BLS gestartet: Kompressionen 100–120/min, vorsichtige Beatmung mit sichtbarer Thoraxhebung, Rollenwechsel alle 2 Minuten, Wärmeschutz und konsequente Dokumentation. Parallel: Voranmeldung an die Klinik mit Verdacht auf respiratorische Ursache und Angabe der Zeitpunkte (Kollaps, Start BLS, Maßnahmen, Reaktionen).
Eine strukturierte Übergabe ist bei Katzen-Reanimation besonders wertvoll, weil die Klinik anhand weniger Minuten Verlauf entscheiden muss, welche Diagnostik und Therapie zuerst erfolgt. Die Übergabe sollte enthalten: (1) mutmaßlicher Auslöser (Dyspnoe, Trauma, Intoxikation, Unterkühlung), (2) Zeitpunkt des Kollapses, (3) Zeitpunkt des BLS-Beginns, (4) durchgeführte Maßnahmen (Beatmung, Kompressionen, Sauerstoff, Wärmemanagement), (5) beobachtete Reaktionen (ROSC ja/nein, Rhythmuszeichen falls erkennbar, Veränderungen der Schleimhautfarbe), (6) gemessene oder geschätzte Temperatur, (7) besondere Risiken (Aspiration, Erbrechen, bekannte Vorerkrankungen), (8) Transportbedingungen und Monitoring. Je klarer Zeitlinien und Trends sind, desto zielgerichteter kann die Klinik handeln.
Die häufigsten Fehler in der präklinischen Katzen-Reanimation sind wiederkehrend und werden deshalb explizit trainiert: zu zögerlicher Start der Kompressionen, zu lange Pausen für „Checks“, zu starke Beatmung (Barotrauma/venöse Rückflussminderung), mangelnder Wärmeschutz, unklare Rollenverteilung und fehlende Dokumentation. Auch das falsche Interpretieren von „ruhig“ als „stabil“ ist eine typische Fehlerquelle, insbesondere bei zuvor dyspnoischen Katzen. Didaktisch wird dagegen eine klare Routine gestellt: Lage sichern → Atmung/Puls einschätzen → Beatmung/Kompressionen starten → Pausen minimieren → alle 2 Minuten reevaluieren/rollenwechseln → Wärme schützen → transportieren/übergaben.
Der didaktische Kerngedanke bleibt: Reanimation bei Katzen ist selten erfolgreich durch „Tricks“, sondern durch konsequente Grundlagen. Wer Kompressionsqualität hoch hält, Ventilation vorsichtig aber wirksam durchführt, Unterbrechungen minimiert, Wärmemanagement aktiv betreibt, im Team sauber kommuniziert und eine klare Zeitlinie übergibt, liefert den größten Beitrag zur Prognose – unabhängig davon, ob letztlich ROSC erreicht wird oder nicht.
Single-Choice: pro Frage eine richtige Antwort. Bestehensgrenze: 70%.
Ziel: Hitzequelle → Verdunstungskühlung → Transport/Übergabe (zeitkritisch).