SACHVERSTÄNDIGENBÜRO

Ausbildungsplattform (Tier-Notruf) · Arial · Blocksatz · Lehrbuchniveau
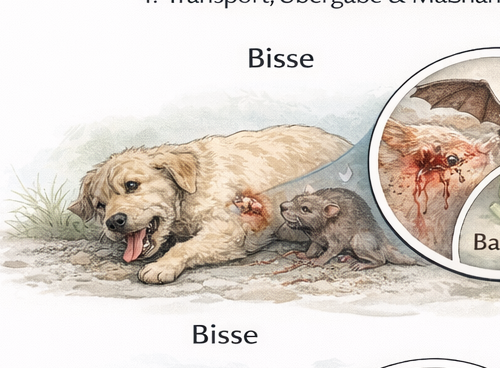
Ziel: sichere Arbeitsumgebung, bevor medizinische Maßnahmen beginnen.
Kapitel 7 behandelt Notfälle durch Bisse und Kontakte mit Insekten sowie Reptilien und Amphibien. Präklinisch ist dieses Themenfeld anspruchsvoll, weil Einsatzkräfte häufig gleichzeitig drei Ebenen beurteilen müssen: (1) mechanisches Trauma (Bisswunde, Blutung, Gewebeschaden, verdeckte Stichkanäle), (2) Kontamination und Infektionsrisiko (Maulflora, Fremdkörper, Wundtaschen, nekrotisches Gewebe) und (3) toxische bzw. immunologische Reaktionen (Venom, Histamin-/Mastzellreaktion, Anaphylaxie, systemische Entzündung). Hinzu kommt eine vierte Ebene, die oft übersehen wird: die Einsatzsicherheit. Ein verletztes Tier ist schmerzbedingt unberechenbar, Halter können hektisch werden, und die auslösende Gefahr (angreifender Hund, Schwarm von Insekten, Schlange im Gebüsch) ist im Umfeld oft noch vorhanden. Das Ausbildungsziel ist daher, die Lage nicht „wundzentriert“, sondern konsequent sicherheits- und prioritätenorientiert zu führen.
Der Einstieg beginnt mit der Lagebeurteilung und dem Eigenschutz. In der Praxis bedeutet das: Abstand halten, die Bisslinie vermeiden, Handschuhe tragen, bei Spritz- oder Sekretkontakt ggf. Schutzbrille nutzen und das Tier erst dann anfassen, wenn eine sichere Fixation möglich ist. Bei Angriffen durch andere Tiere wird die Gefahrenquelle zunächst kontrolliert oder räumlich getrennt (z. B. Besitzer instruieren, angreifenden Hund sichern, Absperren/Distanz herstellen). Bei Insektenkontakten wird der Bereich verlassen (Schwarm, Nestnähe), und bei Verdacht auf Schlangen-/Reptilienkontakt wird das Umfeld visuell gesichert, bevor sich das Team nähert. Eine zentrale Regel lautet: Kein medizinischer Nutzen rechtfertigt eine vermeidbare Verletzung der Einsatzkräfte. Wenn die Situation unübersichtlich ist, wird zunächst Sicherheit hergestellt und erst dann medizinisch gearbeitet.
Nach der Sicherung folgt die Patientenbeurteilung nach ABCDE. Dieses Schema wird bewusst auch bei „kleinen“ Bissverletzungen angewendet, weil oberflächlich unspektakuläre Befunde schwere innere Schäden überdecken können. Unter A/B (Airway/Breathing) sind Speicheln, Erbrechen, Stridor, inspiratorische Atemnot, Bronchospasmus oder Lungenkontusionen relevant; unter C (Circulation) stehen Blutung, Schockzeichen, Arrhythmien und Perfusionsstörungen; unter D (Disability) Bewusstseinsänderungen, Krampf, schwere Schmerzreaktionen oder neurologische Defizite; unter E (Exposure/Environment) die vollständige, aber zeitökonomische Ganzkörperbeurteilung inklusive Temperaturmanagement. In der Ausbildung wird vermittelt: Eine Bisswunde ist nicht nur ein lokales Problem, sondern potenziell ein systemischer Notfall – entweder durch Blutverlust, verdeckte Thorax-/Abdomenverletzungen, toxische Effekte oder anaphylaktische Reaktionen.
Das präklinische Wundmanagement folgt einem Minimal- und Stabilitätsprinzip. Ziel ist nicht die definitive Wundversorgung, sondern die Vermeidung weiterer Schäden bis zur chirurgischen und infektiologischen Versorgung in der Klinik. Praktisch umfasst das: Blutungskontrolle (direkter Druck, Druckverband), sterile oder zumindest saubere Abdeckung, Schutz vor Austrocknung und Kontamination, Schmerz- und Stressreduktion sowie eine stabile Lagerung für den Transport. Aggressive Manipulationen sind zu vermeiden: Wunden werden nicht „ausgedrückt“, nicht ausgesaugt, nicht großflächig eingeschnitten und nicht unter Zeitdruck tief gespült. Diese Maßnahmen erhöhen häufig Gewebetrauma, verbreiten Kontamination in tiefere Schichten und kosten Zeit, ohne die Prognose präklinisch zu verbessern. Wenn eine Wunde stark kontaminiert ist (Erde, Pflanzenreste), kann eine vorsichtige grobe Reinigung der Umgebung sinnvoll sein, jedoch nur, wenn Blutung und ABCDE stabil sind und kein Zeitverlust entsteht.
Die Lokalisation steuert die Risikobewertung. Bisse an Hals, Thorax und Abdomen können tiefe Strukturen betreffen, ohne dass die Hautöffnung groß erscheint. Besonders Thoraxbisse sind kritisch, weil kleine Punktionswunden zu Pneumothorax, Hämatothorax oder Lungenverletzungen führen können. Abdominelle Bisse können Darm- oder Milzverletzungen verdecken; hier sind Schockzeichen, Schmerz, Abwehrspannung und rasche Verschlechterung alarmierend. Pfoten- und distale Gliedmaßenbisse führen häufig zu tiefen Wundtaschen, die präklinisch äußerlich „harmlos“ wirken, aber ein hohes Risiko für Infektionen und Abszesse tragen. Katzenbisse sind ein Sonderfall: Die Läsion ist oft klein und punktförmig, die bakterielle Inokulation jedoch tief, wodurch Infektionen besonders häufig und schnell auftreten. Didaktisch wird vermittelt: Eine kleine Hautöffnung ist kein Indikator für eine kleine Verletzung.
Parallel zum Trauma muss das Team lokale versus systemische Reaktion trennen. Lokale Reaktionen umfassen Schmerz, Ödem, Rötung, Wärme, Hämatom, gelegentlich lokale Nekrosen oder Lymphangitis. Systemische Reaktionen zeigen sich durch Dyspnoe, Hypotonie, Tachykardie/Bradykardie, Kollaps, Bewusstseinsstörung, Erbrechen/Diarrhö, generalisierte Urtikaria, Schleimhautveränderungen oder Krampfgeschehen. Diese Unterscheidung steuert die Dringlichkeit: Lokale Reaktionen erlauben in vielen Fällen kurze Stabilisierungsmaßnahmen, systemische Zeichen bedeuten „sofortige Klinikversorgung“ mit minimal notwendigen Interventionen vor Ort (Oxygenierung, Wärmeschutz, Blutungskontrolle, sichere Lagerung). Ein häufiges Trainingsziel ist, das „ruhig werden“ nicht als Entwarnung zu interpretieren: Nach einem Stich oder Biss kann eine initiale Unruhe in Apathie übergehen, was eine beginnende Dekompensation anzeigen kann.
Bei potenziell toxischen Expositionen ist die Identifikation der Spezies oder zumindest eine plausible Beschreibung klinisch wertvoll. Das betrifft insbesondere Schlangenbisse (regional unterschiedliche Venomwirkung), bestimmte Spinnen oder stark allergene Insektenkontakte. Präklinisch wird nicht erwartet, dass Einsatzkräfte „Arten sicher bestimmen“, aber es wird trainiert, verwertbare Informationen zu sichern: Foto aus sicherer Distanz, Fundort (Wiese, Stall, Wald, Wasser), Uhrzeit, Größe/Farbe/Muster, Verhalten (z. B. Schlange flüchtet, Insektennest in Baum). Diese Daten helfen der Klinik, Monitoring und Therapie zu planen. Wichtig ist: Die Informationsgewinnung darf die Sicherheit nicht kompromittieren. Kein Foto rechtfertigt eine erneute Exposition.
Ein weiterer Schwerpunkt ist das Umfeld bei Notfällen im Freien. Unwegsames Gelände, Dunkelheit, weitere Insekten, rutschige Uferbereiche oder frei laufende Tiere erhöhen das Risiko für Folgeunfälle. In der Ausbildung wird deshalb die „Einsatzlogistik“ als Teil der Medizin betrachtet: sichere Wege, klare Rollen, vorbereitetes Material, kurze Interventionszeiten, dann Transport. Wenn Stabilisierung und Transport konkurrieren, gilt die Regel: minimal stabilisieren, dann zügig in eine geeignete Klinik. Für kleine Hunde und Katzen werden Wärmeschutz und stressarme Handhabung besonders betont, weil Hypothermie und Atemdekompensation schnelle sekundäre Risiken darstellen. Sauerstoffgabe wird als „low risk, high benefit“ vermittelt, wenn Atemarbeit erhöht ist, Schleimhäute auffällig sind oder eine systemische Reaktion vermutet wird.
Die Dokumentation ist Teil der Therapie, weil Biss- und Stichnotfälle häufig verzögert eskalieren. Viele Verschlechterungen entstehen nicht sofort, sondern über Minuten bis Stunden: zunehmendes Ödem, progressiver Schmerz, toxische Effekte, fortschreitender Schock oder Atemprobleme. Deshalb werden Zeitpunkte konsequent erfasst: Zeitpunkt der Exposition (wenn bekannt), Beginn der Symptome, Zeitpunkt der ersten Maßnahmen, Reaktion auf Maßnahmen und Trend der Vitalparameter (Puls, Atemfrequenz, Schleimhautfarbe, CRT, Temperatur, Bewusstsein). In der Ausbildung wird hierfür ein einfacher Verlaufstakt trainiert: Befunde erheben → Maßnahme durchführen → Wirkung prüfen → dokumentieren → nächste Entscheidung treffen. Diese Re-Evaluation reduziert „Tunnelblick“ und verbessert Patientensicherheit.
Kommunikation mit Haltern ist in diesem Kapitel ausdrücklich als medizinischer Wirkfaktor definiert. Hektik und „Hausmittel“ sind häufige Fehlerquellen: Wunden ausdrücken, aussaugen, einschneiden, unkontrolliert kühlen, Alkohol/Öle auftragen oder eigenmächtig Medikamente geben. Präklinisch wird daher geübt, Halter klar anzuleiten: Tier ruhig halten, weitere Exposition verhindern, keine Experimente, Verpackungen/Informationen sichern (z. B. Insektizid, Köder, Pflanzenreste), bekannte Allergien, Vorerkrankungen und laufende Medikamente nennen. Eine ruhige, strukturierte Ansprache senkt Stress, reduziert Bissrisiko und beschleunigt den Transport.
Die Übergabe an die Klinik wird als letzter, aber entscheidender Schritt des präklinischen Managements verstanden. Eine strukturierte Übergabe umfasst: (1) Mechanismus (Hundebiss, Katzenbiss, Insektenstich, Schlangenverdacht, Amphibienkontakt), (2) Lokalisation und Art der Wunde (Punktionswunde, Riss, Quetschung), (3) Blutung und Verbandtechnik, (4) Atemmuster und Hinweise auf Thoraxbeteiligung, (5) Schmerzverhalten und neurologische Zeichen, (6) systemische Zeichen (Dyspnoe, Kollaps, Schleimhautveränderungen, Erbrechen), (7) Vitalparameter inklusive Trend, (8) Zeitlinie (Exposition, Beginn, Maßnahmen), (9) vermutete Spezies/Foto/Fundort bei toxischer Exposition und (10) besondere Risiken (kleines Tier, Hypothermie, bekannte Allergien). Das Ausbildungsziel ist, dass die Klinik nicht „nur eine Wunde“ übernimmt, sondern ein klar beschriebenes Risikoprofil mit Verlauf.
Didaktisch wird dieses Kapitel als wiederholbarer Ablauf trainiert: Lage beurteilen → Risiko begrenzen → Patient nach ABCDE stabilisieren → Verlauf engmaschig reevaluieren → strukturiert übergeben und transportieren. Der Kern ist die frühe Entscheidung: Bei systemischen Zeichen keine Beobachtung „zu Hause“, sondern sofortige Klinikversorgung. Präklinische Tierrettung gewinnt Zeit und verhindert Verschlimmerung – sie ersetzt keine Chirurgie, keine Antivenomtherapie und keine intensivmedizinische Überwachung, aber sie entscheidet häufig darüber, ob der Patient diese definitive Versorgung überhaupt stabil erreicht.

Insektenstiche und -bisse (Bienen, Wespen, Hornissen, einige Spinnenarten) gehören zu den häufigsten „kleinen“ Einsatzanlässen – und gleichzeitig zu den Situationen, in denen sich innerhalb weniger Minuten ein lebensbedrohlicher Notfall entwickeln kann. Präklinisch reicht das Spektrum von harmlosen Lokalreaktionen bis zur schweren systemischen Reaktion (Anaphylaxie) oder zu kritischen Atemwegsproblemen durch Ödeme im Maul-Rachen-Bereich. Didaktisch wird daher zuerst ein klares Zielbild vermittelt: Nicht die Einstichstelle ist entscheidend, sondern die Frage, ob der Patient stabil bleibt (lokal begrenztes Geschehen) oder ob sich ein systemischer Verlauf abzeichnet. Diese Unterscheidung steuert Priorität, Zeitkritik und Transportdringlichkeit. Parallel gilt immer Eigenschutz: Schwärme, Nester in Bodennähe oder aggressiv verteidigende Insekten können das Team gefährden. Eine sichere Annäherung, das Verlassen des Gefahrenbereichs und das Vermeiden unnötiger Reize haben Vorrang, bevor mit Untersuchung und Behandlung begonnen wird.
Die lokale Reaktion ist in der Regel durch Schmerz, Rötung, Erwärmung und Schwellung gekennzeichnet. Pathophysiologisch handelt es sich um eine lokale Entzündung mit Mediatorenfreisetzung; bei manchen Tieren kommt eine ausgeprägte Mastzellreaktion hinzu. Lokalreaktionen sind häufig unangenehm, aber nicht automatisch gefährlich. Entscheidend wird der anatomische Ort: Stiche im Kopfbereich, insbesondere im Maul-Rachen-Bereich (typisch nach „Schnappen“ nach einer Wespe), sind präklinisch als potenziell kritisch einzustufen, weil ein Ödem der Zunge, des Rachens oder des Larynx den Atemweg rasch verengen kann. Auch Stiche an der Nasenregion können bei ohnehin engen Atemwegen (Brachyzephalie) schnell zu relevanter Atemarbeit führen. Zusätzlich erhöht eine hohe Stichzahl das Risiko: Multiple Stiche bedeuten eine größere Mediatorlast und können neben der allergischen Komponente auch toxische Effekte und Kreislaufbelastung begünstigen. Bei Spinnenbissen ist das klinische Bild sehr variabel; im präklinischen Rahmen geht es nicht um „Artenkunde“, sondern um Mustererkennung: Schmerz, progressive Schwellung, auffällige Kreislaufzeichen, neurologische Auffälligkeiten oder rasche Verschlechterung bedeuten hohe Priorität und Klinikzuführung.
Der zentrale Ausbildungsfokus ist das frühe Erkennen einer Anaphylaxie. Diese muss nicht mit einem sichtbaren Hautausschlag beginnen. Bei Hund und Katze können gastrointestinale Symptome (plötzliches Erbrechen, Diarrhö, Hypersalivation) frühe Warnzeichen sein, gefolgt von Schwäche, Tachykardie, Hypotonie, blassen Schleimhäuten, verlängerter Rekapillarisierungszeit und im Verlauf Kollaps. Atemwegszeichen reichen von mildem Stridor bis zur schweren Dyspnoe; zusätzlich können Urtikaria, Gesichtsschwellung und generalisiertes Ödem auftreten. Didaktisch wird betont: Anaphylaxie ist eine Zeitkritik-Diagnose. Wer zu lange „beobachtet“, verliert das Therapiefenster. Präklinisch richten sich die Maßnahmen strikt nach ABCDE. Unter A/B stehen Atemwegsschutz, frühzeitige Sauerstoffgabe und eine stressarme Lagerung im Vordergrund. Jede unnötige Manipulation am Maul erhöht Stress, Atemarbeit und Bissrisiko. Unter C werden Schockzeichen konsequent gesucht (Pulsqualität, Schleimhautfarbe, CRT, Extremitätentemperatur, Bewusstsein) und die Transportpriorität hoch gesetzt. Medikamentöse Therapie (z. B. Adrenalin, Antihistaminika, Glukokortikoide, Volumenstrategien) gehört in vielen Systemen in tierärztliche Verantwortung oder muss zumindest tierärztlich angeleitet werden; präklinisch ist die Kernleistung die frühe Erkennung, sichere Stabilisierung, schnelle Voranmeldung und zügige Klinikzuführung.
Konkrete Vor-Ort-Maßnahmen werden in der Ausbildung als „low risk, high benefit“ vermittelt. Wenn ein Bienenstachel sichtbar ist, wird er mechanisch entfernt (abstreifen oder seitlich abheben), ohne die Giftdrüse zu quetschen; Pinzetten-„Zupfen“ mit Druck auf den Stachel wird vermieden. Bei Wespen/Hornissen bleibt meist kein Stachel zurück; hier steht das Entfernen aus dem Gefahrenbereich und die Symptomkontrolle im Vordergrund. Lokal kann eine kühle Kompresse kurzzeitig schmerzlindernd wirken, ersetzt aber niemals die Beurteilung auf systemische Zeichen. Bei Maul-Rachen-Stichen gilt: keine minutenlange „Suche“ im Maul bei unruhigem Tier, kein aggressives Spülen, keine riskanten Halteversuche. Stattdessen: Reizarmut, Atemweg/Atmung priorisieren, Sauerstoff wenn verfügbar, Wärmeschutz (insbesondere bei kleinen Tieren oder nassem Fell), und sofortiger Transport. Bei multiplen Stichen wird die Zeitlinie engmaschig überwacht, weil Verschlechterungen verzögert auftreten können. Praktische Aspirationsprophylaxe ist relevant, da Übelkeit und Erbrechen im Rahmen systemischer Reaktionen häufig sind: Kopfposition anpassen, saugfähige Unterlage, regelmäßige Re-Evaluation in kurzen Intervallen.
Typische Fehlerquellen werden explizit trainiert, weil sie im Einsatzalltag sehr häufig sind. Eine häufige Fehlentscheidung ist das „Abwarten“, weil der Stich klein wirkt oder die Hautöffnung unauffällig ist. Weitere Fehler sind Aktionismus ohne Nutzen: an der Einstichstelle „herumstochern“, Wunden ausdrücken oder aussaugen, großflächig einschneiden, unkontrolliert kühlen oder Hausmittel auftragen. Solche Maßnahmen erhöhen Schmerz, Stress, Infektionsrisiko und kosten Zeit, ohne die Prognose zu verbessern. Ebenfalls problematisch ist ungezielte Medikamentengabe ohne tierärztliche Anleitung. In der Ausbildung wird daher ein einfacher Entscheidungsrahmen genutzt: Lokalreaktion ohne systemische Zeichen → kurzzeitig symptomorientiert stabilisieren, beobachten im Minutenraster, Klinikberatung/Transport je nach Verlauf und Risikoprofil; jede Systemreaktion oder jedes Atemwegszeichen → sofortige Klinikversorgung mit Voranmeldung. Re-Evaluation ist Pflicht: Schleimhautfarbe, CRT, Puls, Atemmuster, Bewusstsein, Ausmaß der Schwellung und die Dynamik der Symptome werden dokumentiert. Gerade bei kleinen Hunden und Katzen kommen sekundäre Risiken hinzu: rasche Hypothermie, schnelle Atemdekompensation und hohe Stressanfälligkeit. Deshalb werden Wärmeschutz, ruhige Umgebung und frühzeitige Sauerstoffgabe als Standardkompetenzen gelehrt.
Kommunikation mit Haltern ist ein medizinischer Faktor und wird in diesem Kapitel ausdrücklich geübt. Halter sollen klare, kurze Anweisungen erhalten: Tier ruhig halten, weitere Exposition verhindern (Bereich verlassen, Nestnähe meiden), keine Experimente und keine „Hausmittel“, relevante Informationen sofort bereitstellen (Zeitpunkt, Anzahl der Stiche, bekannte Allergien, Medikamente, Vorerkrankungen). Die Dokumentation folgt einem festen Muster und erleichtert die Klinikaufnahme: Zeitpunkt und vermutete Spezies, Anzahl und Lokalisation der Stiche, erste Symptome, Verlauf, Vitalparameter-Trend, durchgeführte Maßnahmen (Sauerstoff, Kühlung lokal, Stachelentfernung, Lagerung) und Reaktion darauf. Die Praxisregel bleibt dabei unverändert: Jede Maßnahme muss einen klaren Nutzen haben und darf ABCDE nicht verzögern. Wenn Stabilisierung und Transport konkurrieren, gilt: minimal stabilisieren – dann ohne Zeitverlust in eine geeignete Klinik.
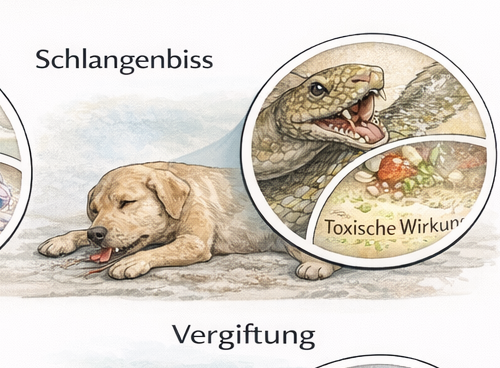
Schlangenbisse sind in der präklinischen Tierrettung insgesamt selten, aber hochrelevant, weil sie drei typische Problemdimensionen kombinieren: starke Zeitkritik, große Unsicherheit über den tatsächlichen Giftkontakt und eine hohe „Mythenlast“ in der Bevölkerung. Genau diese Mischung führt häufig zu Fehlentscheidungen (Tourniquet, Einschneiden, Aussaugen, „Kühlen bis zum Einfrieren“), die den Schaden vergrößern oder wertvolle Zeit verlieren lassen. In der Ausbildung wird deshalb von Beginn an eine klare Leitlinie gesetzt: Präklinisch zählt nicht „Heldentum“, sondern ein sicherer Ablauf mit minimaler Manipulation, konsequenter ABCDE-Logik, engmaschiger Verlaufskontrolle und schneller Klinikzuführung. Antivenom/Antiserum ist eine klinische Maßnahme, die Monitoring und Therapieoptionen (z. B. Kreislaufstabilisierung, Analgesie, Atemwegsmanagement, Gerinnungsdiagnostik) voraussetzt. Präklinisch ist der größte Beitrag zur Prognose fast immer die Zeitverkürzung bis zur geeigneten Versorgung – bei gleichzeitigem Vermeiden iatrogener Schäden.
Didaktisch wird das Thema zuerst über Grundbegriffe strukturiert: Schlangengifte können – abhängig von Art und Region – primär hämotoxisch (Koagulopathie/Blutungsneigung), neurotoxisch (paresen, Atemdepression), zytotoxisch (lokale Nekrose, Gewebszerstörung) oder gemischt wirken. Für Einsatzkräfte ist nicht entscheidend, das „toxikologische Lexikon“ auswendig zu können, sondern gefährliche Muster zu erkennen und daraus die richtigen Prioritäten abzuleiten. Die klinische Dynamik ist variabel: Lokale Zeichen wie Schmerz, Punktionsstellen, Schwellung und Hämatom können früh auftreten, systemische Zeichen (Schock, Blutungsneigung, neurologische Ausfälle) hingegen verzögert. Zusätzlich ist nicht jeder „Biss“ automatisch ein envenomierter Biss: Trockene Bisse sind möglich, ebenso Verwechslungen mit Dornen, Insektenstichen oder traumatischen Hautverletzungen. Für die präklinische Praxis heißt das: Jede Unsicherheit wird im Zweifel als potenziell gefährlich behandelt, aber ohne Aktionismus. Man stabilisiert, überwacht und transportiert – statt „zu beweisen“, dass es wirklich Gift war.
Der präklinische Ablauf beginnt mit der Lagebeurteilung und dem Eigenschutz. Ein Schlangenbiss ist häufig ein Outdoor-Ereignis: unwegsames Gelände, schlechte Sicht, unruhige Halter, weitere Tiere in der Umgebung und das Risiko, dass die Schlange noch in der Nähe ist. Erste Regel: Kein Versuch, die Schlange zu fangen oder zu töten. Der Eigenschutz geht vor – auch weil eine verletzte Einsatzkraft den gesamten Einsatz gefährdet. Praktisch bedeutet das: Abstand halten, Umfeld sichern, alle Beteiligten aus dem Gefahrenbereich entfernen, Tiere anleinen oder sichern, Handschuhe anlegen und erst dann den Patienten aufnehmen. Wenn der Halter die Schlange fotografieren kann, dann ausschließlich aus sicherer Distanz, ohne Annäherung und ohne Zeitverlust. Alternativ reicht eine grobe Beschreibung (Größe, Färbung, Muster, Fundort, Tageszeit, Region). Diese Information kann der Klinik helfen, ist aber niemals wichtiger als Stabilisierung und Transport.
Nach dem Eigenschutz folgt ABCDE. Auch wenn Schlangenbisse oft „lokal“ beginnen, dürfen A und B nicht unterschätzt werden: Angst, Schmerz und Stress erhöhen Atemarbeit und Sauerstoffverbrauch; bei neurotoxischen Komponenten sind Lähmungen und Atemdepression möglich. Unter A wird geprüft, ob der Atemweg frei ist und ob Speichel/Erbrechen Aspirationsrisiken erzeugen. Unter B werden Atemmuster, Atemfrequenz, Atemarbeit und Schleimhautfarbe beurteilt; Sauerstoffgabe ist bei Dyspnoe, blassen Schleimhäuten oder deutlicher Stresssymptomatik ein klassischer low-risk/high-benefit Schritt. Unter C werden Pulsqualität, Herzfrequenz, CRT, Extremitätentemperatur und Bewusstseinslage bewertet – mit Fokus auf Schockzeichen. Unter D wird auf neurologische Auffälligkeiten geachtet (Ataxie, Schwäche, veränderte Pupillenreaktion, abnehmende Reaktivität), die bei toxischen Verläufen oder sekundär durch Hypoperfusion auftreten können. Unter E erfolgt die gezielte Gesamtschau inklusive Temperaturmanagement: kleine Hunde und Katzen kühlen schnell aus, besonders wenn sie ruhiggestellt, getragen und im Freien versorgt werden. Wärmeschutz ist daher keine „Komfortmaßnahme“, sondern Teil der Schockprävention.
Das präklinische Kernprinzip beim Schlangenbiss lautet: Bewegung minimieren. Je weniger Muskelpumpe und körperliche Aktivität, desto geringer ist potenziell die systemische Verteilung des Venoms. Daher wird das Tier nicht „laufen gelassen“, auch nicht „nur bis zum Auto“. Stattdessen: tragen, auf Tragehilfe/Board umlagern oder in einer Decke als Trageschlinge transportieren. Die betroffene Extremität wird möglichst ruhig gelagert und vor weiteren Stößen geschützt. Eine „perfekte“ Schienung ist nicht das Ziel; entscheidend ist, unnötige Manipulation zu vermeiden. Gleichzeitig wird vermittelt, dass man keine aggressiven Maßnahmen an der Bissstelle vornimmt: nicht ausdrücken, nicht massieren, nicht aussaugen, nicht einschneiden. Diese Interventionen erhöhen Gewebeschaden, Blutungsrisiko, Infektionsrisiko und kosten Zeit. Auch Tourniquets sind kontraindiziert: Sie können Ischämie und Nekrose verstärken und führen beim Lösen zu riskanten „Bolus“-Effekten. Starke Kühlung/Eispack direkt auf die Stelle ist ebenfalls nicht Standard: Sie kann Gewebeschaden verschlimmern und Stress erhöhen; lokale moderate Kühlung mag als Analgesieersatz erscheinen, darf aber niemals Transport und Monitoring verdrängen.
Wundmanagement folgt einem Minimalprinzip: sterile/saubere Abdeckung, kein Auswaschen, keine „Wundtoilette“ im Gelände. Der Fokus liegt auf Schutz und Dokumentation. Wenn es ohne Zeitverlust möglich ist, kann die Progression lokaler Schwellung markiert werden (z. B. mit einem Stift am Rand des Ödems) und mit Uhrzeit versehen. Diese Maßnahme ist nur sinnvoll, wenn sie wirklich schnell erfolgt und nicht zu Diskussionen oder Verzögerungen führt. Entscheidend ist die Verlaufskontrolle: Viele klinische Verschlechterungen entstehen verzögert. Daher wird in der Ausbildung die Re-Evaluation im Minutenraster trainiert, insbesondere in den ersten 30–60 Minuten nach Exposition. Dabei werden Vitalparameter nicht nur einmal erhoben, sondern als Trend dokumentiert: Puls, Atemfrequenz, Schleimhautfarbe, CRT, Bewusstsein, Schmerzverhalten, Temperatur und – falls praktikabel – Ausmaß der Schwellung. Trenddaten sind für die Klinik oft wertvoller als ein einzelner „Momentwert“, weil sie die Dynamik (stabil vs. progredient) abbilden.
Ein weiterer Schwerpunkt ist die saubere Trennung zwischen lokalen und systemischen Reaktionen. Lokale Zeichen (Schmerz, Ödem, Hämatom, lokale Nekrose) sind ernst zu nehmen, können aber ohne Systemzeichen zunächst „nur“ lokale Manifestationen sein. Systemische Zeichen (Dyspnoe, Hypotonie/Schock, Kollaps, Blutungszeichen, neurologische Ausfälle, rasch zunehmende Apathie) bedeuten hingegen höchste Priorität: keine Beobachtung zu Hause, kein Abwarten, kein „wir schauen mal“. Dieses Prinzip der frühen Entscheidung wird konsequent trainiert, weil es die Prognose verbessert und riskante Verzögerungen verhindert. Gleichzeitig wird vermittelt: Auch bei scheinbar mildem Beginn ist die Transportpriorität in der Regel hoch, weil Antivenom, Analgesie, Gerinnungsdiagnostik, Infusionstherapie und ggf. Atemwegssicherung klinische Ressourcen erfordern.
Kommunikation mit Haltern ist bei Schlangenbissen besonders wichtig, weil Mythen und Ratschläge aus dem Internet häufig „laut“ werden. Einsatzkräfte geben deshalb klare, kurze Anweisungen: Tier ruhig halten, nicht laufen lassen, keine Hausmittel, keine Manipulation an der Wunde, keine Tourniquets, keine Schnitte, keine Sauger. Der Halter wird eingebunden, aber kontrolliert: Er kann beim Tragen helfen, Unterlagen bereitstellen, Zeitpunkte nennen und – falls sicher möglich – Verpackungen/Informationen liefern (Region, Umgebung, Sichtung). Gleichzeitig werden wichtige Anamnesepunkte abgefragt: bekannte Vorerkrankungen, Medikamente (z. B. Gerinnungshemmer), vorherige allergische Reaktionen, Gewicht/Alter. Bei Mehrtierhaushalten wird der Bereich gesichert, um weitere Expositionen zu vermeiden. Bei Einsätzen im Freien wird zusätzlich auf Team- und Umgebungsrisiken geachtet: Dunkelheit, unübersichtlicher Waldboden, weitere Insekten, rutschiger Untergrund – diese Faktoren beeinflussen Transporttechnik und Zeitplanung.
Die strukturierte Übergabe an die Klinik folgt einem festen Format, damit diagnostische und therapeutische Entscheidungen schnell getroffen werden können. Eine vollständige Übergabe enthält: (1) vermutetes Ereignis (Schlangenbissverdacht, Sichtung ja/nein), (2) Zeitpunkt der Exposition und Zeit seit Exposition, (3) Lokalisation (welche Extremität, welche Region), (4) lokale Dynamik (Schwellung/Schmerz, Markierungen mit Uhrzeit), (5) aktuelle Symptome und deren Verlauf (stabil vs. progredient), (6) Vitalparameter und Trend (Puls, AF, Schleimhautfarbe, CRT, Bewusstsein, Temperatur), (7) präklinische Maßnahmen (Tragen statt Laufen, Abdeckung, O2, Wärmeschutz), (8) besondere Risiken (kleines Tier, Brachyzephalie, Vorerkrankungen, Medikamente). Zusätzlich – wenn vorhanden – Spezieshinweise (Foto/Beschreibung, Region) ausdrücklich als „unsicher“ kennzeichnen, damit die Klinik die Information richtig einordnet. Die Leitbotschaft bleibt: Antivenom ist klinisch; präklinisch zählt sichere, schnelle, trendbasierte Übergabe ohne iatrogene Zusatzschäden.

Zecken und andere Ektoparasiten (z. B. Flöhe, Milben, Läuse, Haarlinge) sind in der präklinischen Tierrettung ein Sonderthema: Sie führen in der Regel nicht zum akuten Kreislaufstillstand wie schwere Traumen oder Toxine, sind aber trotzdem einsatzrelevant, weil sie (1) als Vektoren für Infektionserreger dienen können, (2) lokale Entzündungen, Sekundärinfektionen oder allergische Reaktionen auslösen und (3) durch falsche Entfernung oder unsachgemäße „Hausmittel“ zusätzliche Schäden begünstigen. Didaktisch wird deshalb vermittelt: Ektoparasiten sind selten der Grund für einen Notfalltransport – aber sie können ein wichtiger Befund im Kontext eines Notfalls sein (z. B. immungeschwächte Tiere, stark geschwächte Tiere, anämische Tiere, neurologische Symptome) oder ein Anlass für strukturierte Beratung, Dokumentation und gezielte tierärztliche Abklärung. Entscheidend ist die saubere Trennung zwischen Routine-Management (korrekte Entfernung, Beobachtung, Prävention) und Notfall-Management (ABCDE bei systemischen Zeichen, rasche Klinikzuführung bei Verdacht auf schwere Reaktion oder neurologische Beteiligung).
Die Ausbildung beginnt mit dem Grundsatz: Entfernen ja – aber kontrolliert, reproduzierbar und ohne „chemische Experimente“. Bei Zecken ist das Ziel nicht „perfekt kosmetisch“, sondern eine möglichst vollständige Entfernung des Stechapparats bei minimaler Manipulation. Ungeeignet sind Öle, Klebstoffe, Nagellack, Alkohol oder das „Ersticken“ der Zecke. Diese Methoden erhöhen den Stress der Zecke und können die Speichelabgabe fördern; sie verlängern außerdem die Manipulationszeit und führen häufig dazu, dass die Zecke abreißt oder zerquetscht wird. Eine saubere Technik nutzt geeignetes Werkzeug (Zeckenhaken, Zeckenschlinge, feine Pinzette). Didaktisch wird ein klarer Ablauf trainiert: (1) Fell scheiteln und Einstichstelle sichtbar machen, (2) Werkzeug möglichst hautnah ansetzen, (3) Zecke am Kopf-/Mundwerkzeugbereich erfassen – nicht am prallen Hinterleib, (4) gleichmäßig und kontrolliert ziehen bzw. mit Haken hebelnd lösen, (5) anschließend Einstichstelle inspizieren und sauber dokumentieren. Bei Pinzetten gilt: möglichst parallel zur Haut arbeiten und die Zecke nicht quetschen. Der Kraftaufwand soll klein bleiben; wenn die Zecke „festsitzt“, wird die Position korrigiert, nicht stärker geruckt. Nach Entfernung kann die Stelle – sofern verfügbar – mild gereinigt werden, ohne aggressives Schrubben. Ein „Aufkratzen“ oder „Ausoperieren“ vor Ort ist nicht Teil der präklinischen Kompetenz, weil es Gewebe verletzt und Infektionsrisiken erhöht.
Ein wichtiger Ausbildungsinhalt ist die Beurteilung der Einstichstelle und die Entscheidung, wann ein Tierarztkontakt empfohlen wird. Lokalreaktionen können normal sein: geringe Rötung, leichter Juckreiz, minimale Schwellung. Warnzeichen sind hingegen: zunehmende Schwellung, deutlicher Schmerz, Wärme, Eiteraustritt, großflächige Rötung, nässende Dermatitis oder ein deutliches Hämatom. Wenn der Stechapparat teilweise in der Haut verbleibt, wird nicht „herumgestochert“. In der Praxis wird das als Fremdkörperreaktion betrachtet: Häufig stößt der Körper kleine Reste selbst ab oder kapselt sie ab; eine invasive Entfernung kann mehr Schaden anrichten als Nutzen bringen. Bei stark entzündeter Stelle, bei Tieren mit Gerinnungsstörungen oder bei sehr empfindlichen Lokalisationen (Augenlider, Lippen, Gehörgang, Zwischenzehenbereich) ist die Empfehlung: tierärztliche Kontrolle, nicht improvisierte „OP“ im Feld.
Präklinisch relevant wird das Thema Zecke vor allem dann, wenn Symptome über das Lokale hinausgehen. Die Ausbildung betont daher die Unterscheidung zwischen lokalen und systemischen Reaktionen: Lokale Zeichen sind Schmerz, Ödem, Rötung oder Juckreiz an der Einstichstelle. Systemische Zeichen sind hingegen Apathie, Fieber, deutliche Schwäche, Kollaps, Dyspnoe, Erbrechen/Diarrhö, neurologische Auffälligkeiten (Ataxie, Paresen) oder Zeichen eines Schocks. Bei systemischen Zeichen gilt: kein „Abwarten zu Hause“, sondern strukturierte Abklärung und je nach Schweregrad Transport. Wichtig ist dabei: Auch wenn Zecken vorrangig als Vektoren für Infektionen bekannt sind, entwickeln sich die meisten übertragungsbedingten Erkrankungen nicht innerhalb von Minuten. Akute Verschlechterungen nach Zeckenbefall sind deshalb differenzialdiagnostisch zu prüfen: War das Tier überhitzt? Hat es ein Trauma? Gibt es eine Vergiftung? Liegt eine anaphylaktische Reaktion auf einen Stich (z. B. Insekt) vor? Oder handelt es sich um eine andere akute Erkrankung, die zufällig gleichzeitig entdeckt wurde? Das didaktische Ziel ist, die Zecke nicht zur „Erklärung für alles“ zu machen, aber den Befund auch nicht zu ignorieren.
Ein seltenes, aber im Training bewusst angesprochenes Risiko ist die Zeckenparalyse, die in bestimmten Regionen durch neurotoxische Speichelkomponenten einzelner Zeckenarten ausgelöst werden kann. Sie ist kein Standardereignis in Mitteleuropa, wird aber als Prinzip gelehrt: Wenn ein Tier nach Zeckenbefall neurologische Schwäche zeigt (v. a. aufsteigende Paresen, unsicherer Gang, reduzierte Reflexe) oder Atemprobleme entwickelt, dann wird ABCDE priorisiert und eine zügige Klinikversorgung organisiert. Die präklinische Rolle ist hier nicht „Diagnose beweisen“, sondern: Atemweg und Atmung sichern, Stress reduzieren, Wärmemanagement betreiben und Transport. Im Zweifel gilt: Lieber einmal zu früh transportieren als eine respiratorische Dekompensation zu spät zu erkennen.
Besondere Aufmerksamkeit gilt dem Eigenschutz und der Hygiene. Zecken können bei der Entfernung auf Handschuhe oder Kleidung gelangen; außerdem besteht (je nach Region) ein Infektionsrisiko für Menschen. Daher wird grundsätzlich empfohlen: Handschuhe tragen, die Zecke sicher entsorgen (z. B. in einem verschließbaren Behälter), Hände desinfizieren und die Einsatzumgebung kontrollieren (Decken, Tragehilfen, Fahrzeug). Bei stark parasitierten Tieren (z. B. Flohbefall, massive Milben) kann zudem die Kontaminationskontrolle relevant sein: Decken nicht ungeprüft wiederverwenden, Transportmittel reinigen und bei Bedarf im Team kurz abstimmen, wie Material getrennt und später aufbereitet wird. Didaktisch wird betont, dass dies nicht „Pedanterie“ ist, sondern Teil des professionellen Eigenschutzes und der Qualitätssicherung.
Die Kommunikation mit Haltern ist ein zentraler Wirkfaktor, weil Zeckenentfernung häufig emotional und mit vielen Mythen belegt ist. Präklinisch wird daher eine klare, ruhige Anleitung trainiert: keine Öle, keine Klebstoffe, kein „Ersticken“, keine brennenden Streichhölzer, keine aggressiven Desinfektionsaktionen. Stattdessen: korrekte mechanische Entfernung, Beobachtung der Einstichstelle und – wenn notwendig – tierärztliche Kontrolle. In der Beratung wird außerdem die Prävention als Baustein integriert: regelmäßiges Absuchen nach Spaziergängen, saisonale Peaks berücksichtigen, Prophylaxe nach tierärztlicher Empfehlung, sowie Risikokommunikation zu typischen Biotopen (Hochgras, Waldrand, Unterholz). Wichtig ist, dass Prävention nicht moralisierend vermittelt wird, sondern als praktische Risikoreduktion. Bei Haltern, die bereits „Hausmittel“ angewendet haben (z. B. Öl), wird nicht diskutiert, sondern der Fokus auf das Nächste gelenkt: Zecke sachgerecht entfernen, Stelle beobachten, Symptome ernst nehmen, ggf. Klinik/Tierarzt.
Dokumentation ist bei Ektoparasiten kein Selbstzweck, sondern verbessert Verlaufskontrolle und Kommunikation. Mindestens dokumentiert werden: Datum/Uhrzeit der Entfernung, Lokalisation am Körper, Anzahl (bei Mehrfachbefall grobe Größenordnung), Zustand der Stelle (Rötung/Schwellung ja/nein) und besondere Umstände (Öl/Klebstoff angewendet, Zecke abgerissen, Tier stark gestresst). Ein Foto kann hilfreich sein, wenn es ohne Aufwand möglich ist. Wenn das Tier systemische Zeichen zeigt oder der Halter eine tierärztliche Abklärung plant, sind diese Informationen wertvoll, weil sie Verlauf und Differenzialdiagnosen strukturieren. Bei Mehrfachbefall oder starkem Juckreiz wird zudem auf Sekundärprobleme hingewiesen (Selbsttrauma, Hot Spots, sekundäre bakterielle Dermatitis), ohne dass präklinisch „Therapieexperimente“ durchgeführt werden.
Didaktisch wird das Thema in einen wiederholbaren Einsatzablauf eingebettet, der auch für andere Kapitel gilt: Lage beurteilen → Risiko begrenzen → Patient beurteilen (ABCDE bei systemischen Zeichen) → Maßnahme mit klarer Nutzenbegründung → Re-Evaluation → strukturierte Übergabe/Empfehlung. Das schützt vor Aktionismus. Typische Fehlentscheidungen sind: hektisches Herausreißen ohne Werkzeug, Quetschen der Zecke, chemische „Tricks“, aggressives Herumstochern an der Einstichstelle oder das Übersehen systemischer Zeichen, weil „es ja nur eine Zecke ist“. Der Qualitätsstandard lautet: sauber, ruhig, reproduzierbar – und bei Auffälligkeiten konsequent eskalieren (Tierarzt/Klinik), statt zu improvisieren.

Amphibien (z. B. Kröten) und einige Reptilien können toxische Haut- oder Drüsensekrete abgeben, die insbesondere bei oralem Kontakt (Lecken, Beißen, Tragen im Maul) zu akuten klinischen Symptomen führen. Anders als bei klassischen Bissverletzungen steht hier weniger das mechanische Trauma im Vordergrund, sondern die rasche Aufnahme lipophiler Toxine über die Maulschleimhaut. In der präklinischen Ausbildung wird deshalb klar vermittelt: Der kritischste Zeitraum sind oft die ersten Minuten nach Kontakt. Ziel ist es, die Exposition zu unterbrechen, die Resorption zu begrenzen, früh systemische Zeichen zu erkennen und den Transport in eine geeignete Klinik ohne Verzögerung einzuleiten.
Typische Frühzeichen nach Kontakt mit Krötensekreten sind massiver Speichelfluss, Schaumbildung im Maul, Würgen, Erbrechen, Unruhe und starkes Kopfschütteln. Je nach Toxin und aufgenommener Menge können Ataxie, Tremor, Krampfanfälle sowie kardiovaskuläre Veränderungen auftreten. Einige Amphibientoxine wirken kardiotoxisch und können Arrhythmien auslösen; andere führen primär zu neurologischer Übererregung. Das klinische Bild ist daher nicht einheitlich. Für die präklinische Praxis bedeutet das: Nicht „diagnostizieren“, sondern Muster erkennen und systematisch nach ABCDE priorisieren.
Der erste Schritt ist immer das Unterbrechen der Exposition. Das Tier wird vom Objekt getrennt; Halter werden angewiesen, keine weiteren Manipulationen vorzunehmen. Eigenschutz ist zu beachten, da toxische Sekrete auch Haut- oder Schleimhautreizungen beim Menschen verursachen können. Handschuhe sind Standard. Wenn das Tier noch Kontakt zum Toxin hat (z. B. Sekret im Maul), kann – sofern sicher möglich – eine vorsichtige Maulspülung erfolgen. Dabei gelten klare Regeln: kein Einflößen großer Flüssigkeitsmengen, kein Zwang, keine Gewalt, kein Hochhalten des Kopfes mit Aspirationsrisiko. Stattdessen wird mit moderatem Wasserstrahl (z. B. aus Spritze ohne Nadel oder Flasche) seitlich ins Maul gespült, sodass Flüssigkeit abfließen kann. Ziel ist Verdünnung und Entfernung des oberflächlichen Toxins – nicht eine „perfekte Reinigung“. Wenn das Tier stark unruhig ist oder Aspirationsgefahr besteht, wird auf riskante Spülversuche verzichtet und der Transport priorisiert.
Nach Unterbrechung der Exposition folgt die strukturierte ABCDE-Beurteilung. Unter A/B stehen Atemweg und Atmung im Fokus: Speichelfluss und Erbrechen erhöhen das Aspirationsrisiko, Unruhe steigert die Atemarbeit. Atemfrequenz, Atemmuster, Schleimhautfarbe und eventuelle Stridorzeichen werden beurteilt. Sauerstoffgabe ist bei Dyspnoe, Zyanose, starkem Stress oder neurologischer Beeinträchtigung ein sinnvoller, risikoarmer Schritt. Unter C werden Pulsqualität, Herzfrequenz, Rekapillarisierungszeit und Bewusstsein kontrolliert. Bei auffälligen Herzfrequenzen (stark tachykard oder bradykard) oder unregelmäßigem Puls wird eine kardiale Beteiligung vermutet und die Transportpriorität erhöht. Unter D wird der neurologische Status erfasst: Reagibilität, Koordination, Tremor, Krampfbereitschaft. Unter E erfolgt Wärmemanagement, da kleine Hunde und Katzen bei Stress, Nässe oder längerer Versorgung im Freien rasch auskühlen können. Hypothermie verschlechtert die Kreislaufstabilität und die Medikamentenwirkung.
Didaktisch wird betont, dass „Toxinexposition“ nicht automatisch „Antidot“ bedeutet. Für viele Amphibientoxine existiert kein spezifisches Antidot; die Therapie ist überwiegend symptomatisch und supportiv (Antiemetika, Antikonvulsiva, Antiarrhythmika, Infusionstherapie, Monitoring). Daraus folgt für die Präklinik: Zeit ist der entscheidende Faktor. Jede Maßnahme muss einen klaren Nutzen haben und darf ABCDE oder den Transport nicht verzögern. Wenn Stabilisierung und Transport konkurrieren, gilt: minimal stabilisieren und zügig in eine geeignete Klinik. Ein häufiger Fehler ist übermäßiger Aktionismus – langwieriges Spülen, „Hausmittel“, Versuch, Erbrechen auszulösen oder eigenmächtige Medikamentengabe ohne tierärztliche Anleitung. Diese Maßnahmen erhöhen Stress, Aspirationsrisiko und Zeitverlust.
Ein weiterer Ausbildungsbaustein ist die Unterscheidung zwischen lokalen und systemischen Reaktionen. Lokale Reaktionen beschränken sich auf Maulschleimhautreizungen, Speichelfluss und kurzfristige Übelkeit. Systemische Reaktionen umfassen Dyspnoe, Hypotonie, Kollaps, Arrhythmien, Krampf oder deutliche neurologische Veränderungen. Diese Differenzierung steuert die Dringlichkeit. Bei systemischen Zeichen wird keine häusliche Beobachtung empfohlen, sondern eine sofortige Klinikversorgung eingeleitet. Viele Verschlechterungen können sich innerhalb kurzer Zeit entwickeln; deshalb wird eine engmaschige Reevaluation im Minutenraster trainiert, insbesondere in der Frühphase nach Kontakt.
Die Dokumentation ist integraler Bestandteil der Therapie. Erfasst werden Zeitpunkt des Kontakts (wenn bekannt), Art des Kontakts (Lecken, Beißen, längeres Tragen im Maul), beobachtete Symptome, Verlauf seit Exposition, durchgeführte Spülung (ja/nein, Dauer) und aktuelle Vitalparameter. Wenn möglich, kann eine Beschreibung oder ein Foto des Tieres/Amphibiums hilfreich sein – jedoch nur ohne Gefährdung. Diese Informationen unterstützen die Klinik bei Monitoring- und Therapieentscheidungen.
Kommunikation mit Haltern wird strukturiert geführt: klare Anweisungen, keine Experimente, keine weiteren Manipulationen am Maul, Tier ruhig halten und Transport vorbereiten. Gleichzeitig werden relevante Informationen erhoben (Vorerkrankungen, Medikamente, bekannte Herzprobleme, Gewicht/Alter). Bei Outdoor-Einsätzen wird das Umfeld gesichert: weitere Tiere vom Bereich fernhalten, unwegsames Gelände berücksichtigen, Eigenschutz vor erneuter Exposition beachten. Auch hier gilt: Sicherheit des Teams steht gleichrangig mit Patientensicherheit.
Didaktisch wird das Kapitel in einen wiederholbaren Ablauf eingebettet: Lage beurteilen → Exposition unterbrechen → ABCDE stabilisieren → Verlauf engmaschig reevaluieren → strukturierte Übergabe → Transport. Der Kern ist die Qualität der ersten 10 Minuten: Sie begrenzen die Toxinaufnahme, erkennen früh systemische Verschlechterungen und beschleunigen den Weg zur definitiven Versorgung. Präklinische Tierrettung ersetzt keine Intensivmedizin – sie schafft die Voraussetzungen dafür.
Single-Choice: pro Frage eine richtige Antwort. Bestehensgrenze: 70%.
Ziel: Schlangenbiss-Szenario – Ruhigstellung → ABCDE/Transport → strukturierte Voranmeldung.